I. Đại cương
– Tràn dịch ổ bụng (Hemoperitoneum) là dấu hiệu quan trọng trong cấp cứu. Chẩn đoán tràn dịch ổ bụng chủ yếu dựa vào siêu âm và chụp cắt lớp vi tính.
– Trong chấn thương bụng, việc phát hiện dịch ổ bụng cho phép định hướng có hay không tổn thương tạng ổ bụng, giúp tiên lượng và theo dõi tiến triển tổn thương. Dựa vào tỷ trọng đo được trên cắt lớp vi tính có thể phân định được nguồn gốc của dịch.
– Thể tích dịch ổ bụng không quan trọng bằng tình trạng huyết động của bệnh nhân. Tuy nhiên, dịch trong ổ bụng nhiều, lượng tăng nhanh liên quan nhiều đến tiên lượng tổn thương và biểu hiện của sự thất bại trong điều trị bảo tồn.
– Ước tính lượng dịch tự do:
+ Thể tích dịch có thể được lượng giá bằng số khoang phúc mạc có dịch. Thể tích dịch được gọi là ít (100-200ml) khi dịch được phát hiện chỉ trong một khoang, trung bình (200-500ml) khi có dịch trong 2 khoang, nhiều (>500ml) khi dịch có trong 3 khoang hoặc hơn.
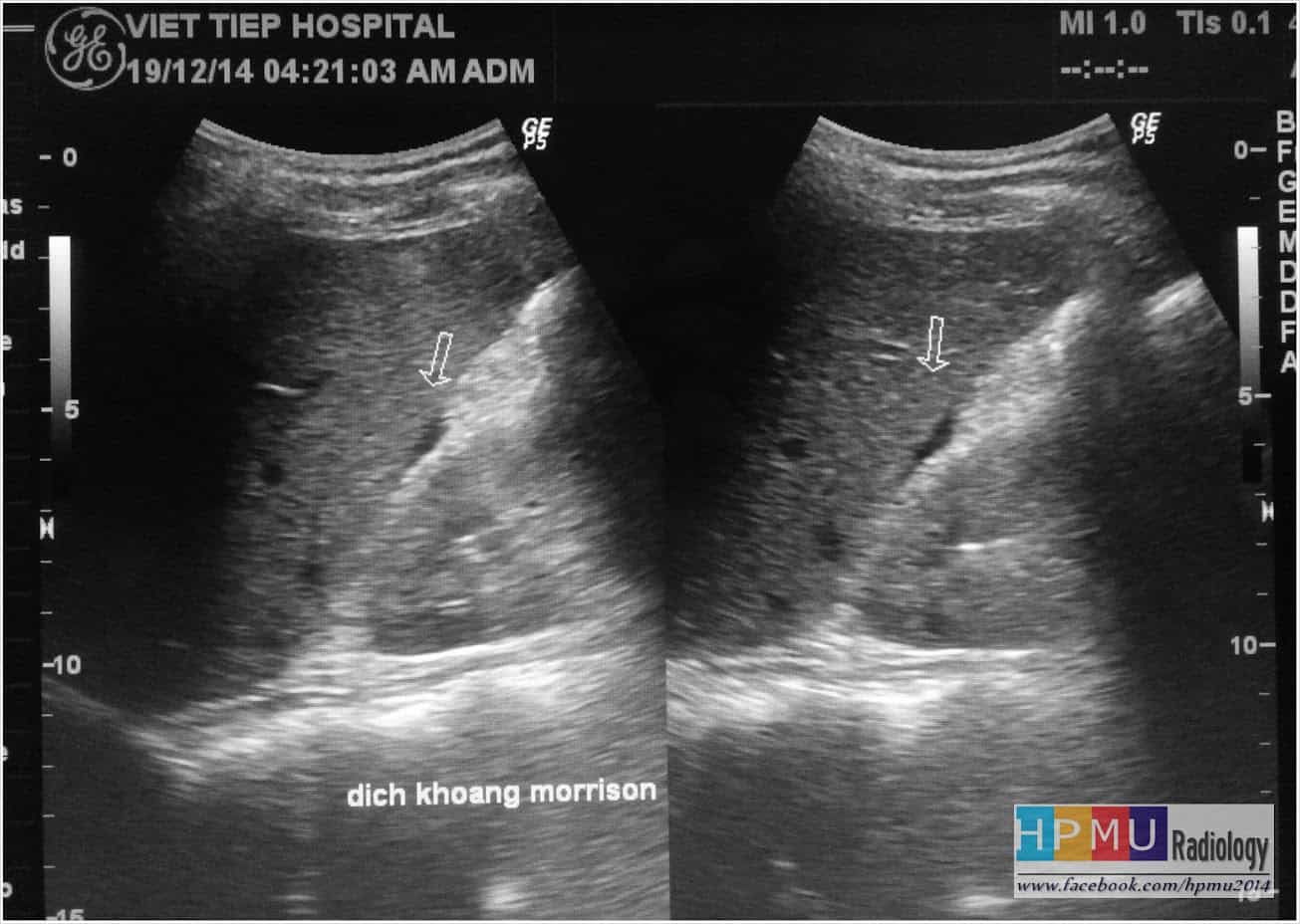
+ 0,5cm dịch ở khoang Morrison ~ 500ml dịch ổ bụng / 1cm dịch ở khoang Morrison ~ 1000ml dịch ổ bụng.
+ Thể tích dịch tự do (ml) = 81.068 x (Độ dày dịch khoang morrion) + 263.2
II. Giải phẫu
– Phúc mạc (màng bụng) là một lớp thanh mạc liên tục, che phủ mặt trong thành bụng và bọc lấy tất cả các tạng thuộc ống tiêu hóa và một vài tạng khác trong ổ bụng.
1. Thành phần
* Lá thành: lá phúc mạc che phủ mặt trong thành bụng.
* Lá tạng: lá phúc mạc bọc lấy các tạng.
* Lá phúc mạc trung gian: lá phúc mạc nối lá thành – lá tạng, tạng – tạng.
– Mạc treo: treo các tạng thuộc ống tiêu hóa vào thành bụng dọc theo các bó mạch thần kinh.
+ Mạc treo ruột non:
+ Mạc treo đại tràng: đại tràng phải, đại tràng ngang, đại tràng xuống, đại tràng sigma, trực tràng
– Mạc nối:
+ Mạc nối nhỏ: nối gan với dạ dày và gan với tá tràng.
+ Mạc nối lớn đi từ bờ cong vị lớn tới các tạng xung quanh (đại tràng, lách, cơ hoành).

– Mạc chằng: cố định tạng vào thành bụng, không có mạch máu và thần kinh. Dây chằng vành, dây chằng liềm, dây chằng tam giác
2. Ổ phúc mạc
* Ổ phúc mạc
– Lá thành, lá tạng và lá phúc mạc trung gian giới hạn nên 1 khoang kín gọi là ổ phúc mạc.
– Đây là 1 khoang ảo vì các tạng nằm ép vào nhau, trong đó chỉ chứa 1 lượng rất nhỏ dịch albumin (20-30ml ở người trẻ, 40-60ml ở người trưởng thành) làm các tạng trượt lên nhau một cách dễ dàng.

– Hậu cung mạc nối (Túi mạc nối): là một ngách của ổ phúc mạc.
+ Phía trước: dạ dày, mạc nối nhỏ, mạc nối lớn.
+ Bên trái: lách với mạc nối vị tỳ, tụy tỳ.
+ Phía sau: tụy
+ Trên: gan và cơ hoành
+ Dưới: đại tràng ngang và mạc treo đại tràng ngang.
* Tạng trong và ngoài phúc mạc
+ Tạng trong phúc mạc: là tạng được phúc mạc che phủ gần hết bề mặt ngoài như ống tiêu hóa từ dạ dày tới phần trên trực tràng, gan.
+ Tạng trong ổ phúc mạc: do phúc mạc tạng thoái hóa nên tạng không có phúc mạc bao phủ nhưng lại nằm trong ổ phúc mạc (buồng trứng).
+ Tạng ngoài phúc mạc: tạng được phúc mạc che phủ 1 phần và không có mạc treo, bao gồm tạng sau phúc mạc (thận, niệu quản) và tạng dưới phúc mạc (tử cung, bàng quang, túi tinh).
* Túi cùng
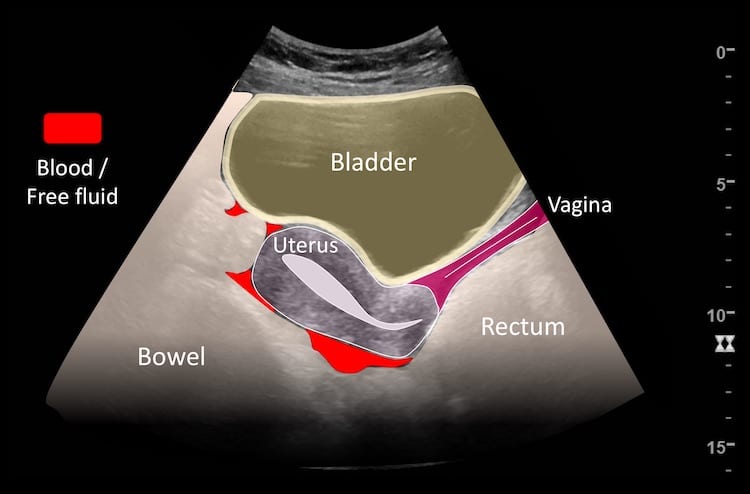
– Là chỗ lõm sâu của phúc mạc, lách giữa các tạng trong chậu hông, thường là chỗ thấp nhất của ổ phúc mạc.
+ Nữ: túi cùng bàng quang – tử cung, túi cùng tử cung – trực tràng (Douglas).
+ Nam: túi cùng bàng quang – trực tràng.
* Ngách
– Là chỗ phúc mạc lạch giữa các tạng hay giữa các tạng với phúc mạc thành, nhưng không phải chỗ thấp nhất của ổ phúc mạc. Ngách tá tràng trên, ngách cạnh tá tràng, ngách sau manh tràng.
* Hố
– Phúc mạc lót vào những chỗ lõm của ổ bụng như hố trên bàng quang, hố bẹn trong, hố bẹn ngoài.
* Phân khu ổ phúc mạc
– Tầng trên mạc treo đại tràng ngang:
+ Khoang dưới hoành phải và trái: ngăn cách với nhau bởi dây chằng liềm. Dây chằng liềm là nếp phúc mạc hình liềm gồm hai lá áp vào nhau treo gan vào cơ hoành và vào mặt trong thành bụng trước, kéo dài từ dây chằng vành tới rốn.
+ Khoang quanh gan phải và trái: liên tục với khoang dưới hoành phải và trái, bao quanh gan phải và gan trái.

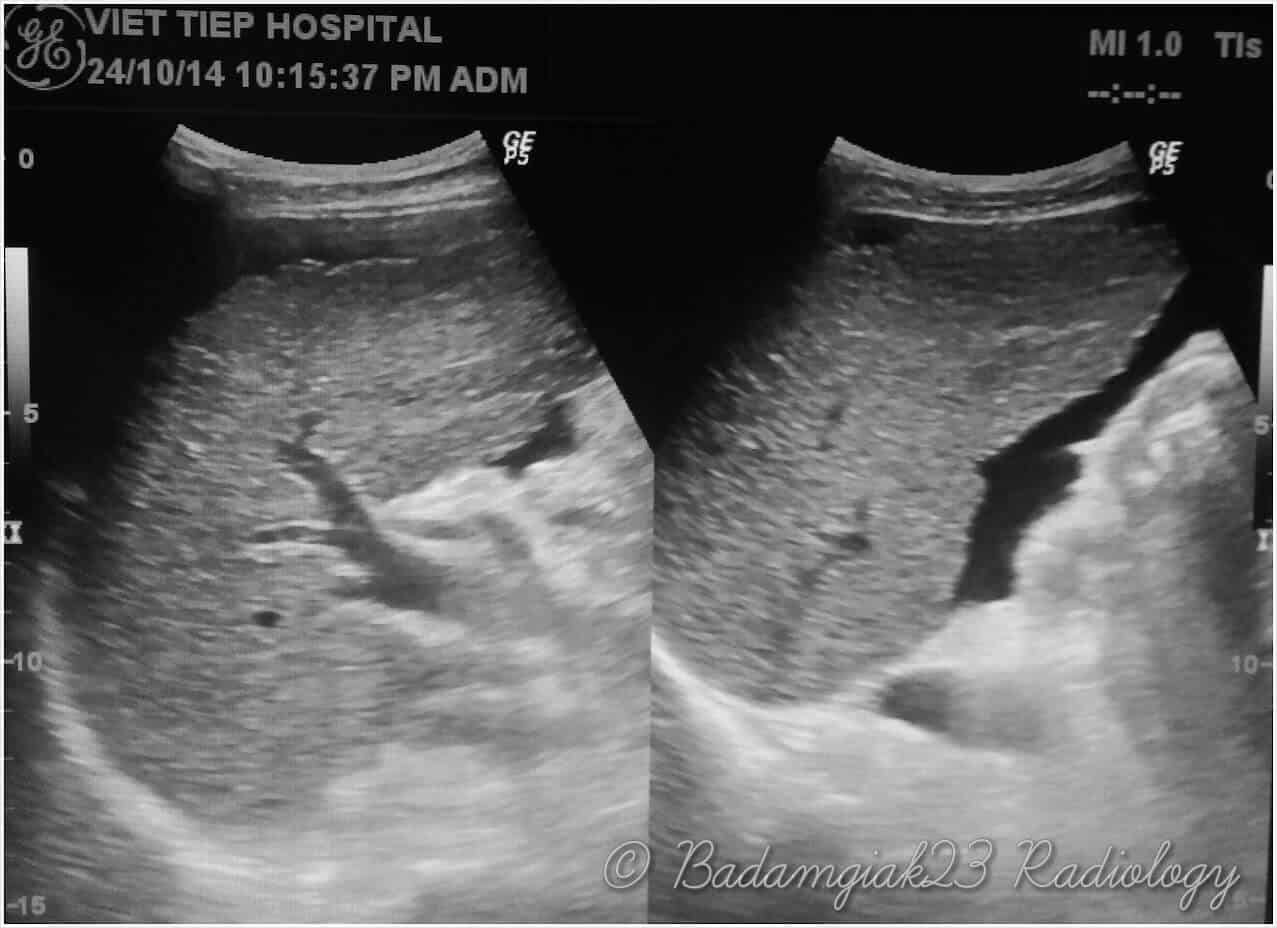
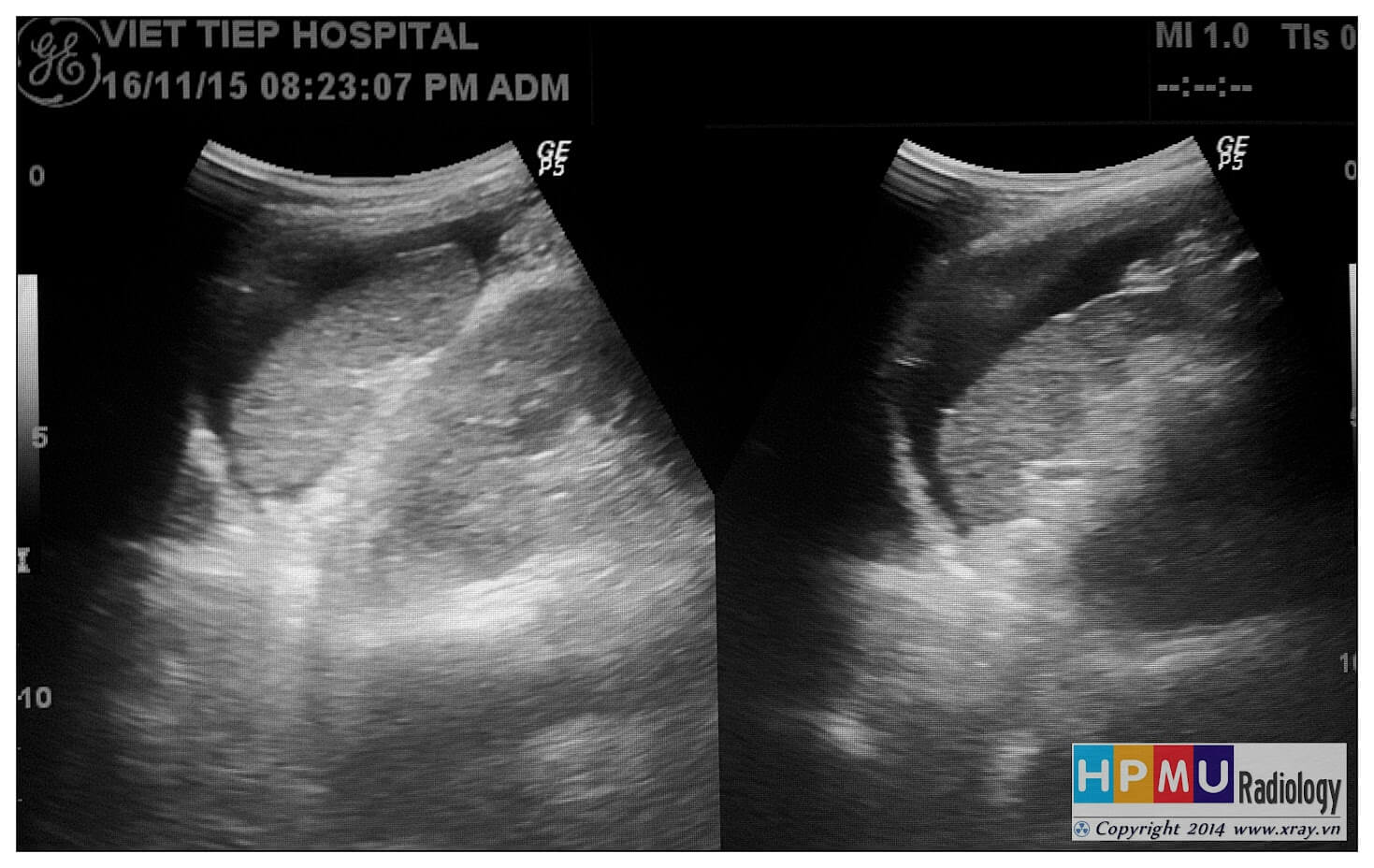
+ Khoang dưới gan phải và trái: khoang dưới gan bên phải còn được gọi là khoang Morison. Vùng trần của gan không có phúc mạc bao phủ.

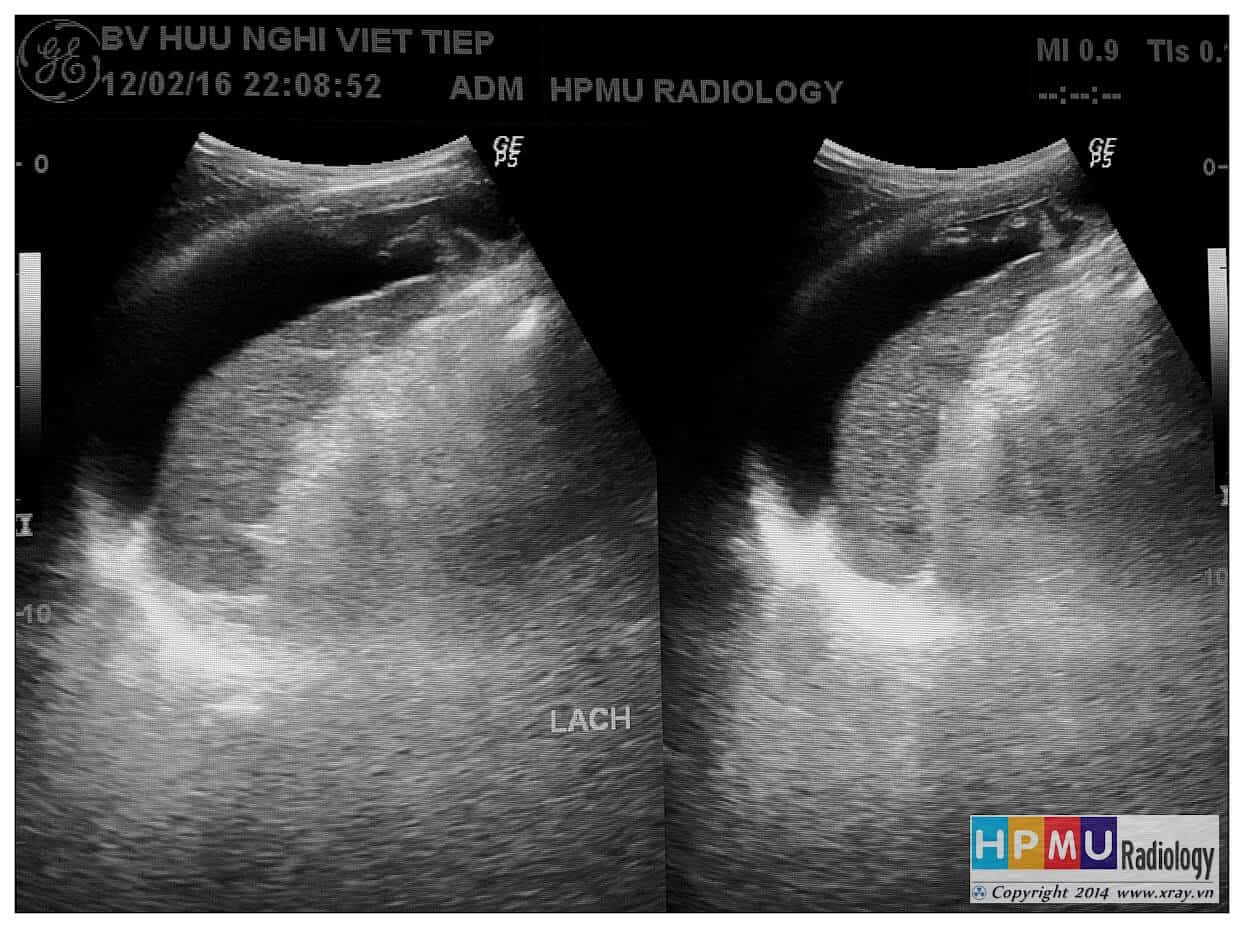
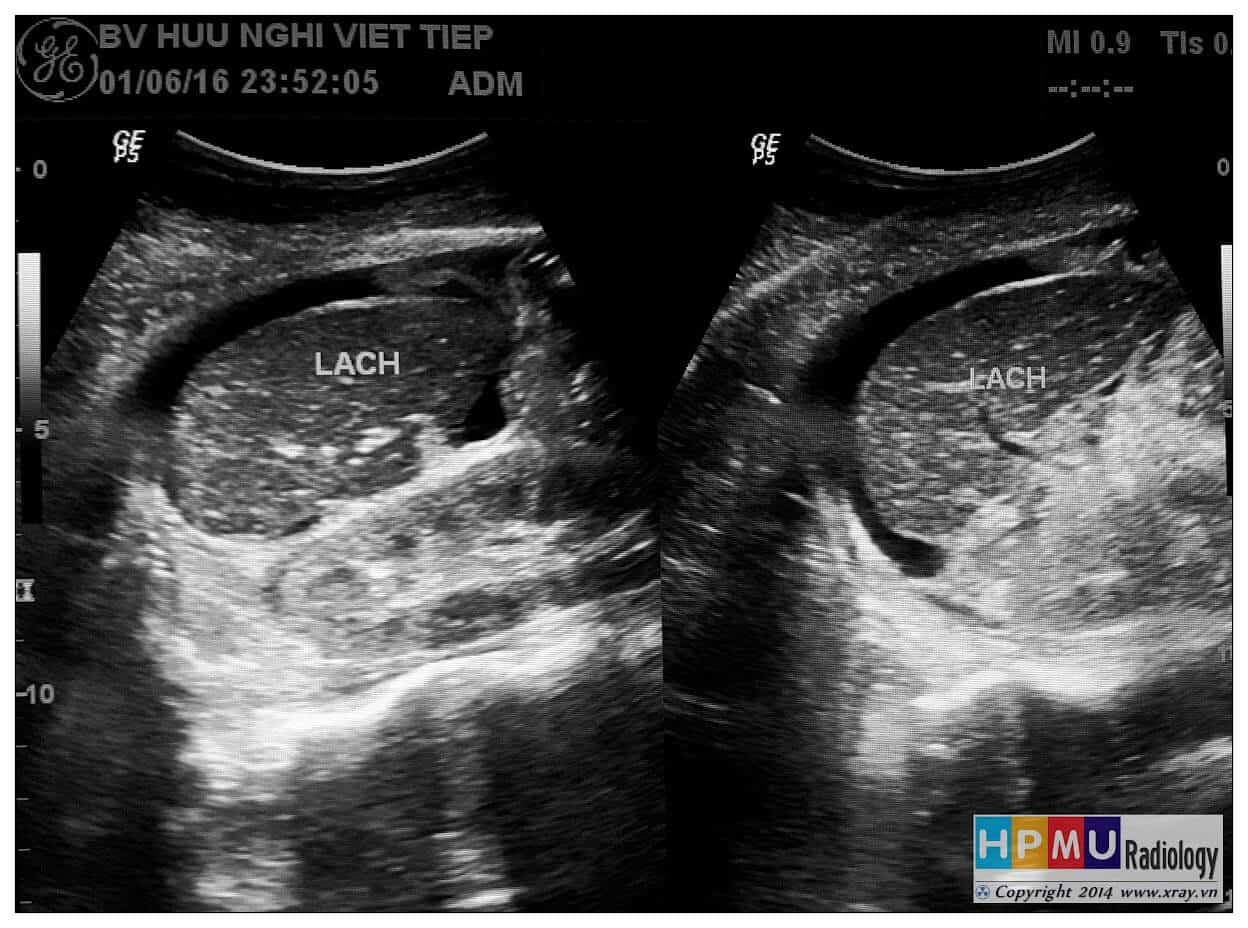
+ Khoang quanh lách: liên tục với khoang dưới hoành trái, bao quanh lách.
+ Hậu cung mạc nối: Phía trước: dạ dày, mạc nối nhỏ, mạc nối lớn. Bên trái: lách với mạc nối vị tỳ, tụy tỳ. Phía sau: tụy. Phía trên: gan và cơ hoành. Phía dưới: đại tràng ngang và mạc treo đại tràng ngang. Hậu cung mạc nối thông ở bên phải với ổ phúc mạc lớn bởi lỗ mạc nối hay khe Winslow.
– Tầng dưới mạc treo đại tràng ngang: mạc treo ruột chạy chếch từ trái sang phải, từ trên xuống dưới chia thành 2 khu bên phải và bên trái.
+ Rãnh cạnh đại tràng phải: cạnh đại tràng lên, liên tục với khoang quanh gan phải ở phía trên và khoang chậu phía dưới.
+ Rãnh cạnh đại tràng trái: cạnh đại tràng xuống, thông với khoang chậu phía dưới.
+ Khoang trung tâm: chứa ruột non, giới hạn bởi mạc treo đại tràng ngang và hai bên là đại tràng lên và đại tràng xuống. Khoang trung tâm thông với khoang chậu phía dưới.
– Chậu hông bé (Khoang chậu): là tầng dưới cùng, giới hạn trên là mạc treo đại tràng Sigma. Gồm các tạng: trực tràng, bàng quang, tạng sinh dục. Cả hai khoang cạnh đại tràng phải và trái, khoang trung tâm thông với khoang này.
III. Chẩn đoán siêu âm
* Đặc điểm hình ảnh
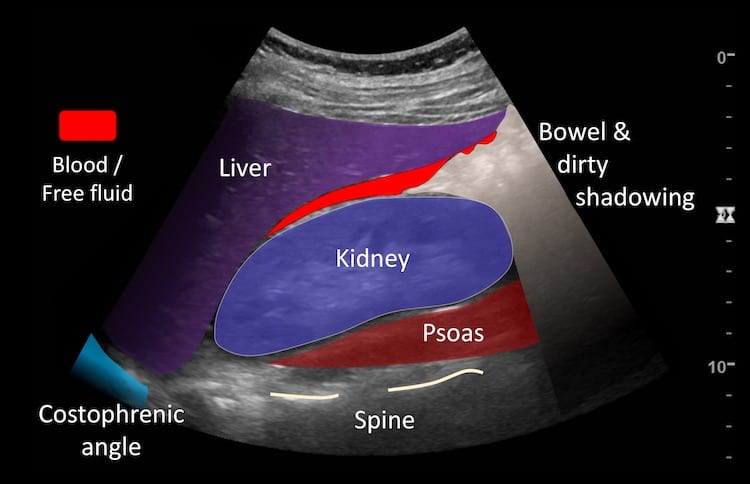
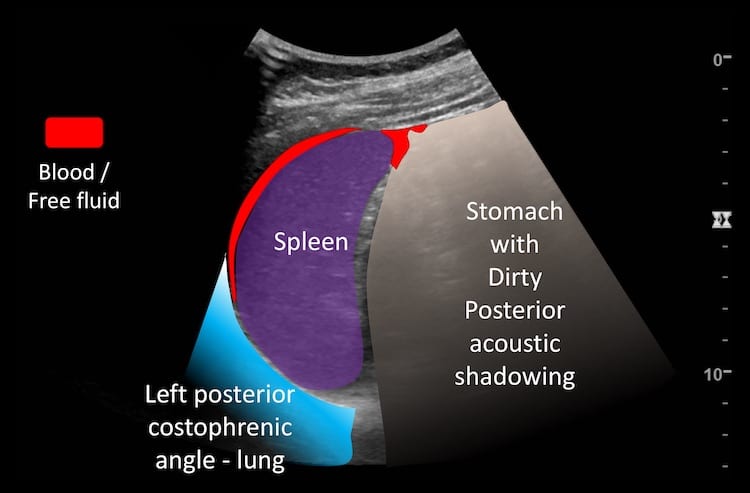
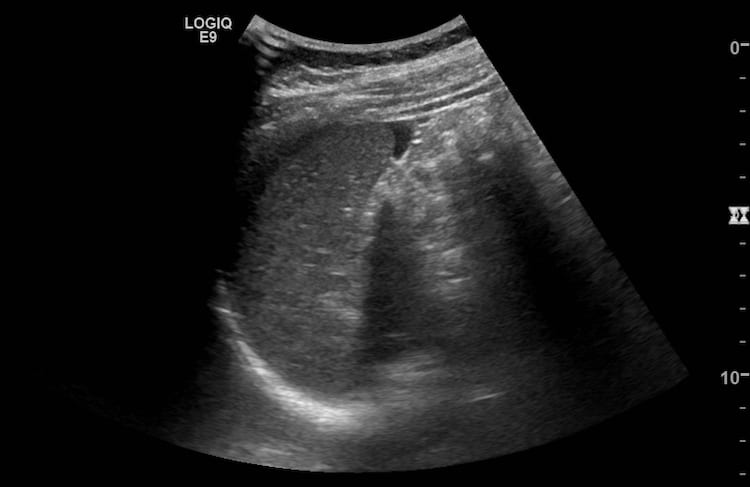
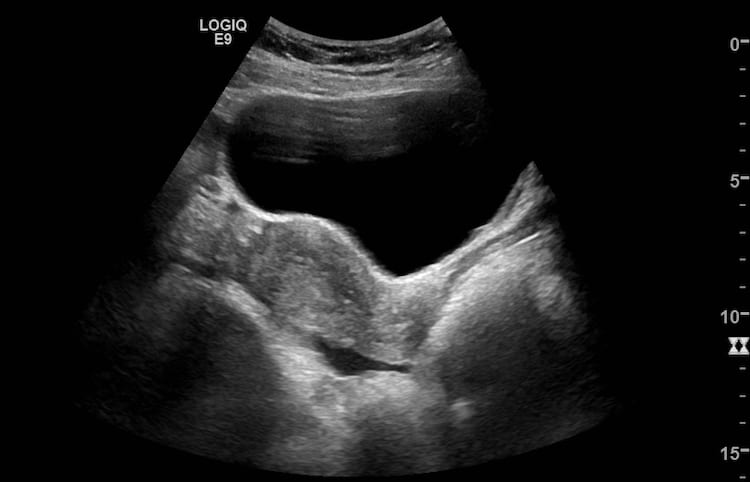
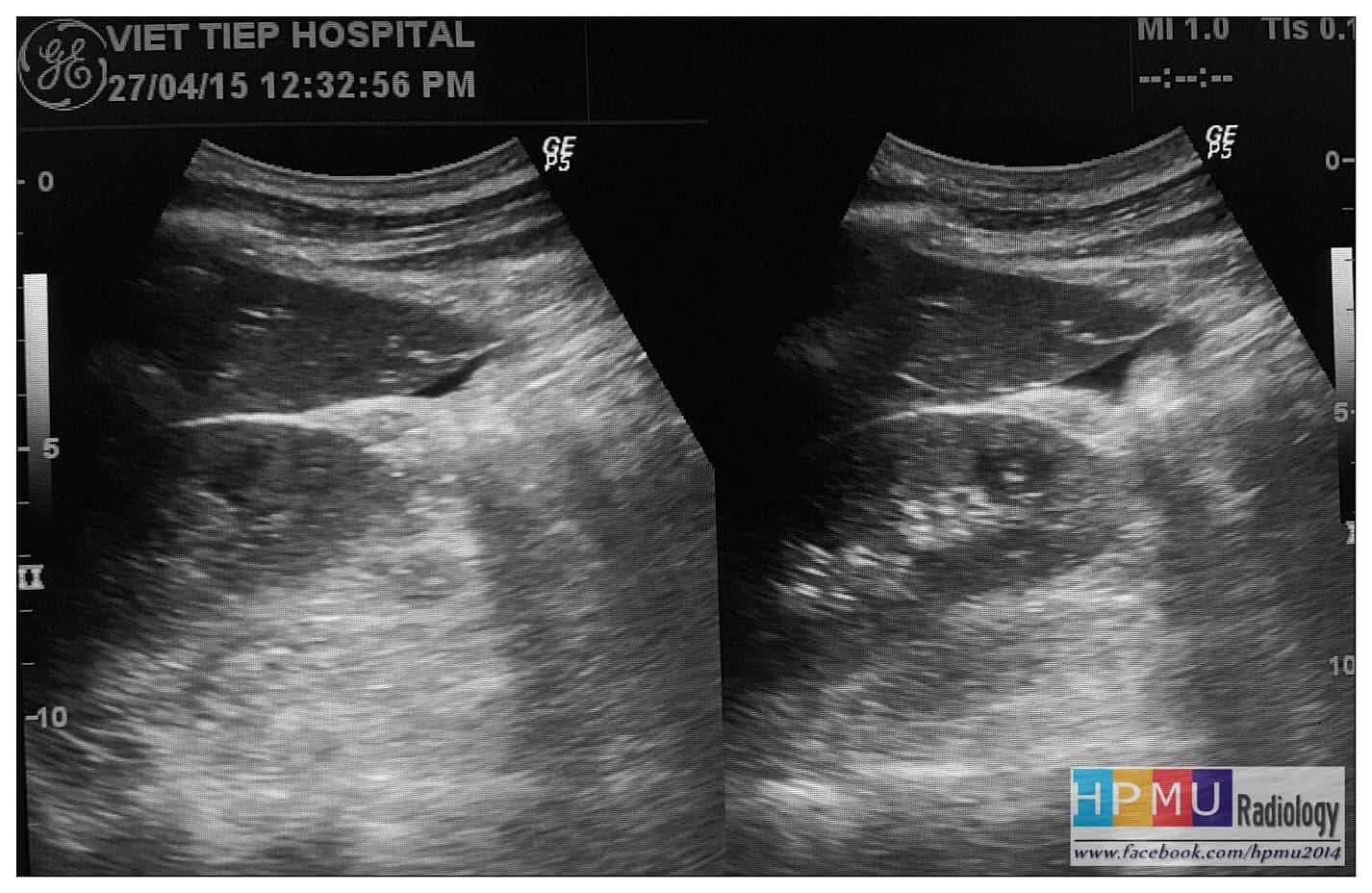
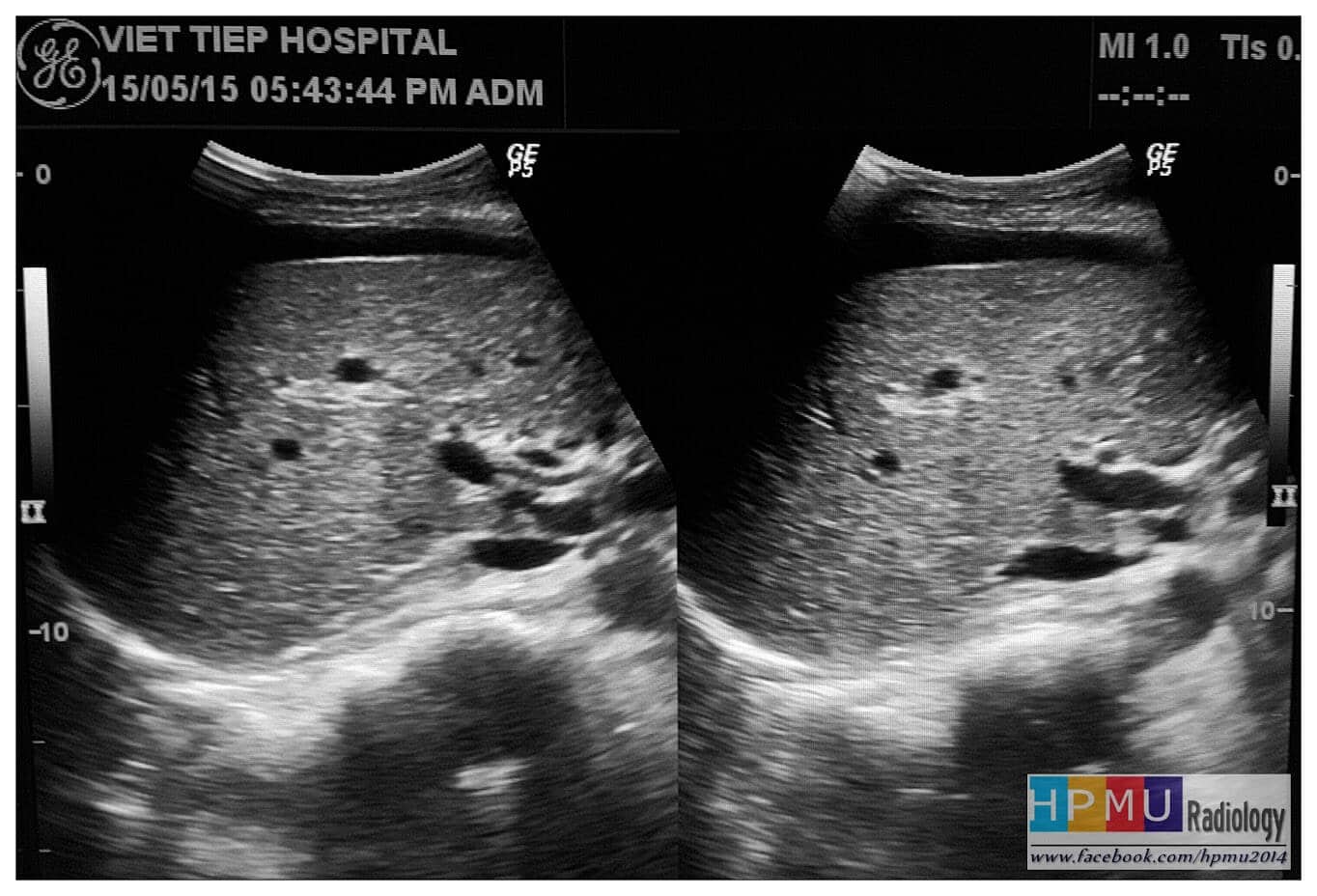
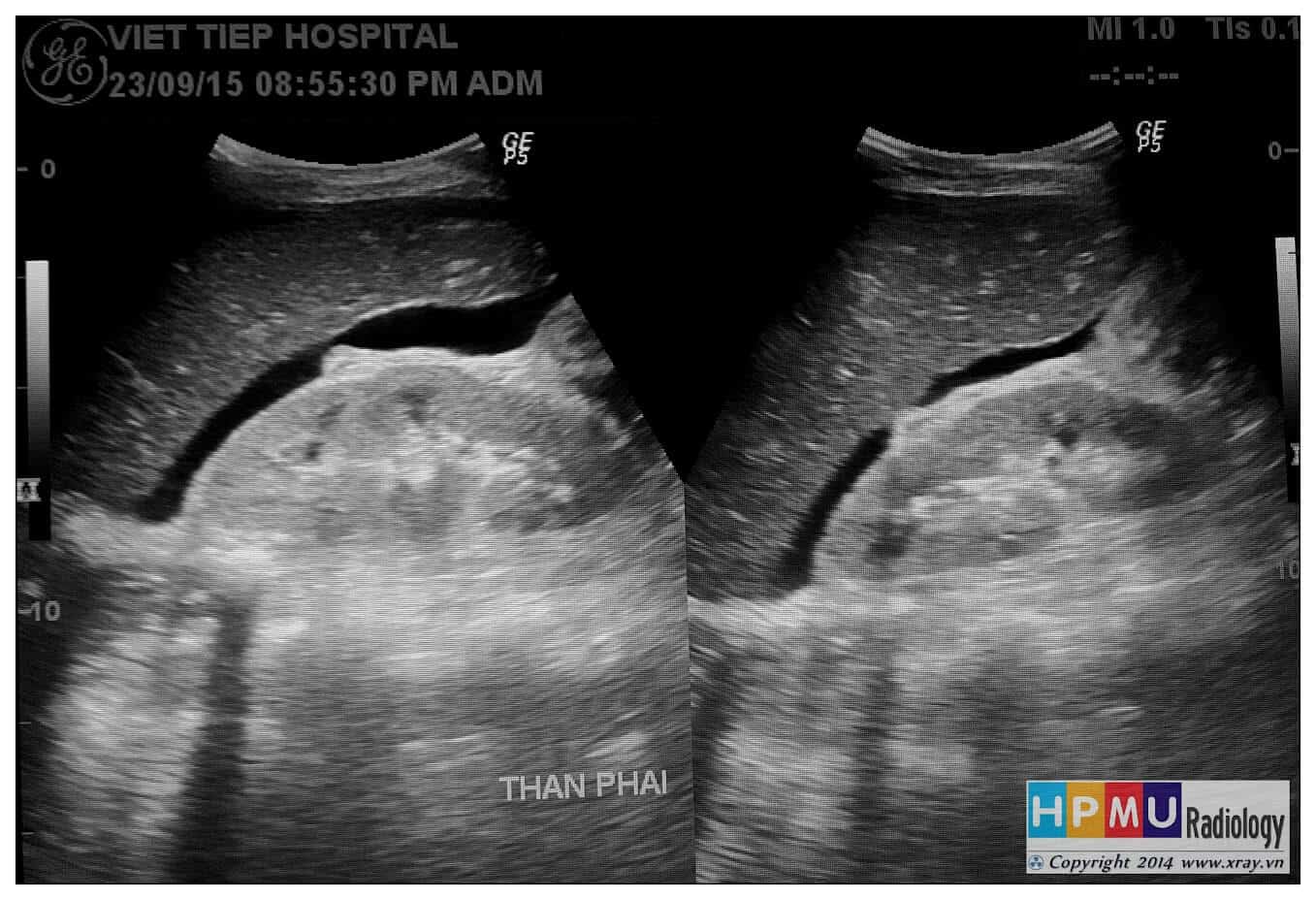
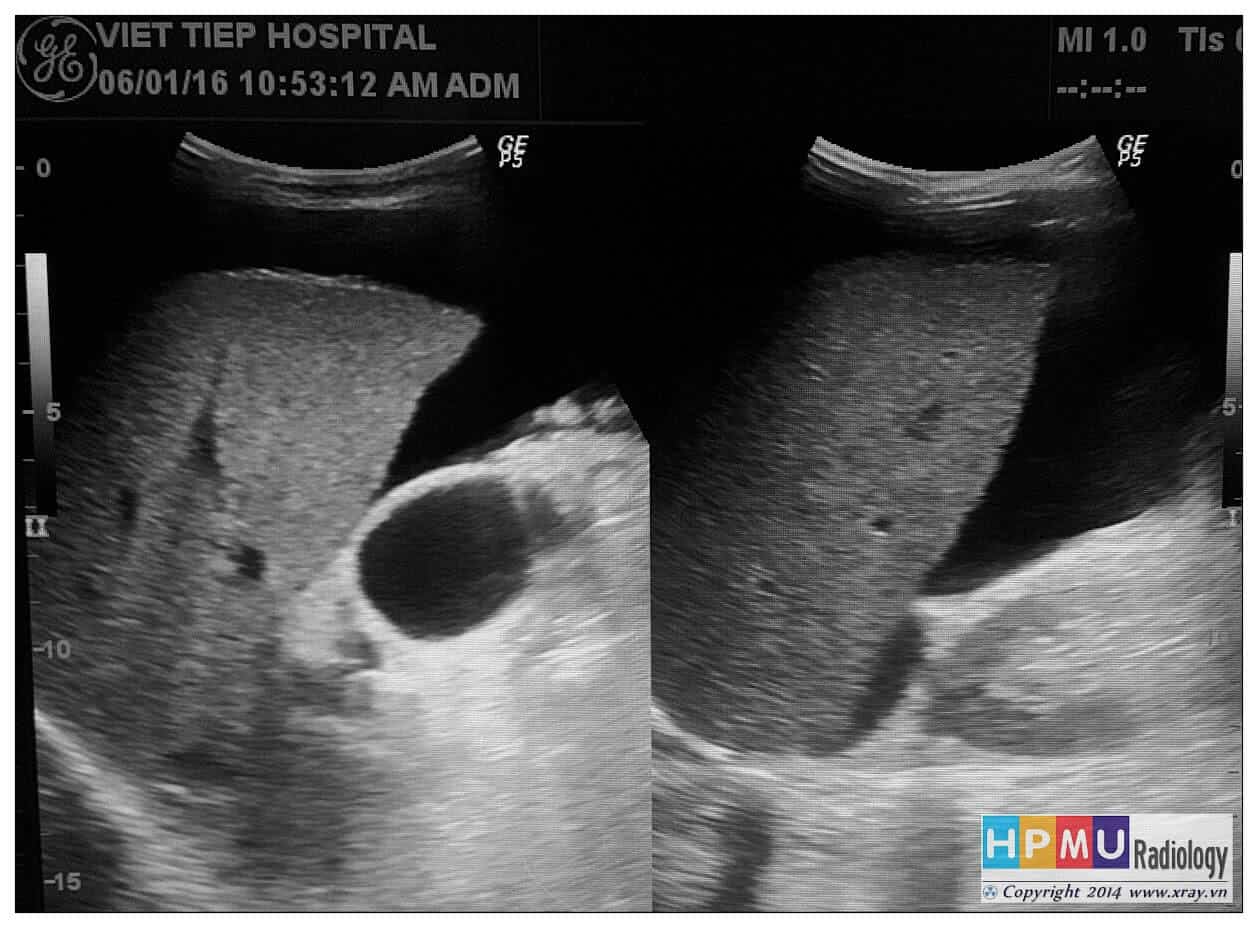
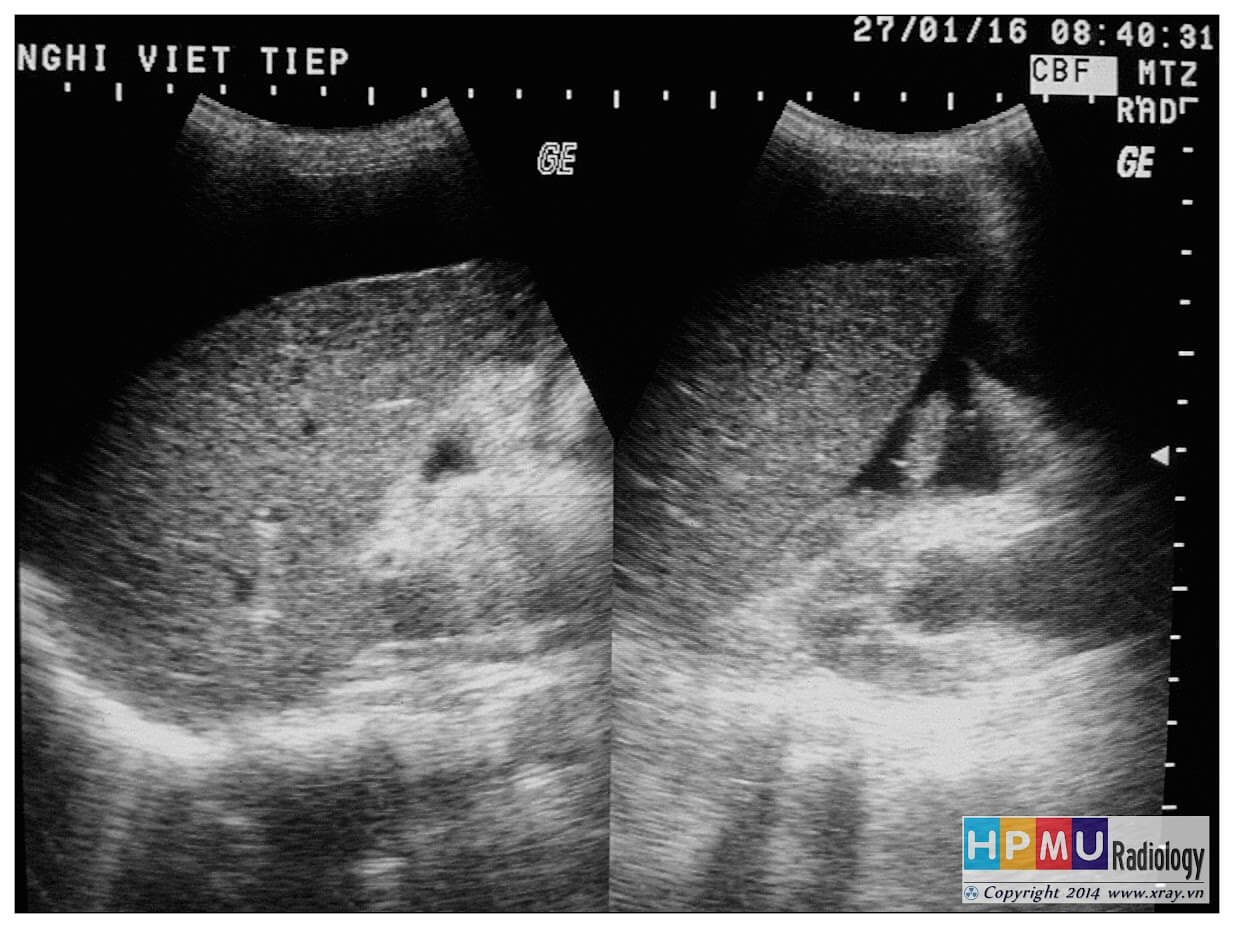
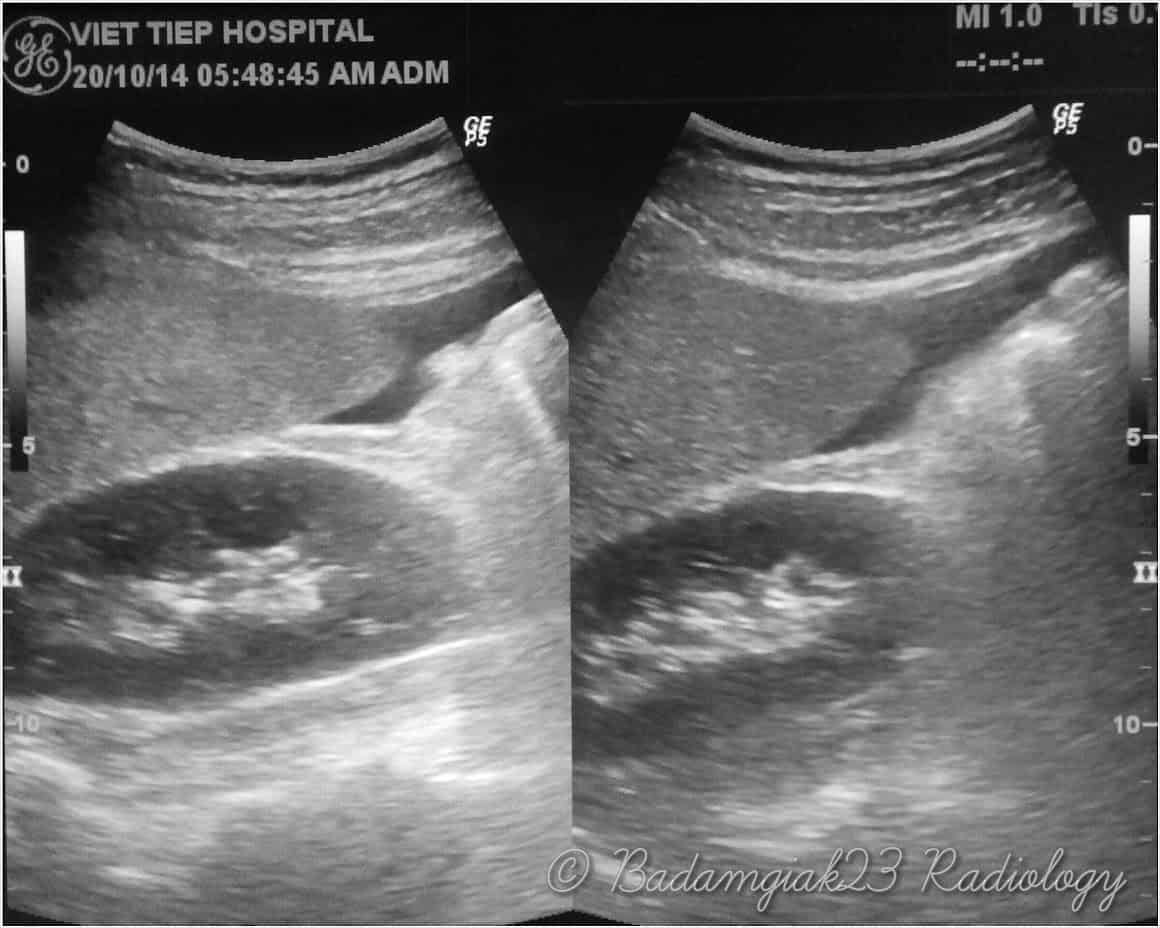
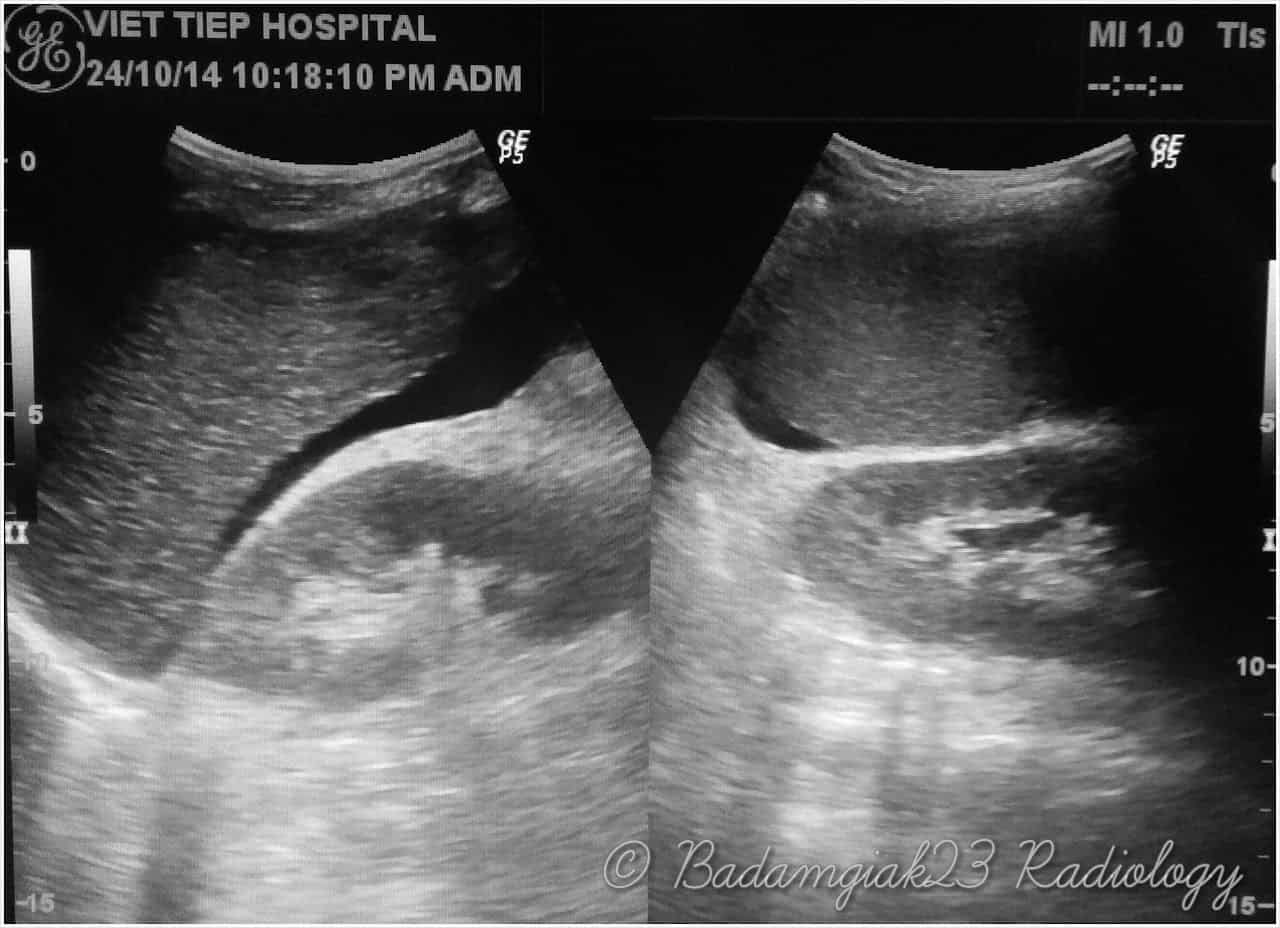
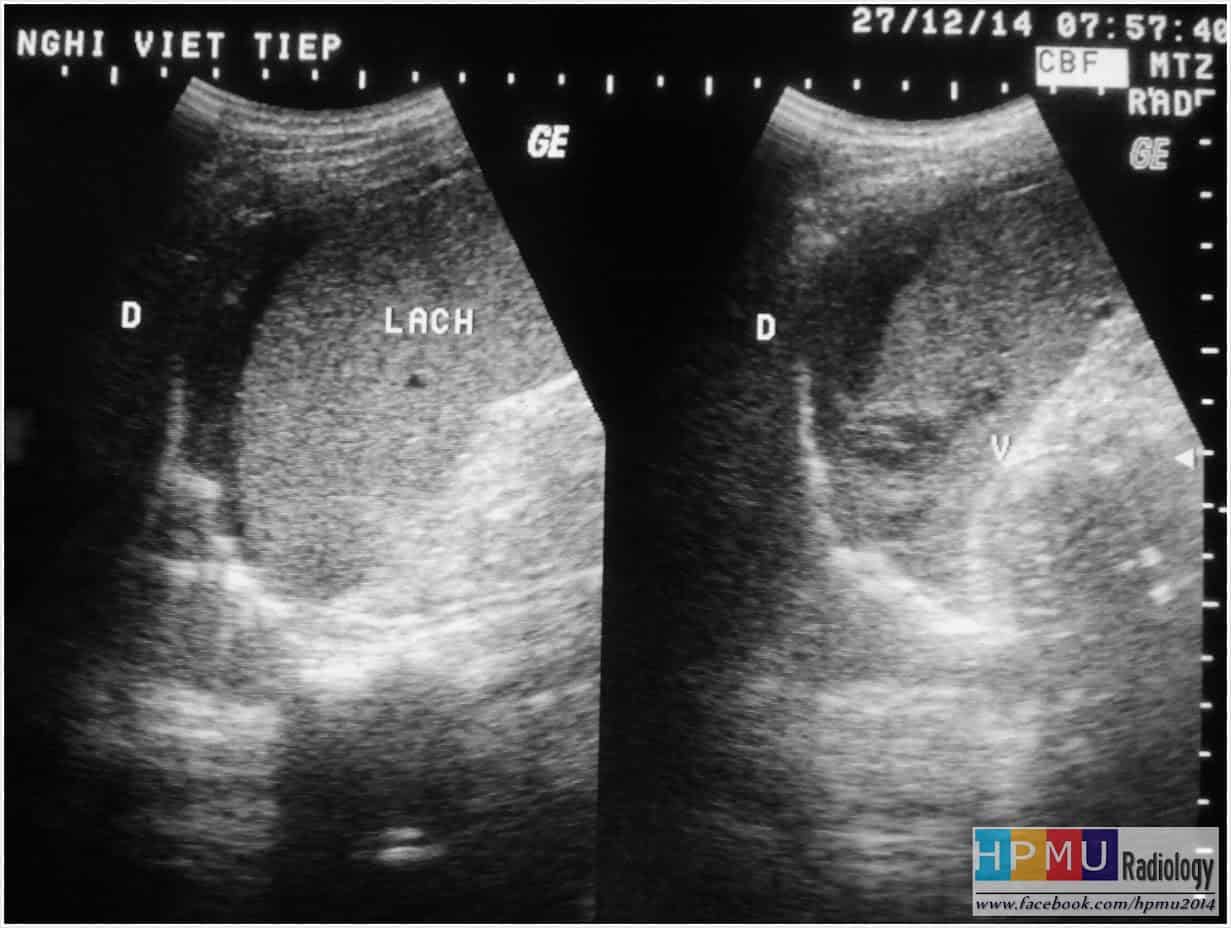
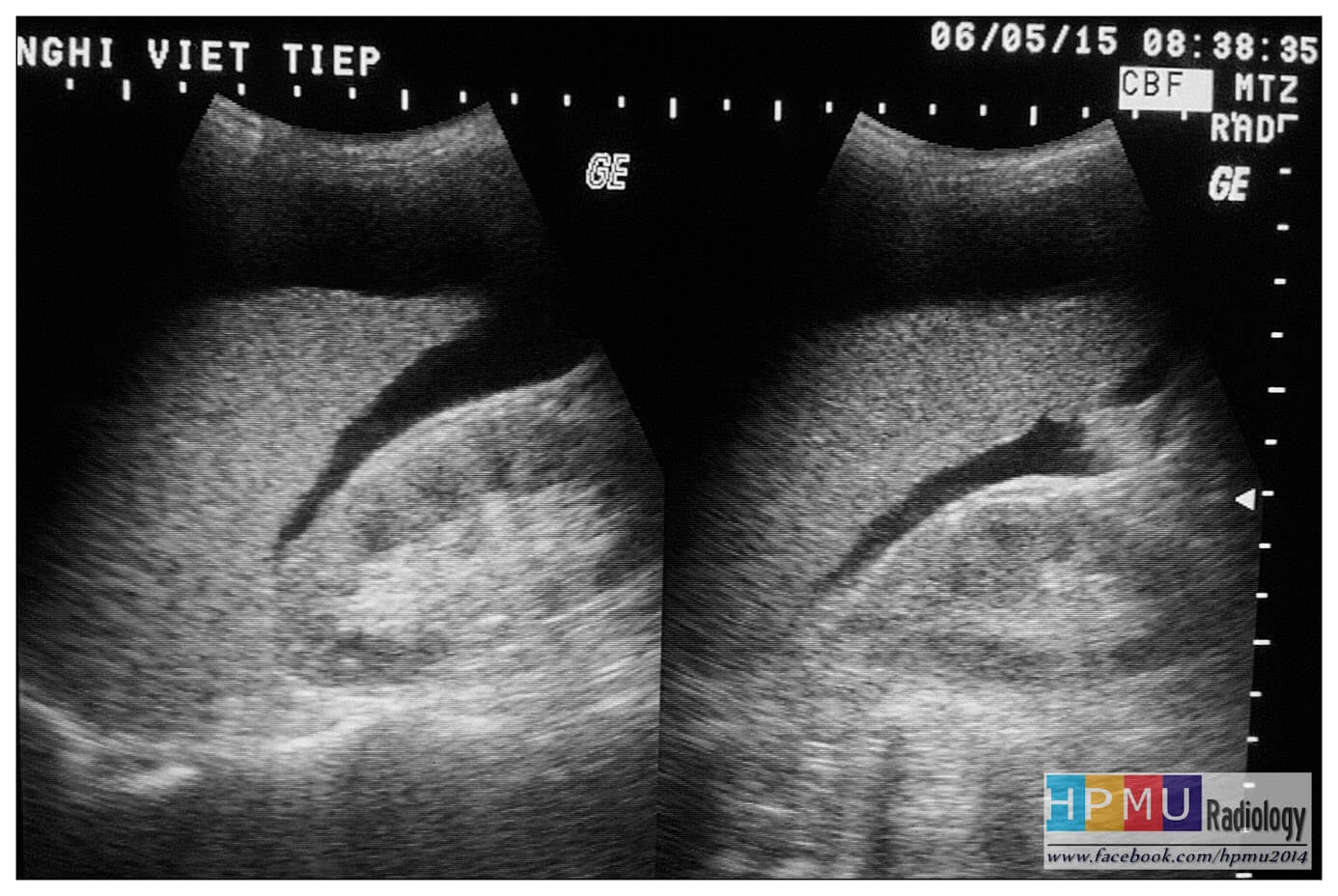
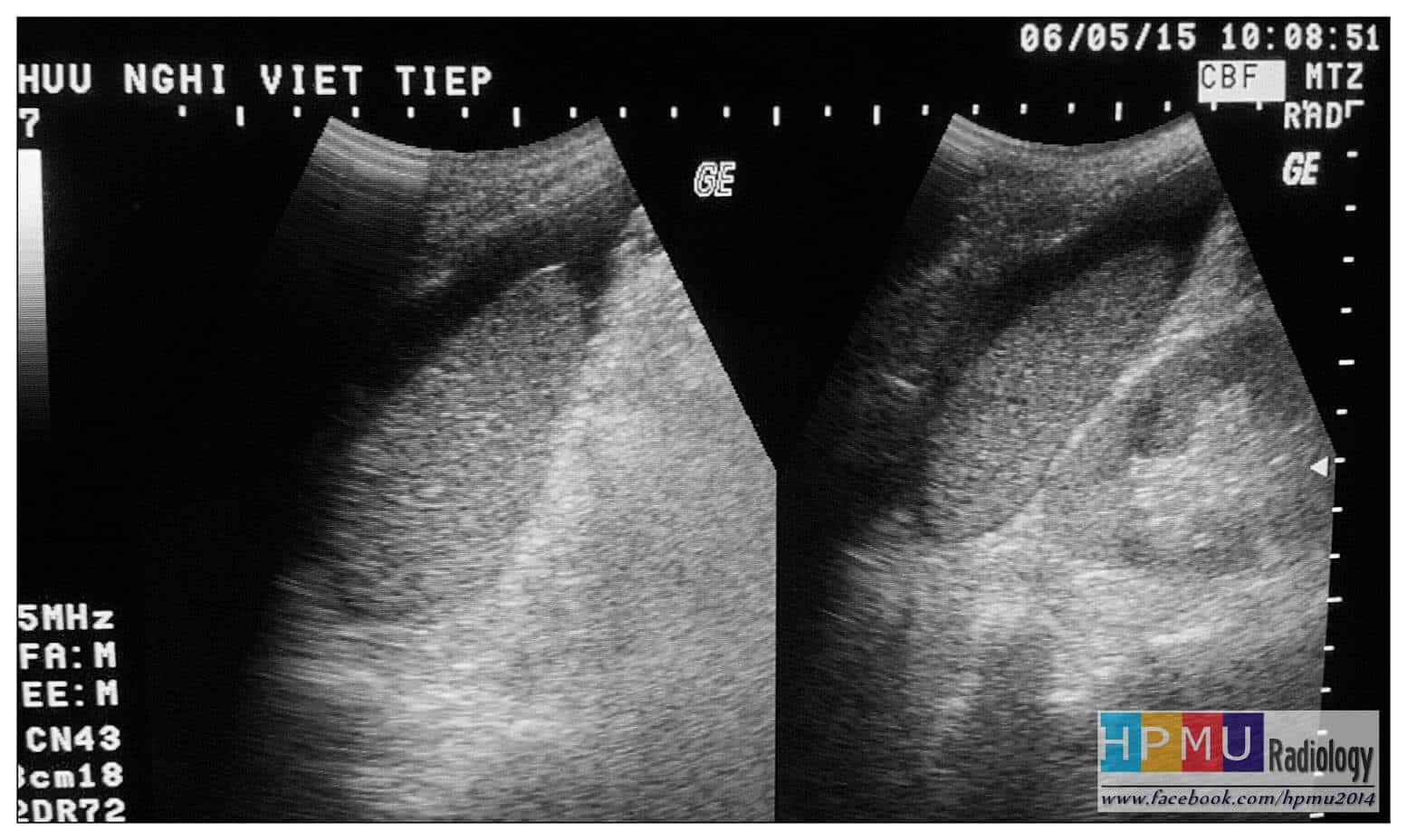
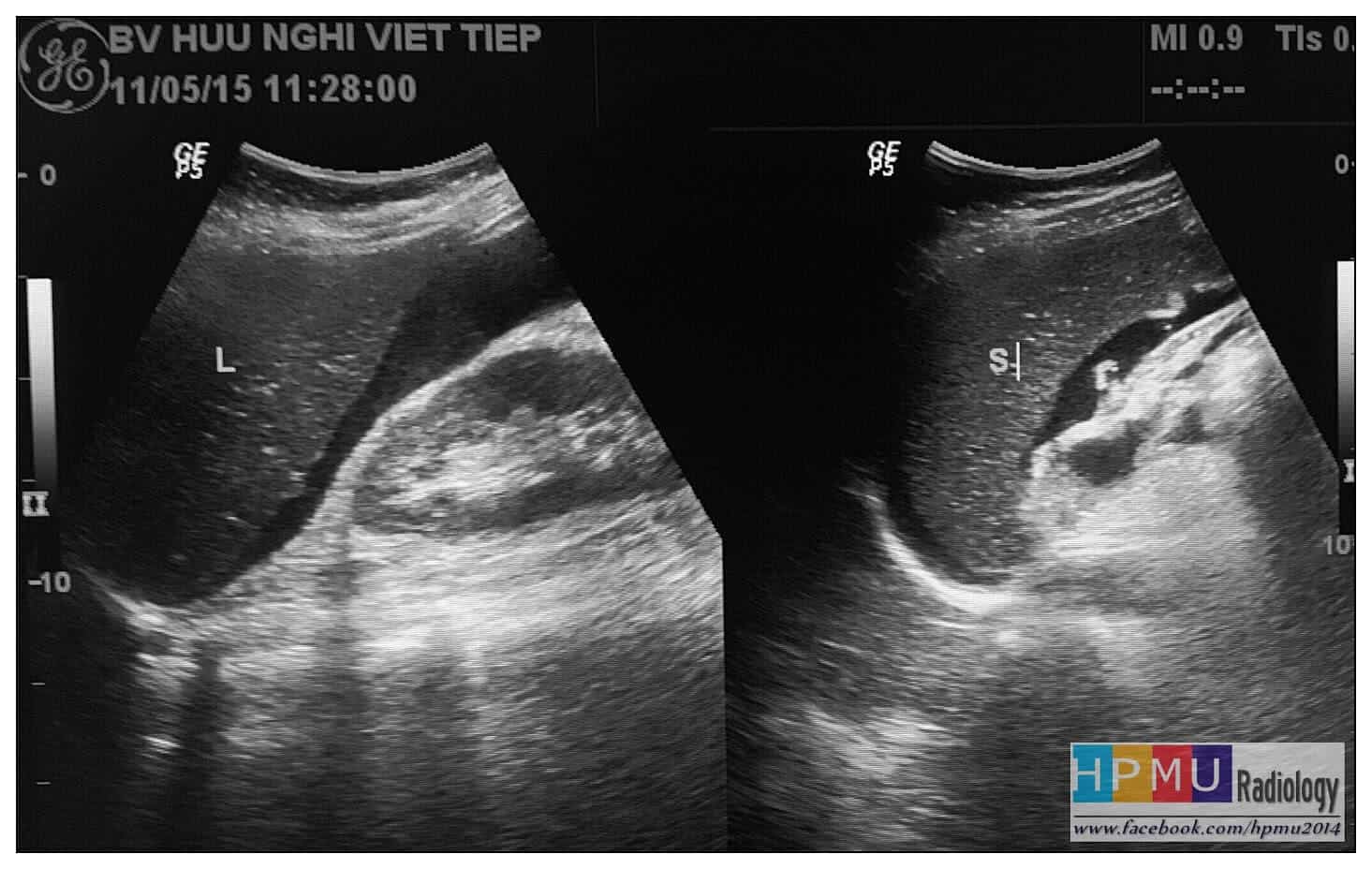
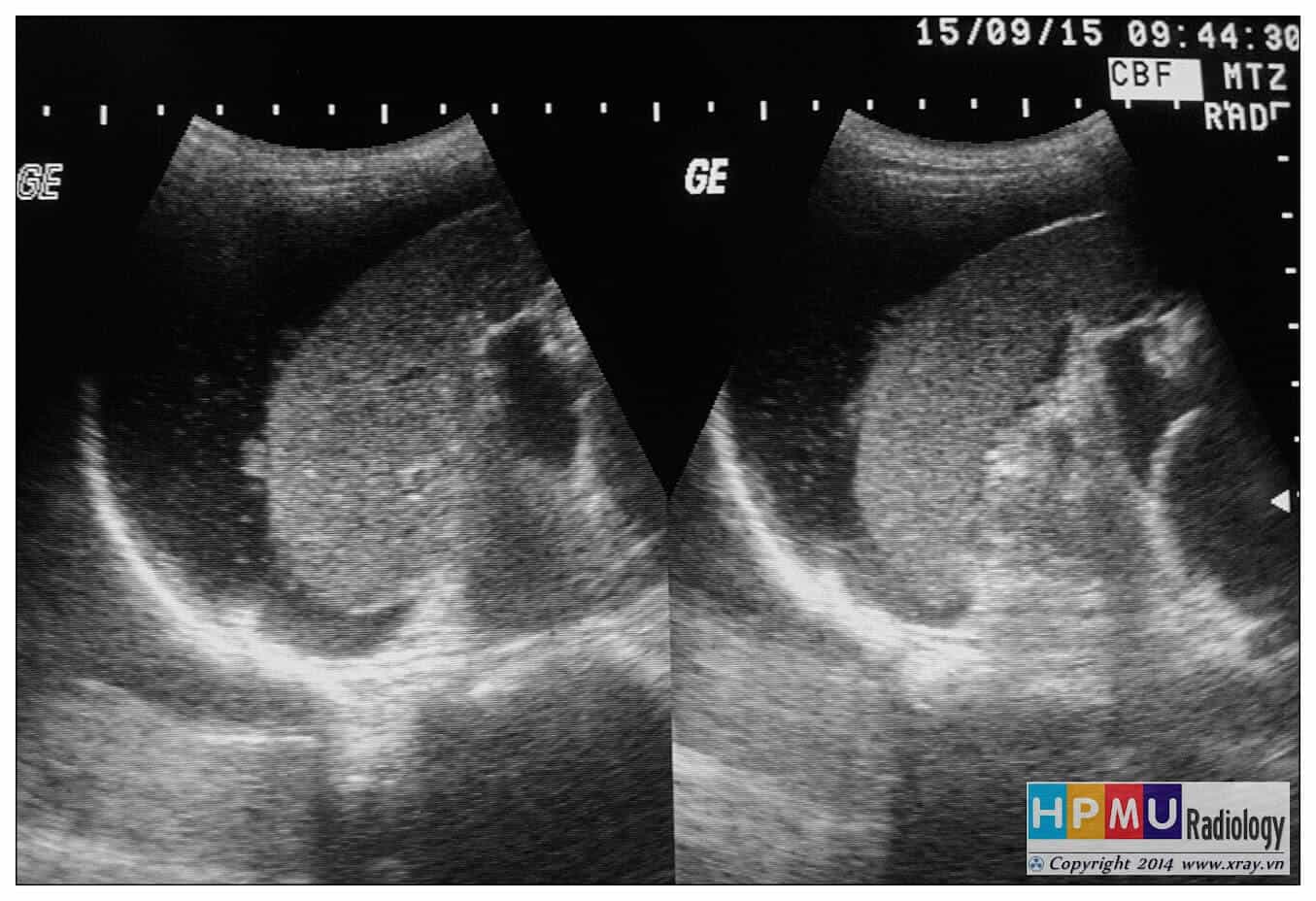
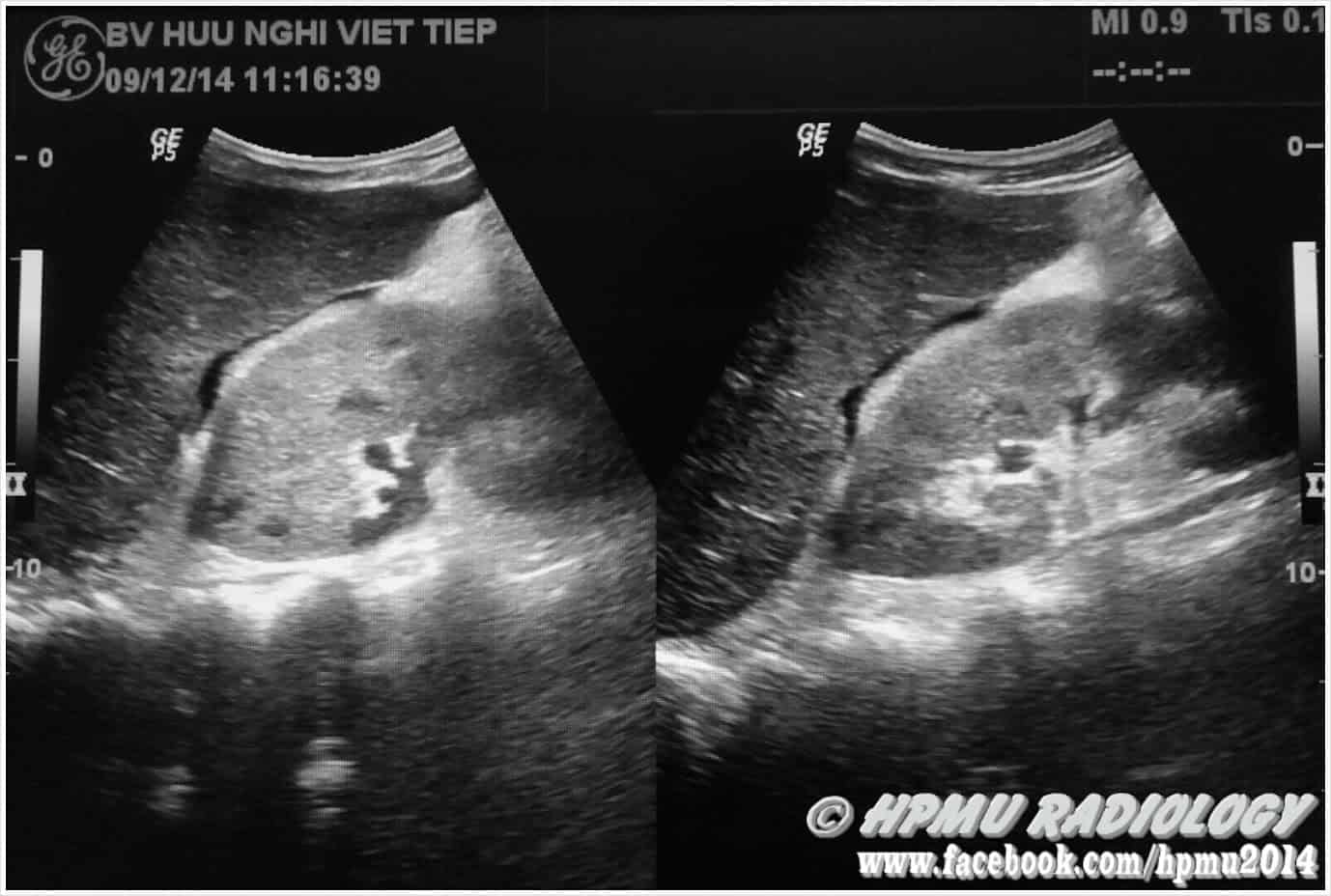
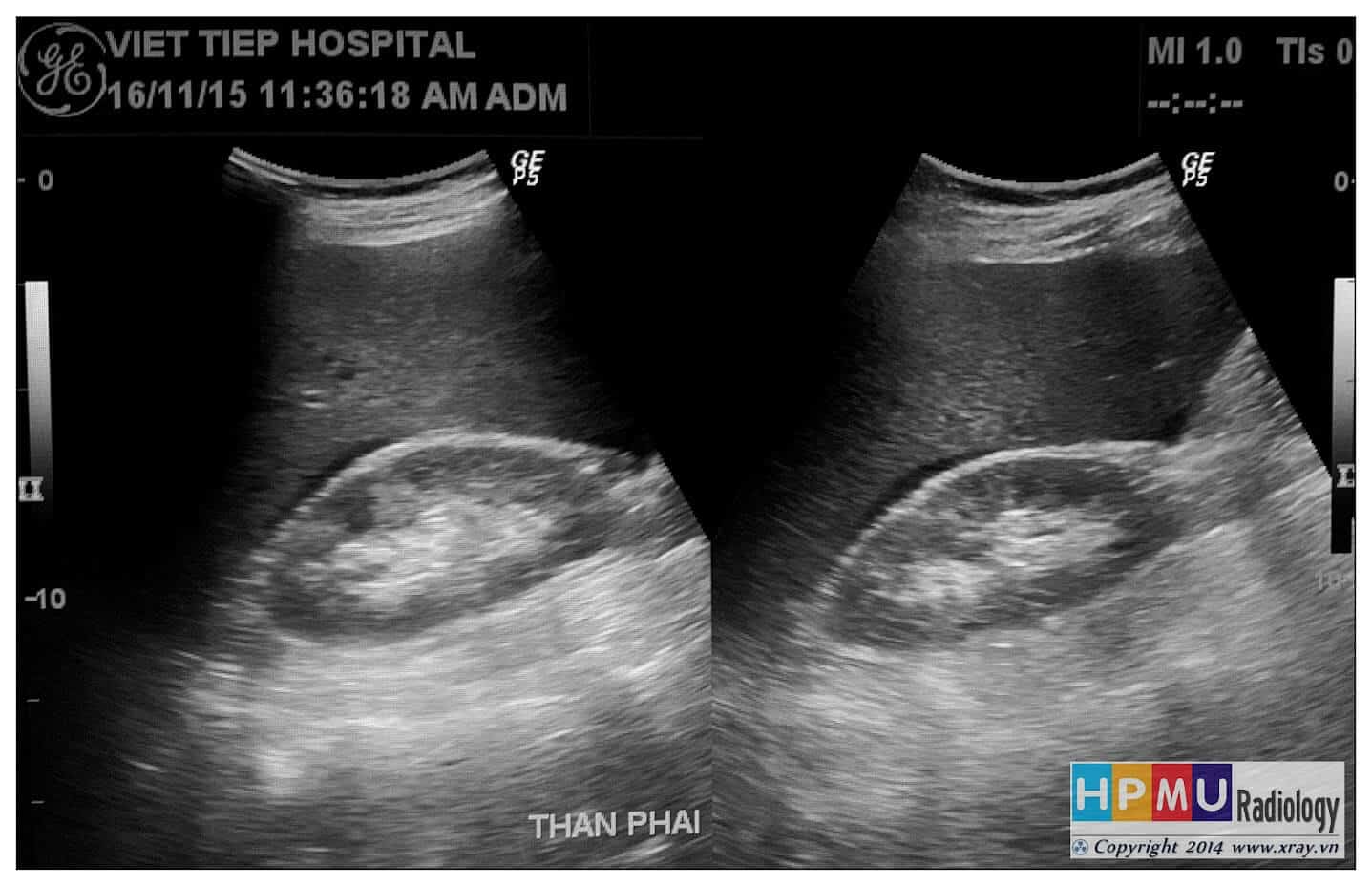
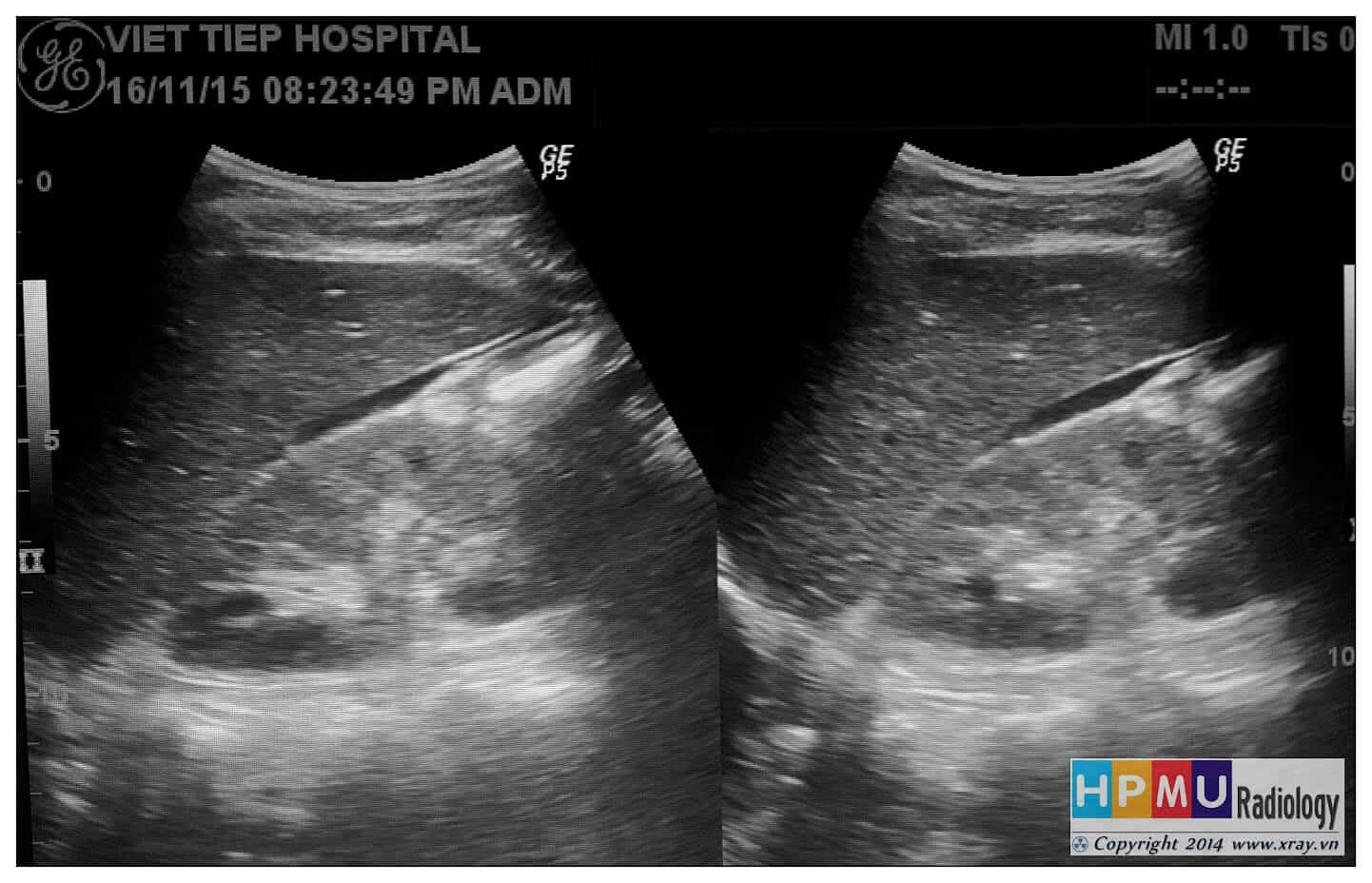
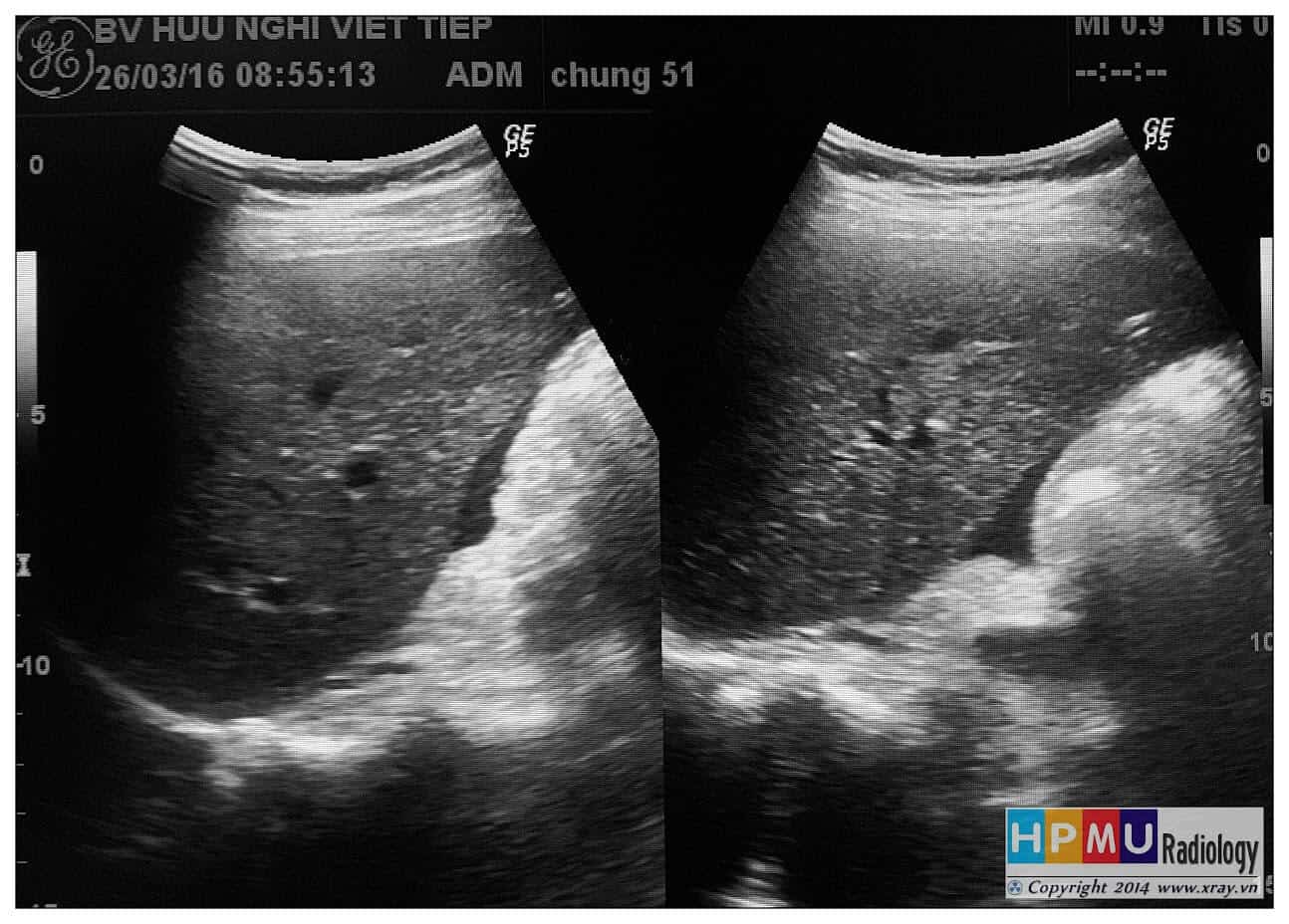
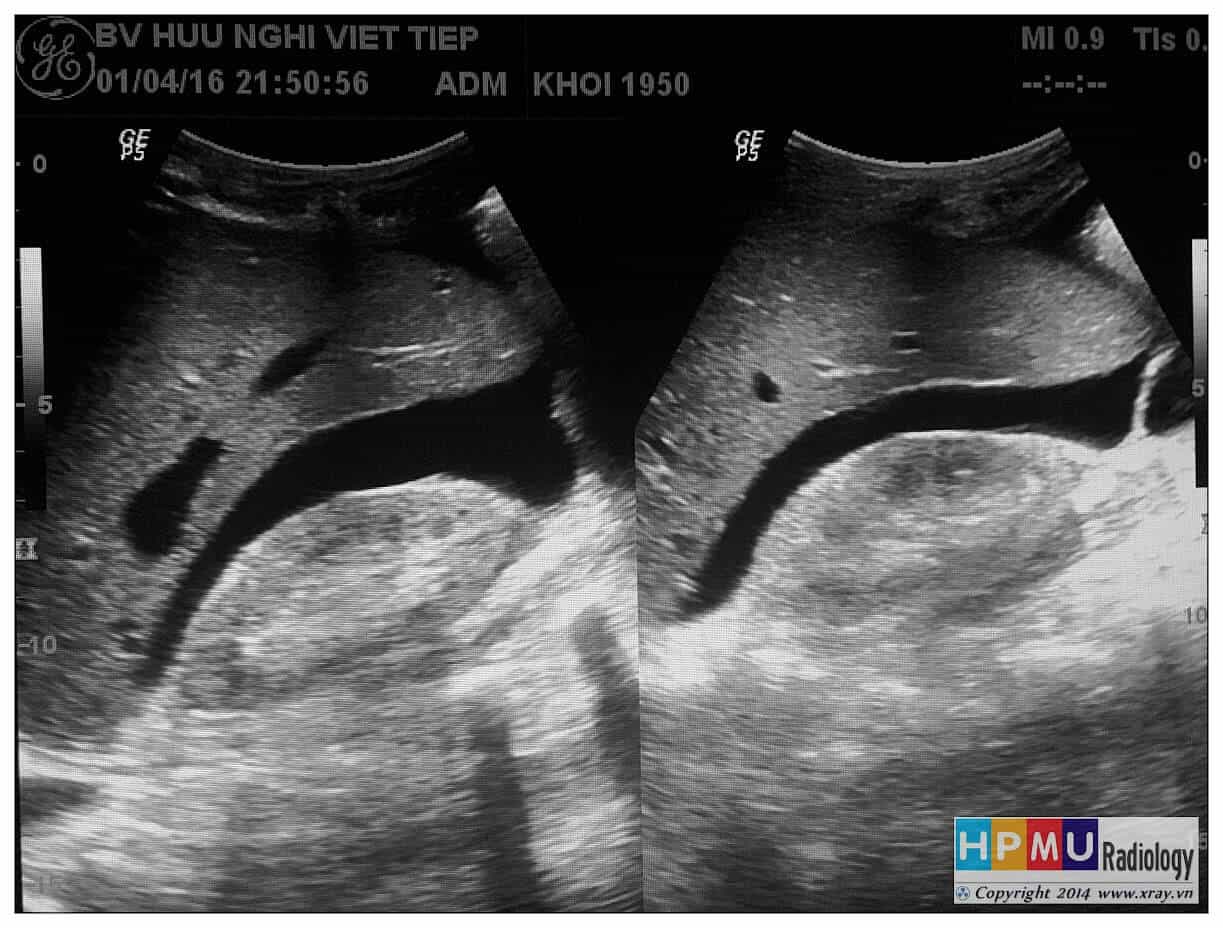
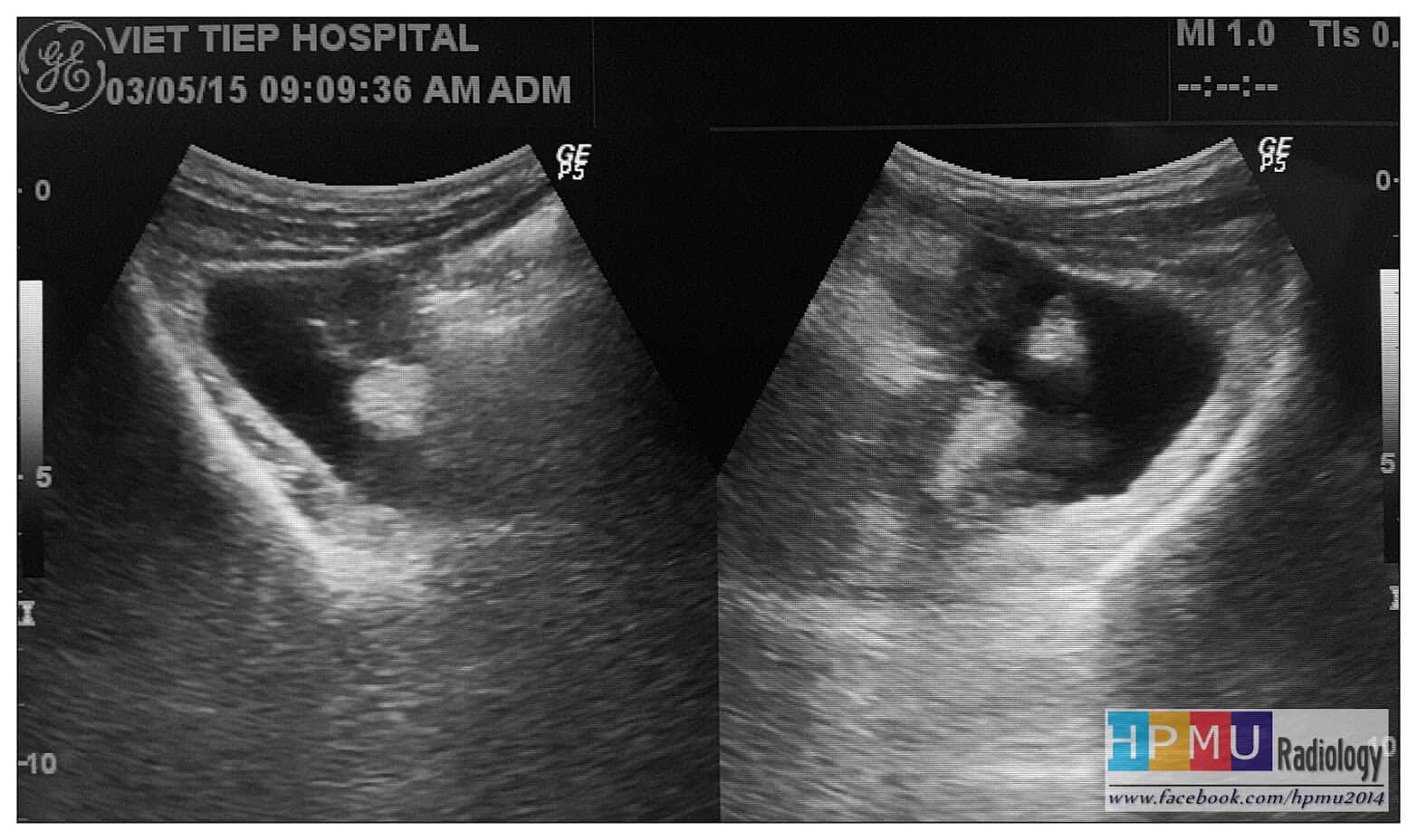
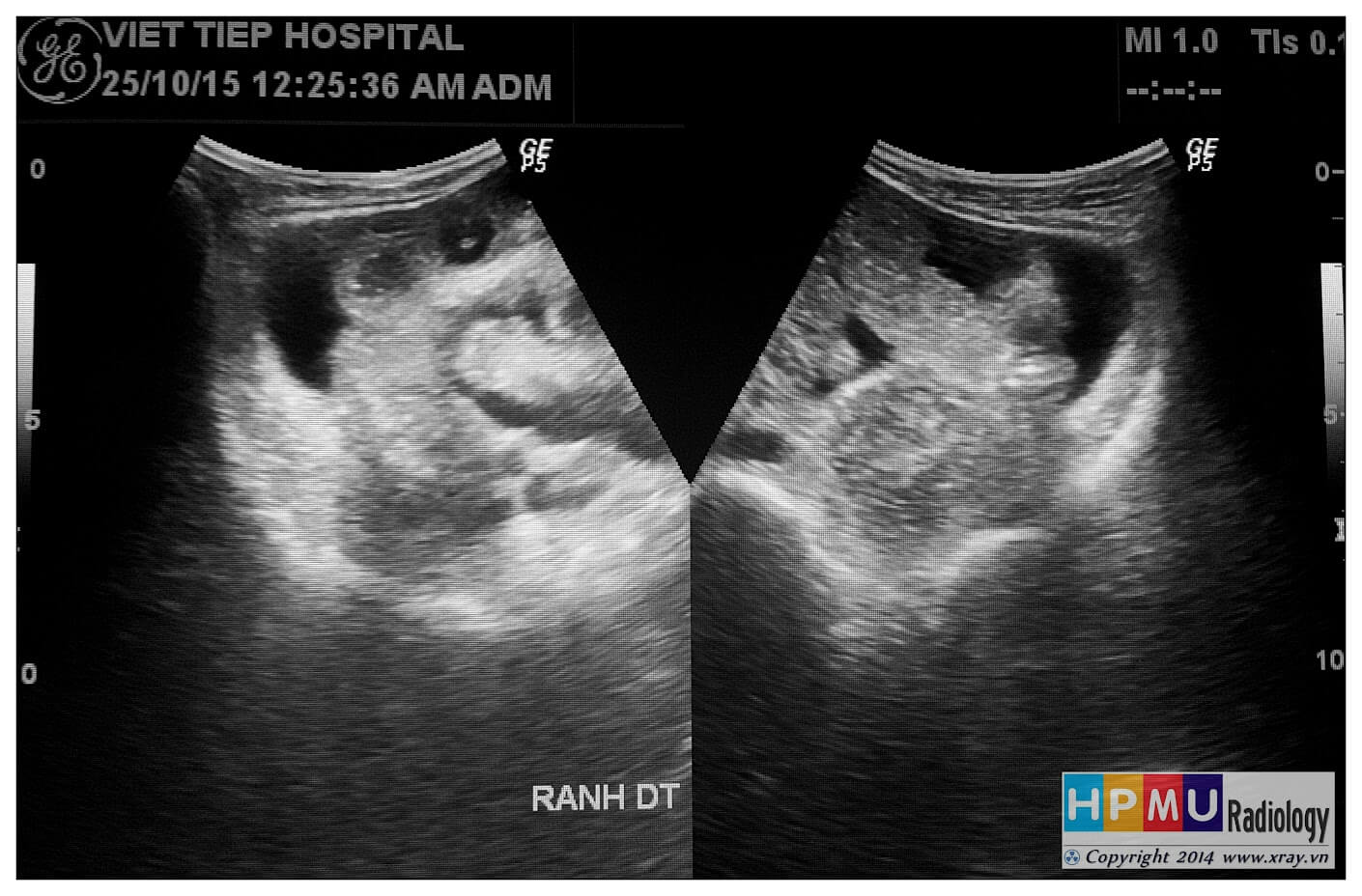
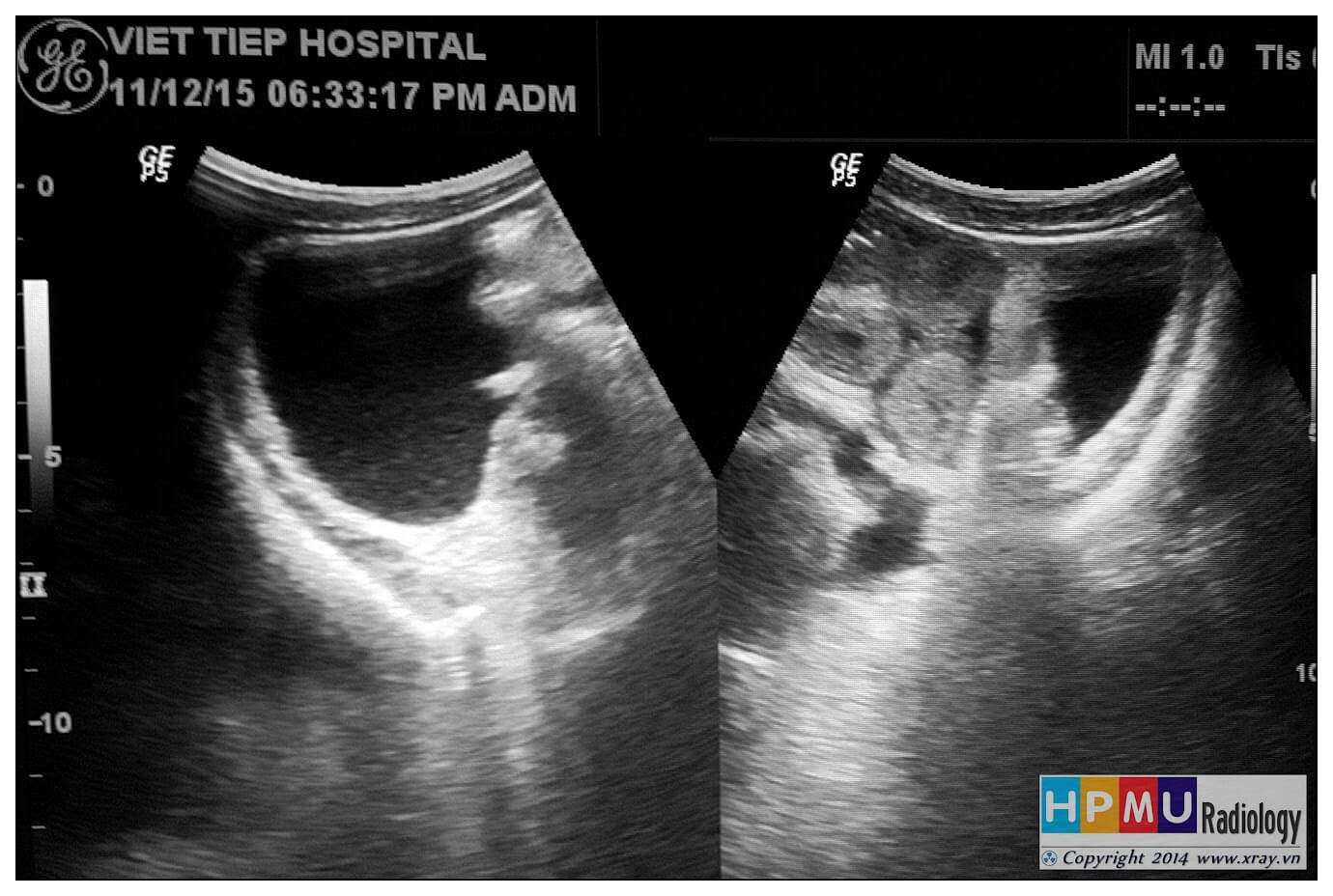
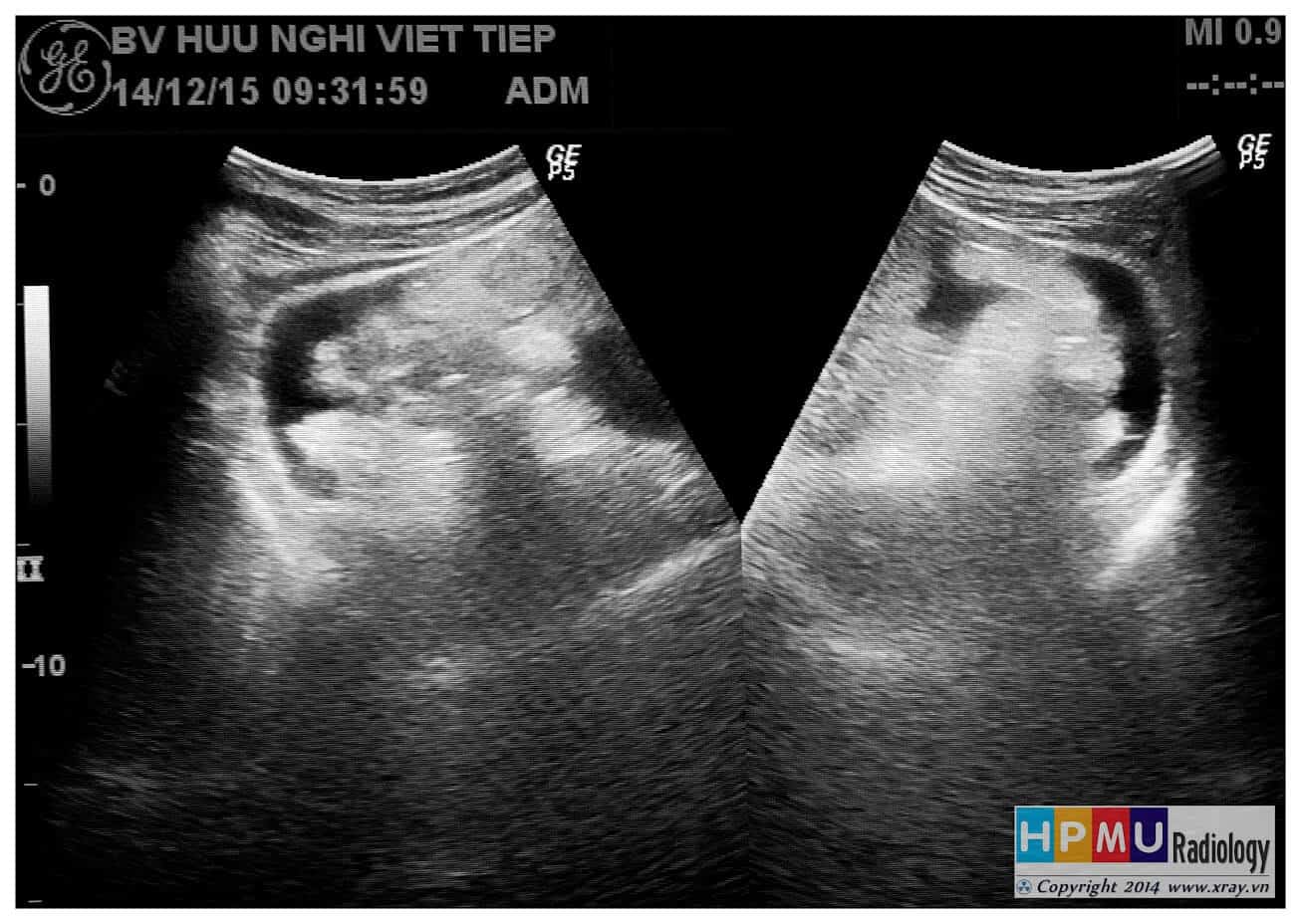
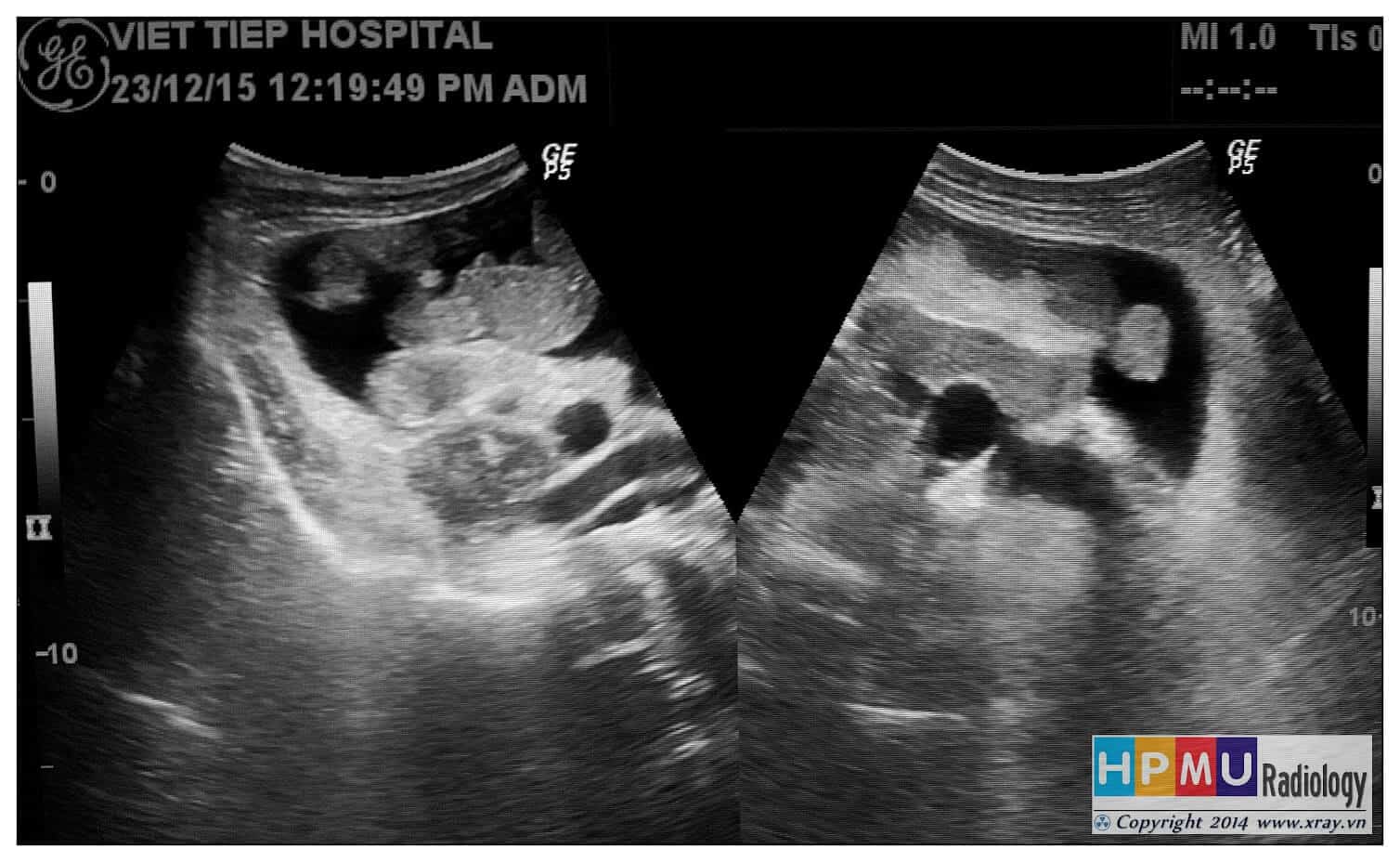
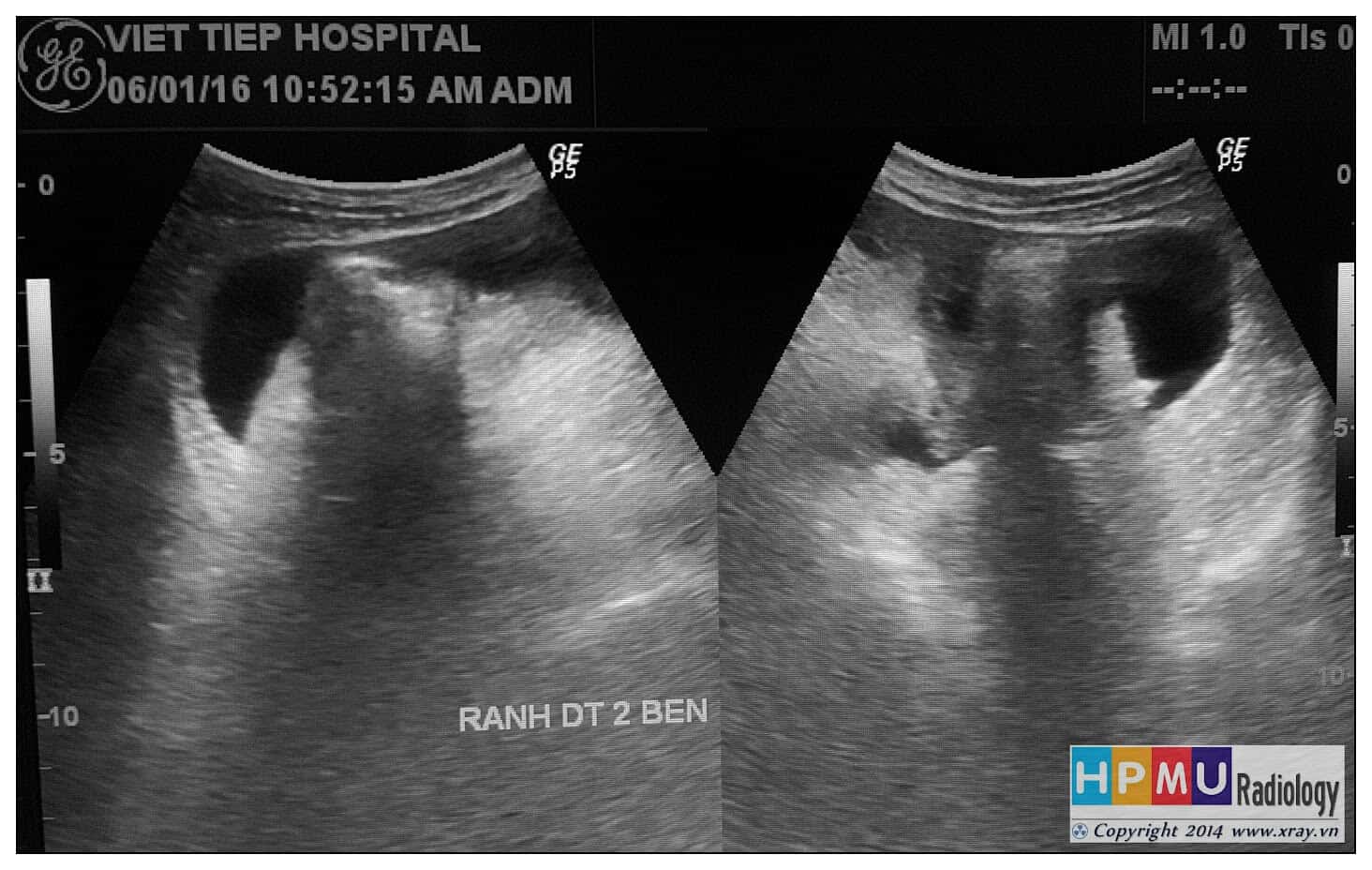
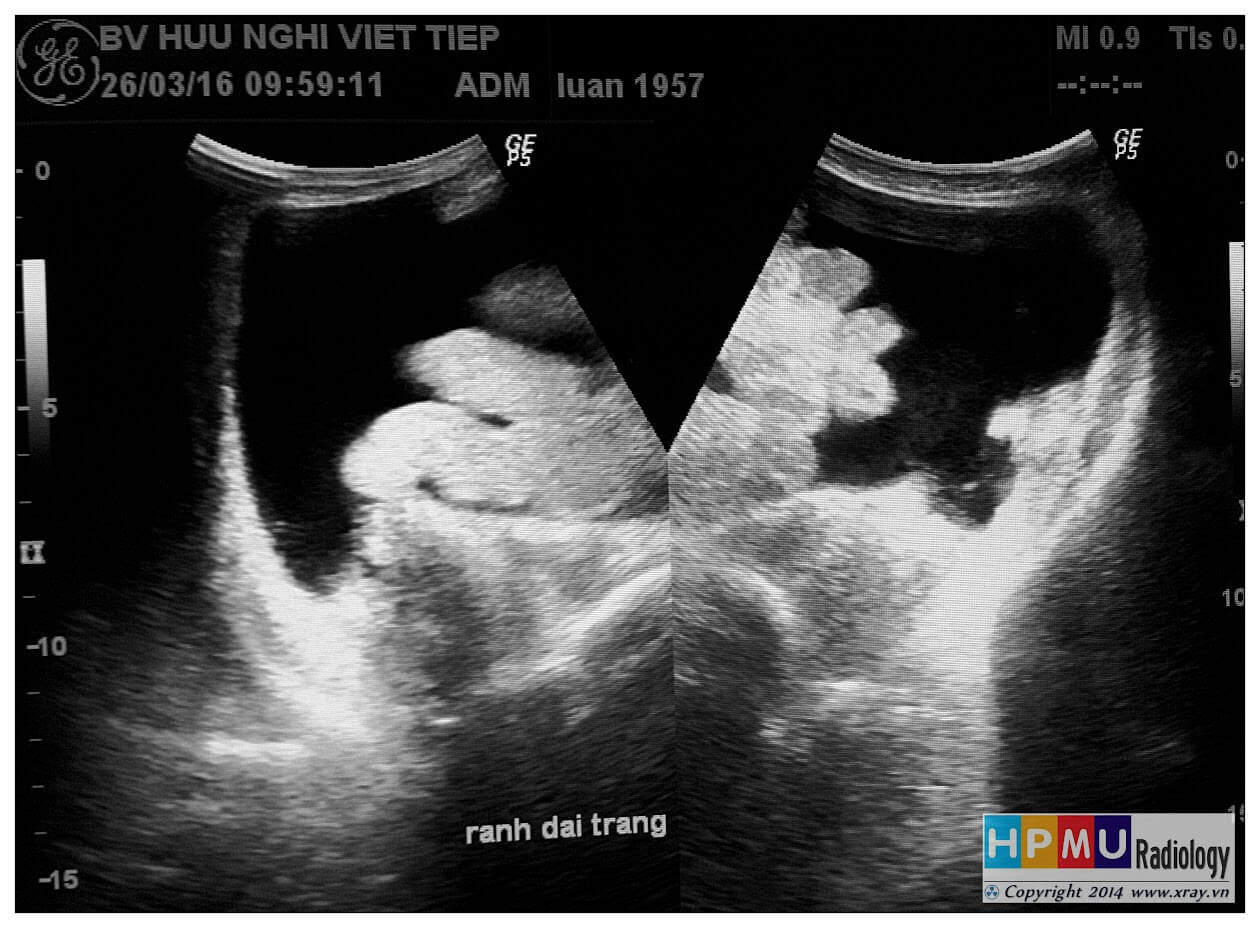
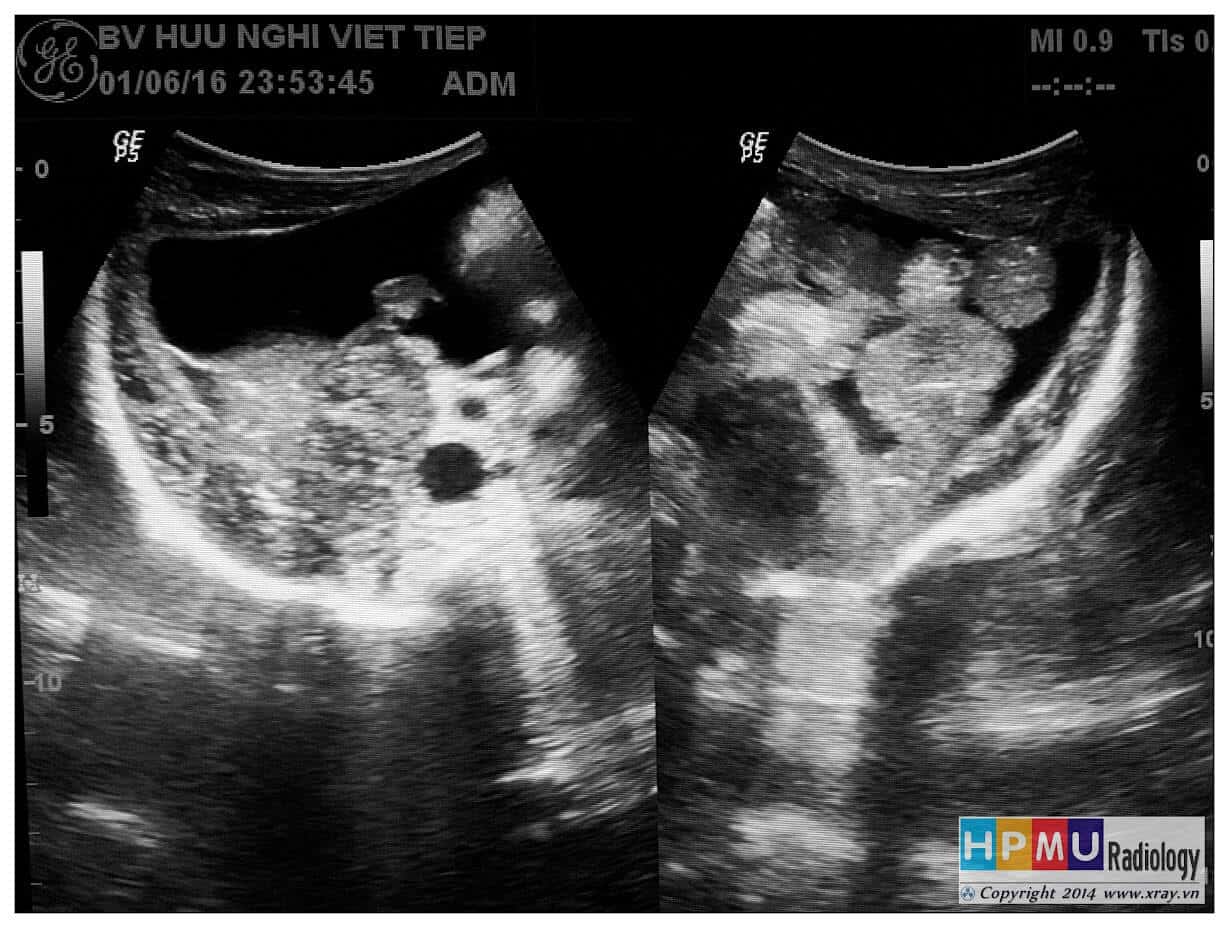
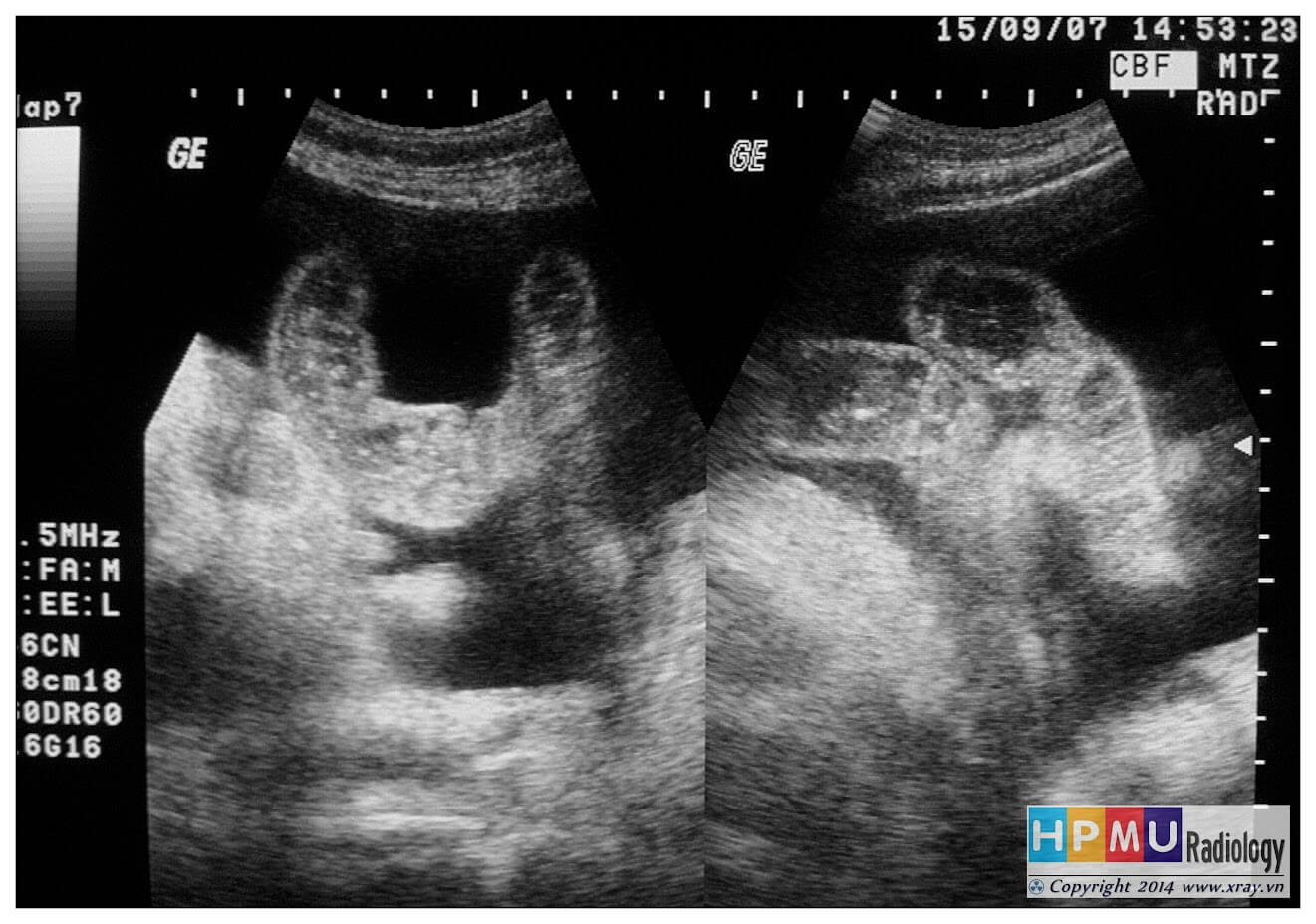
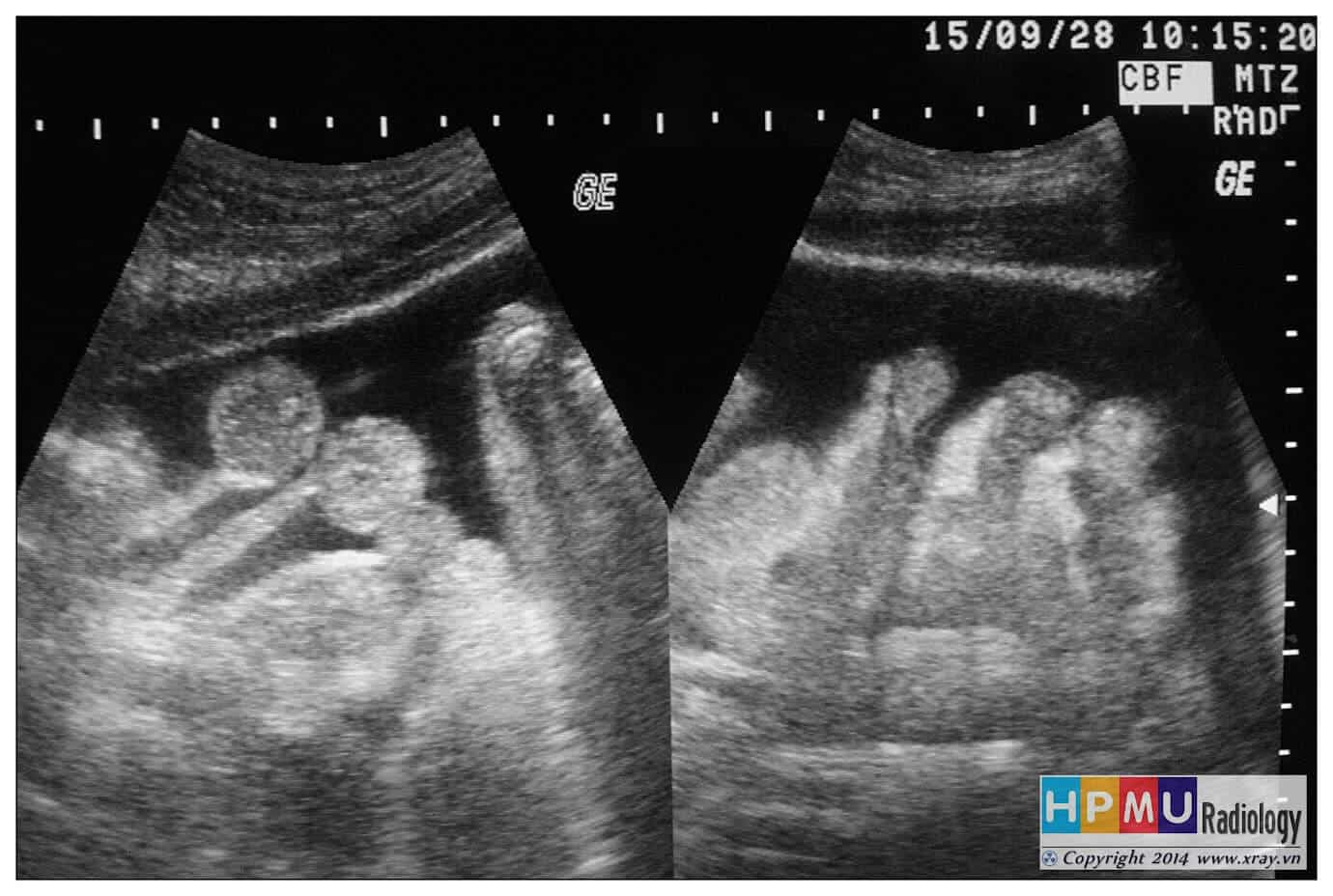
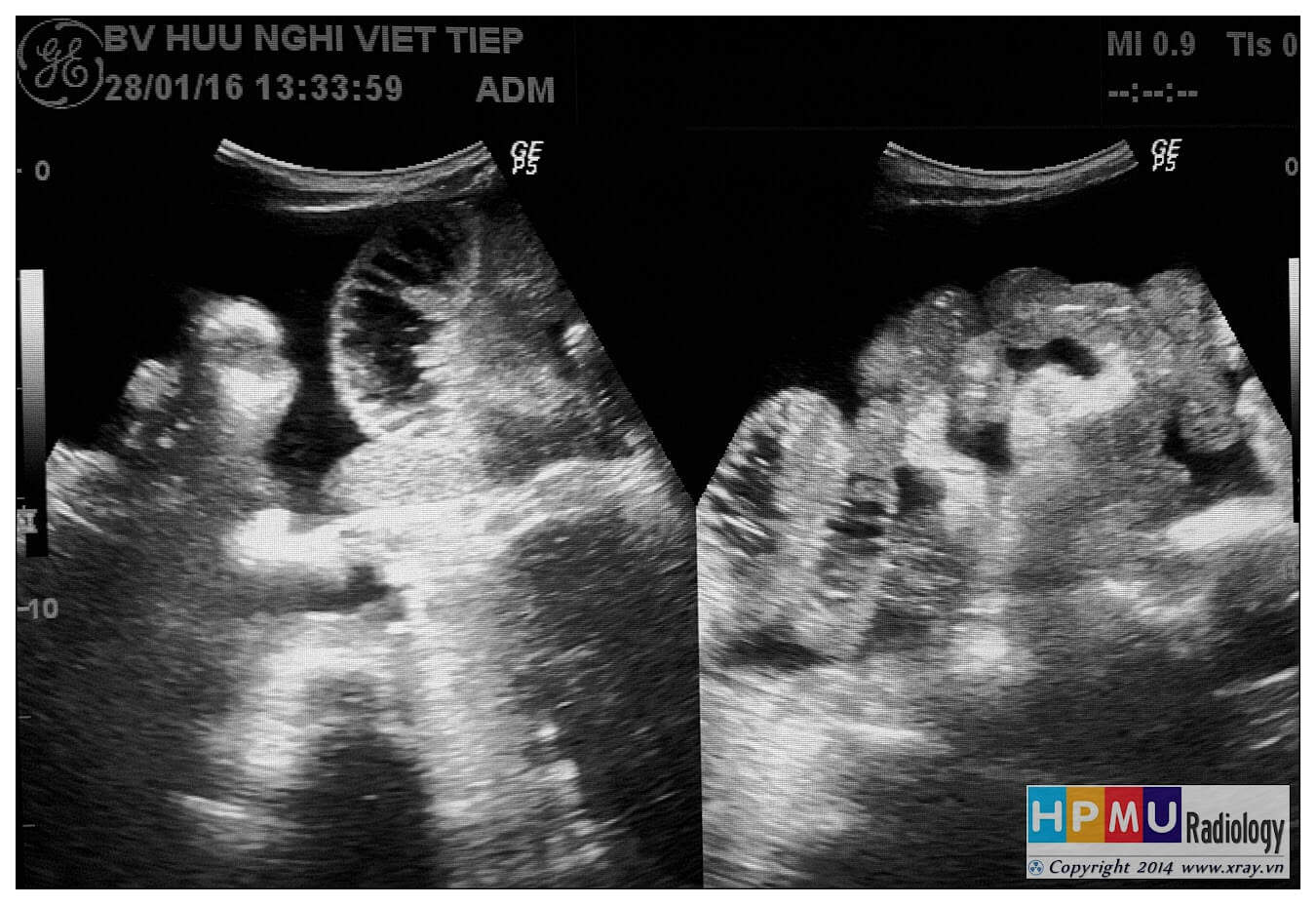
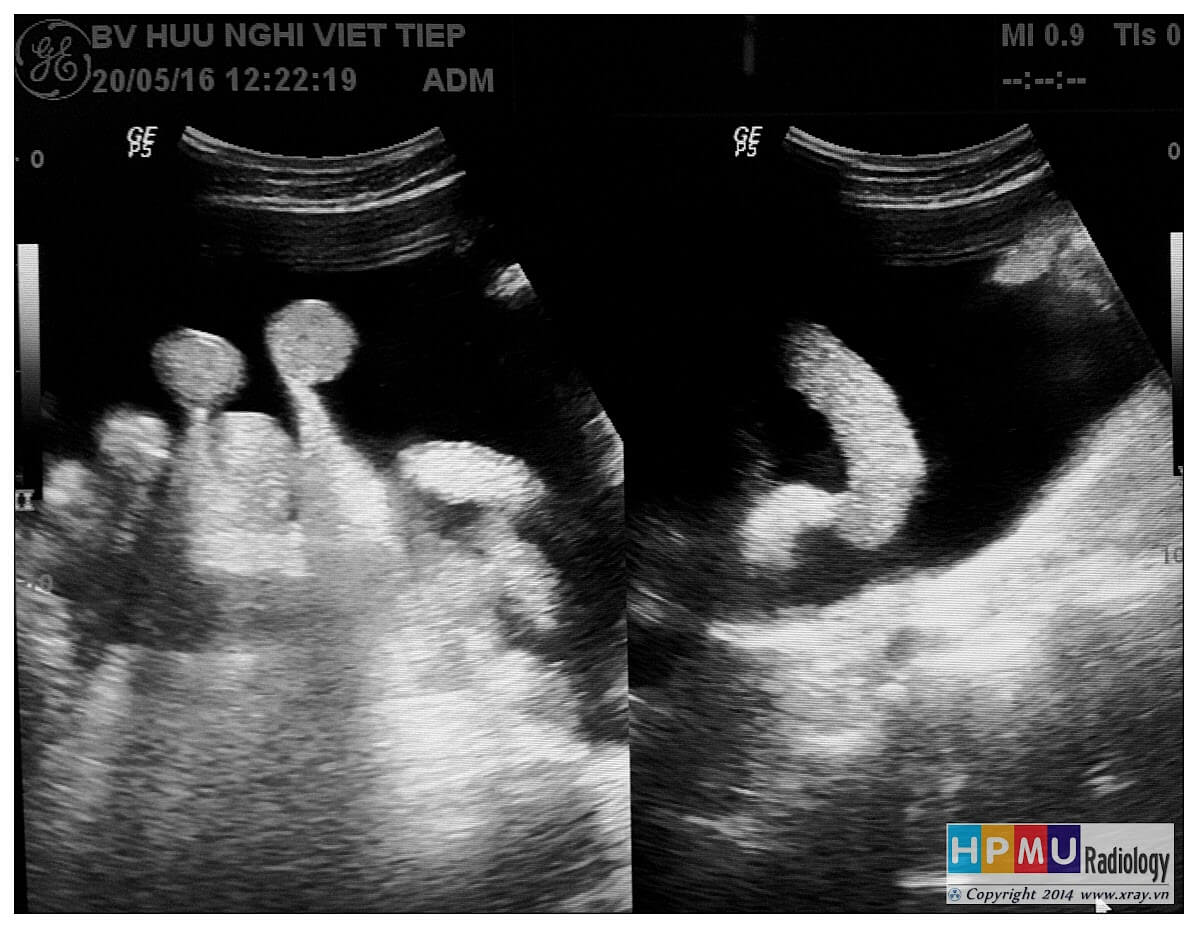
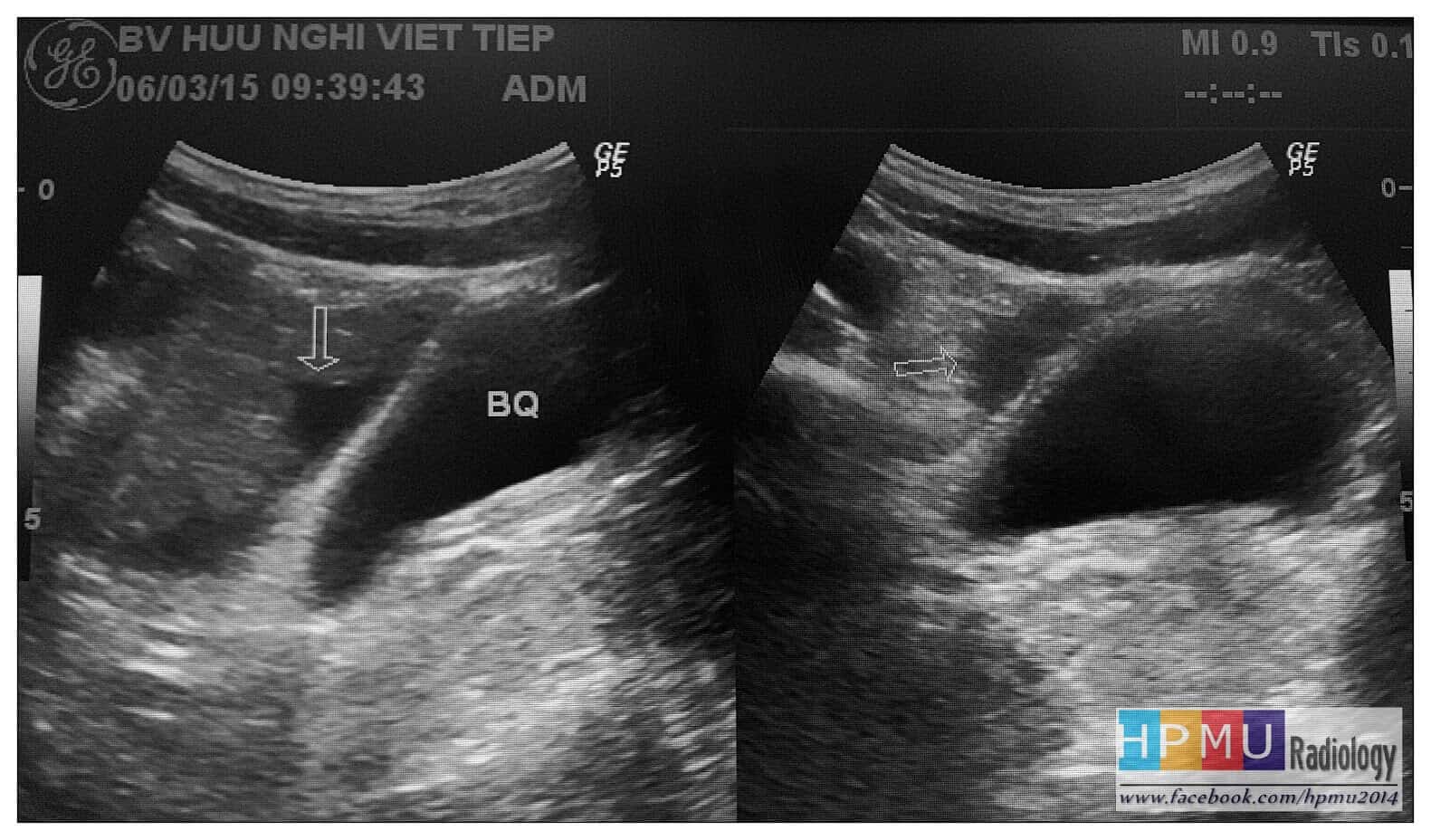
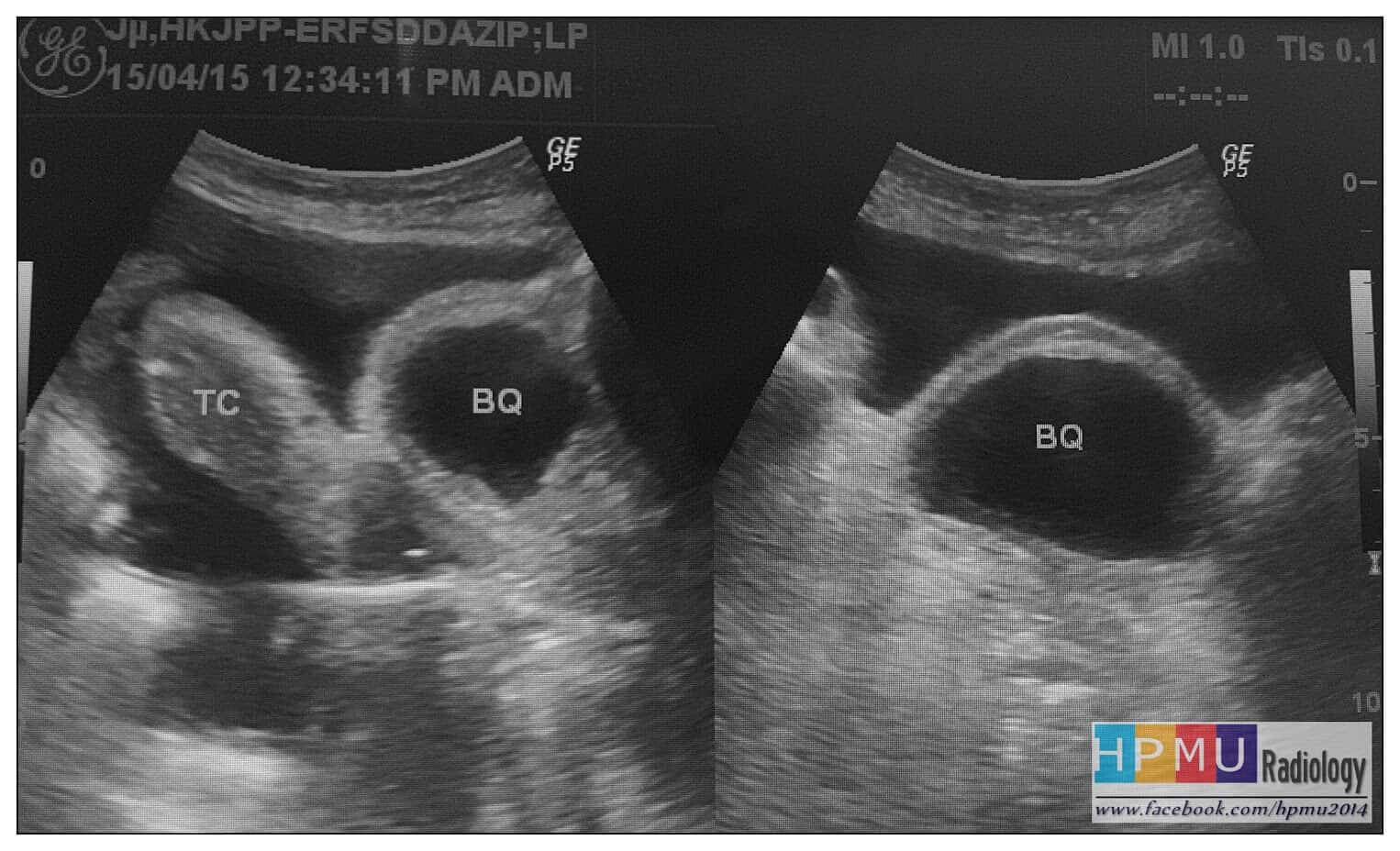
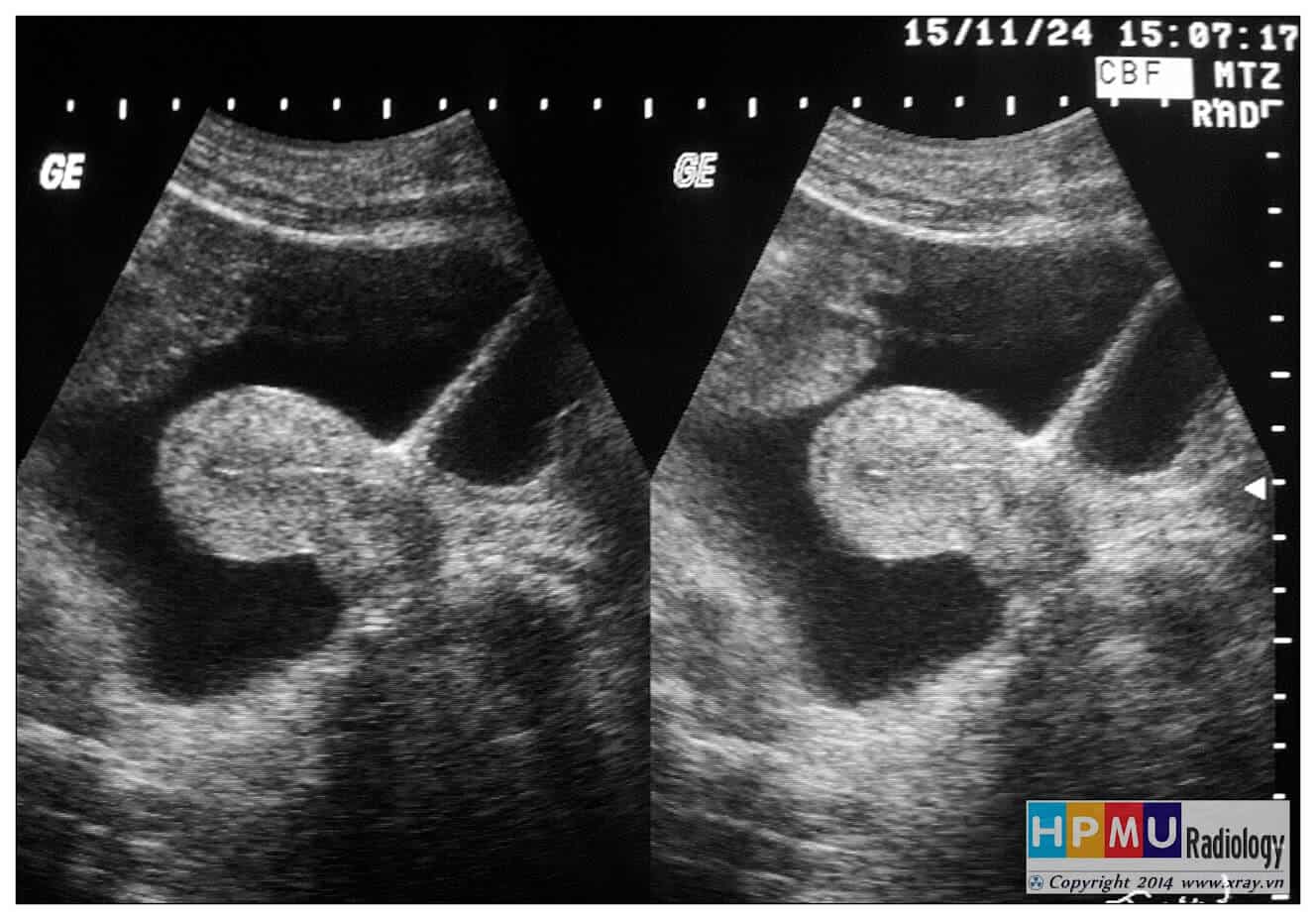
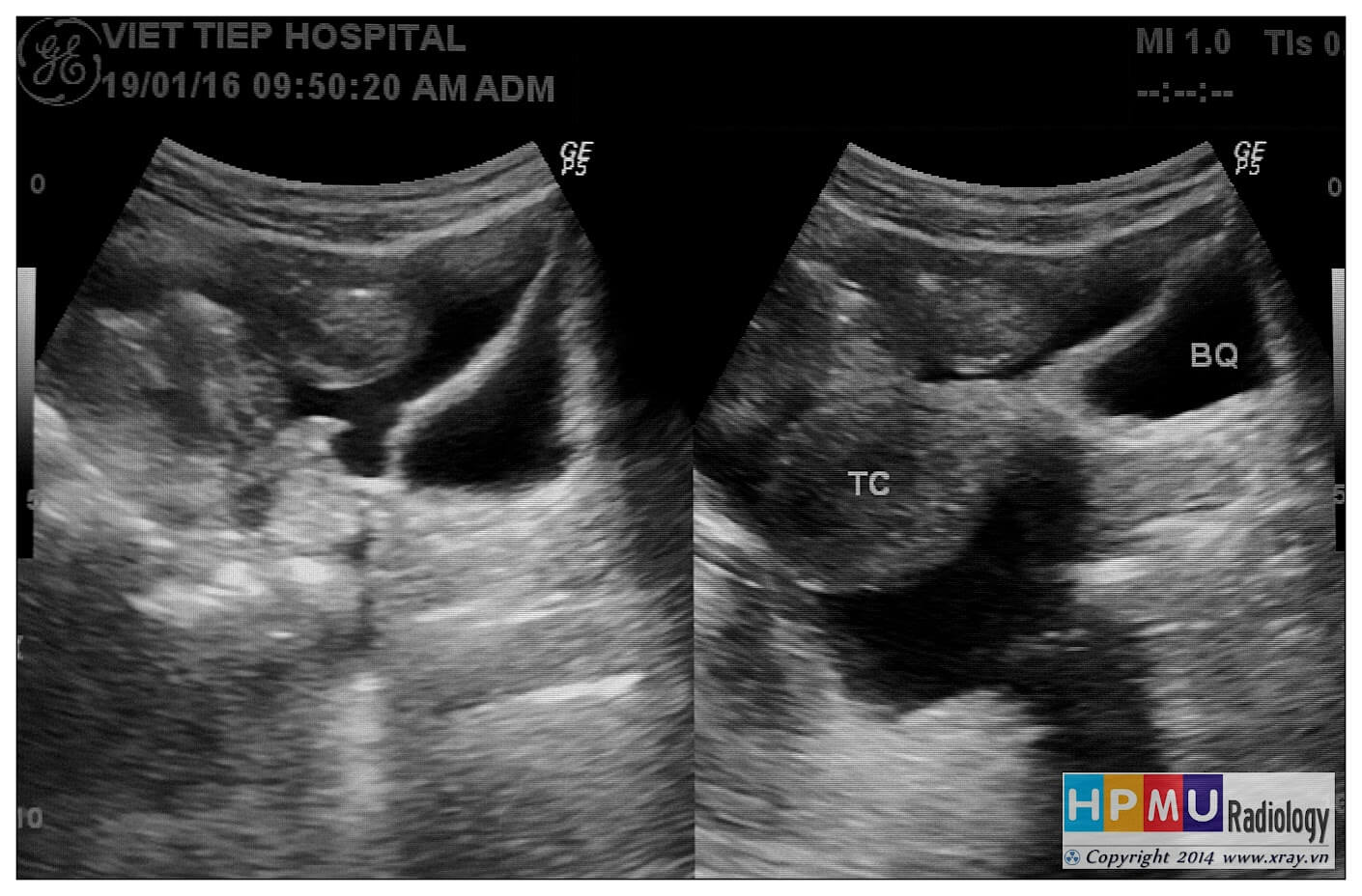
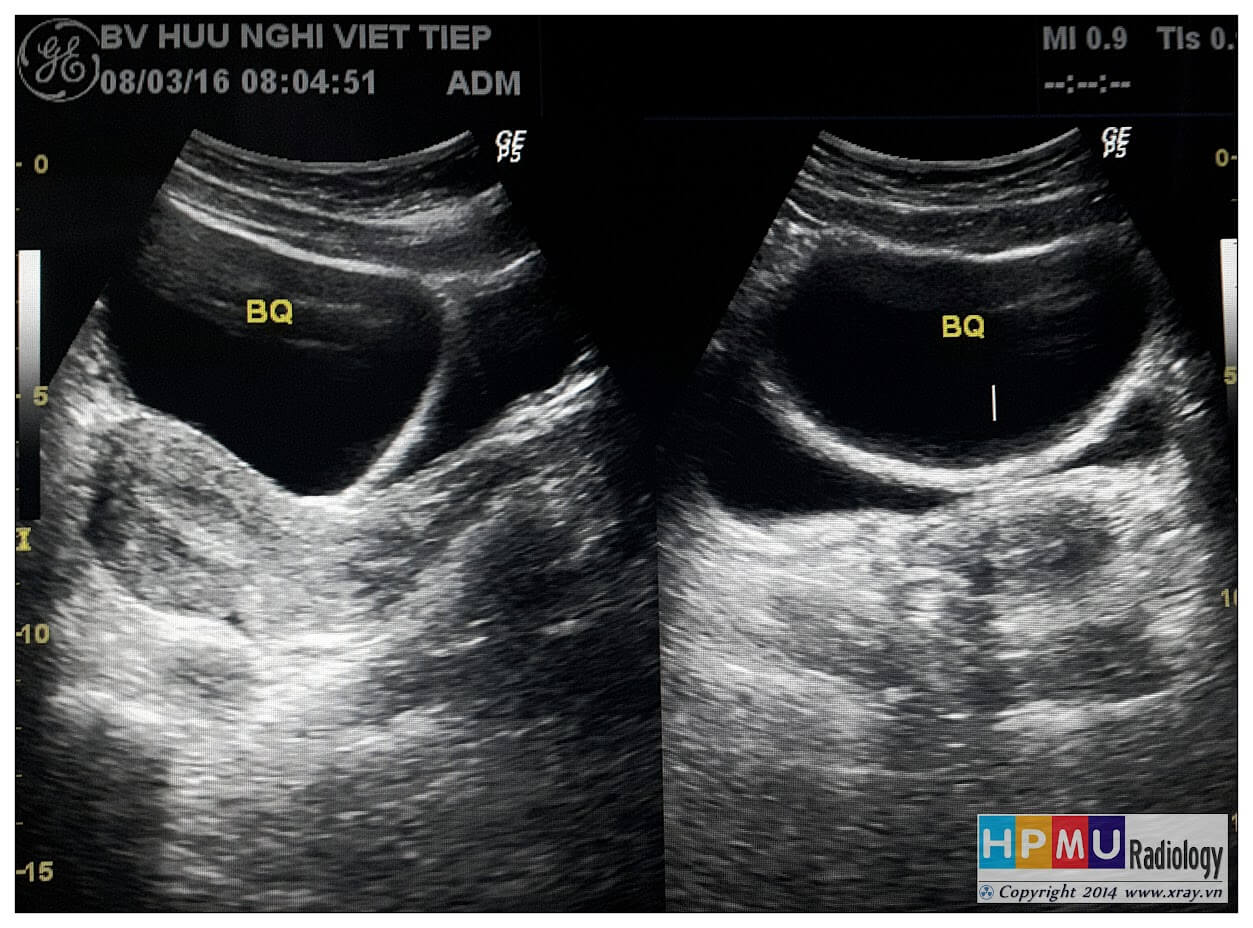
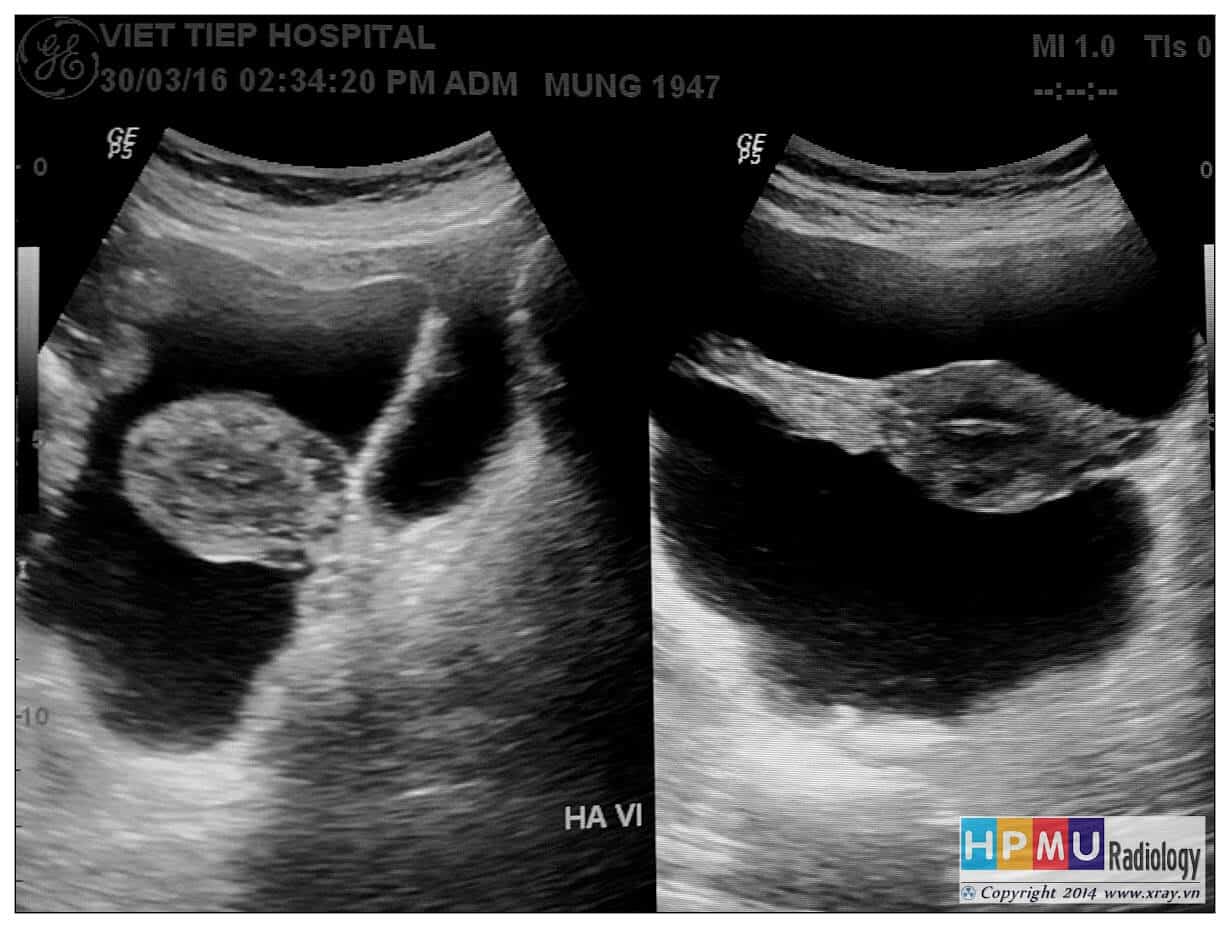
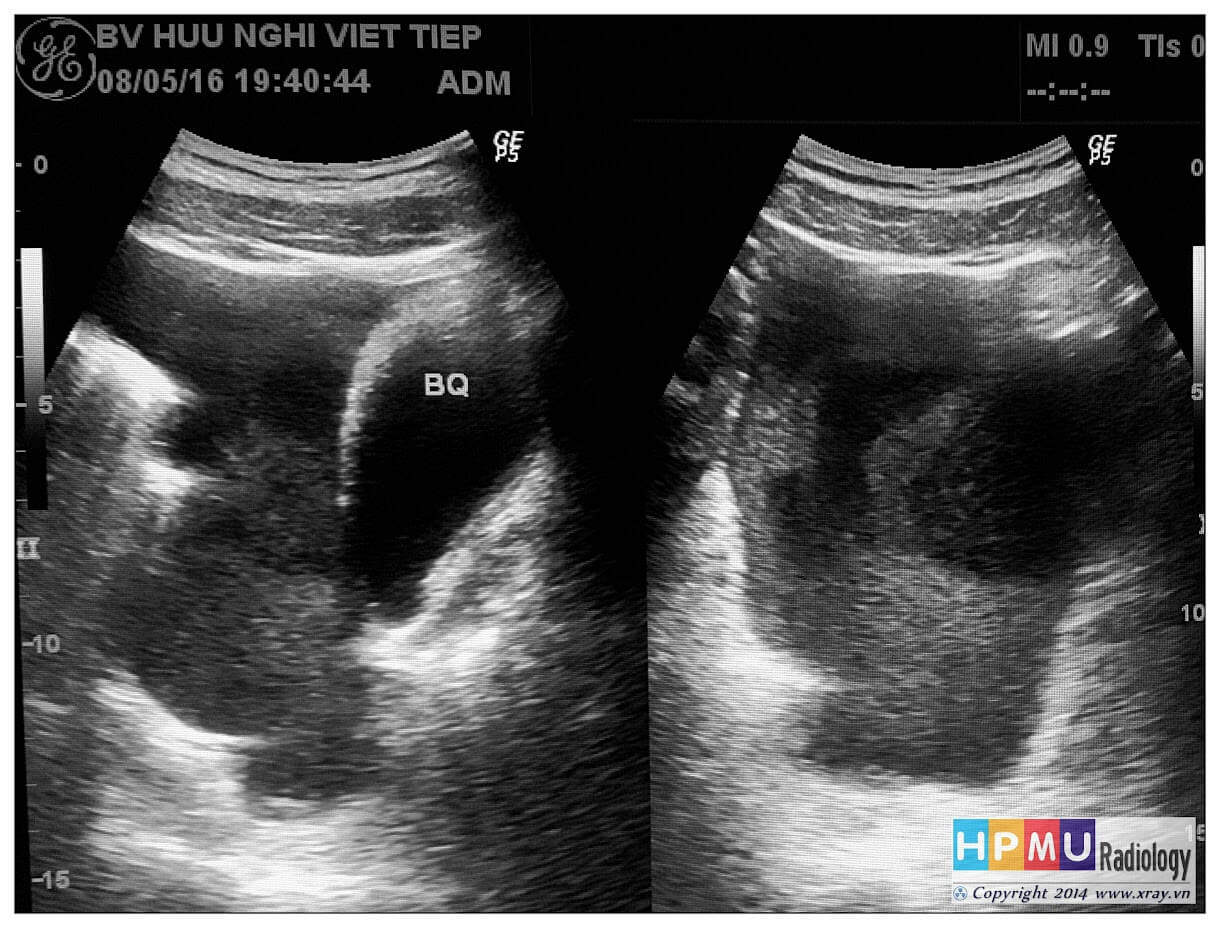
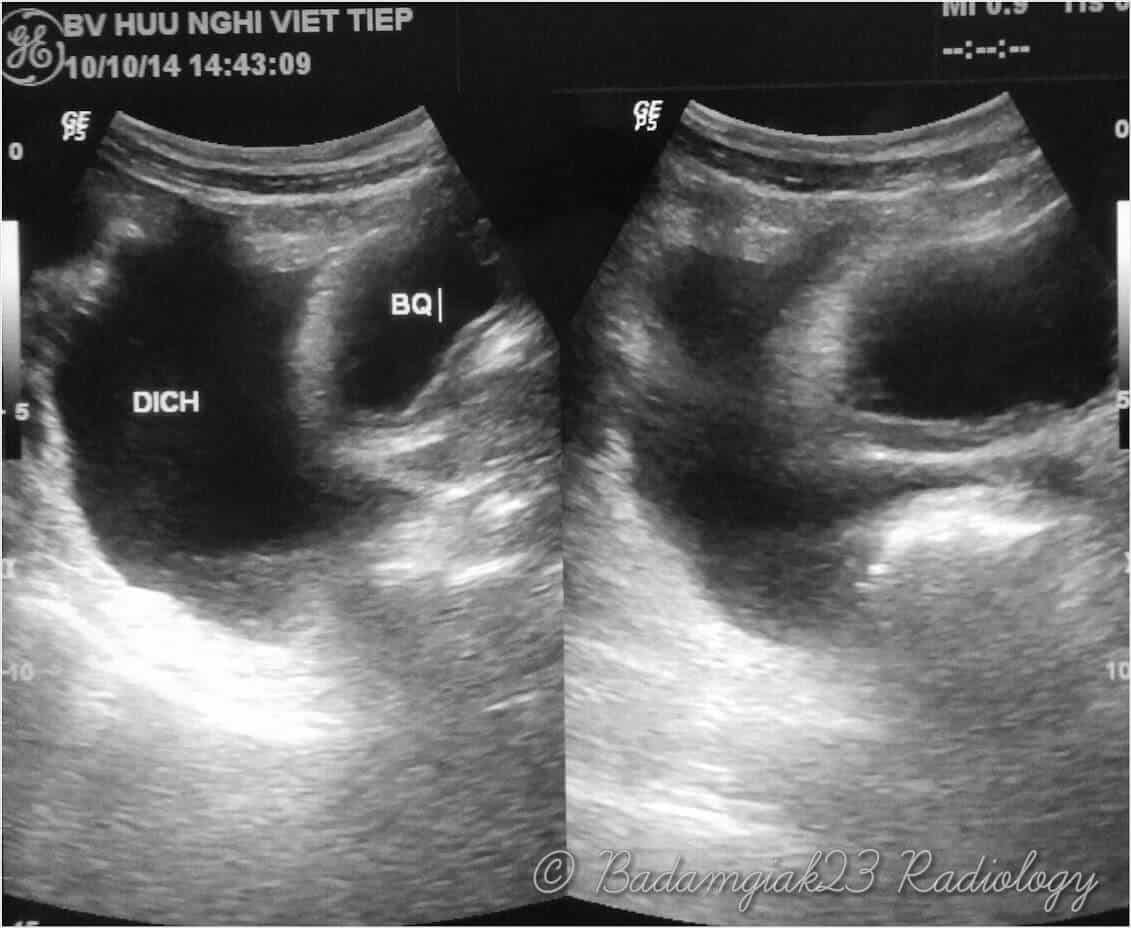
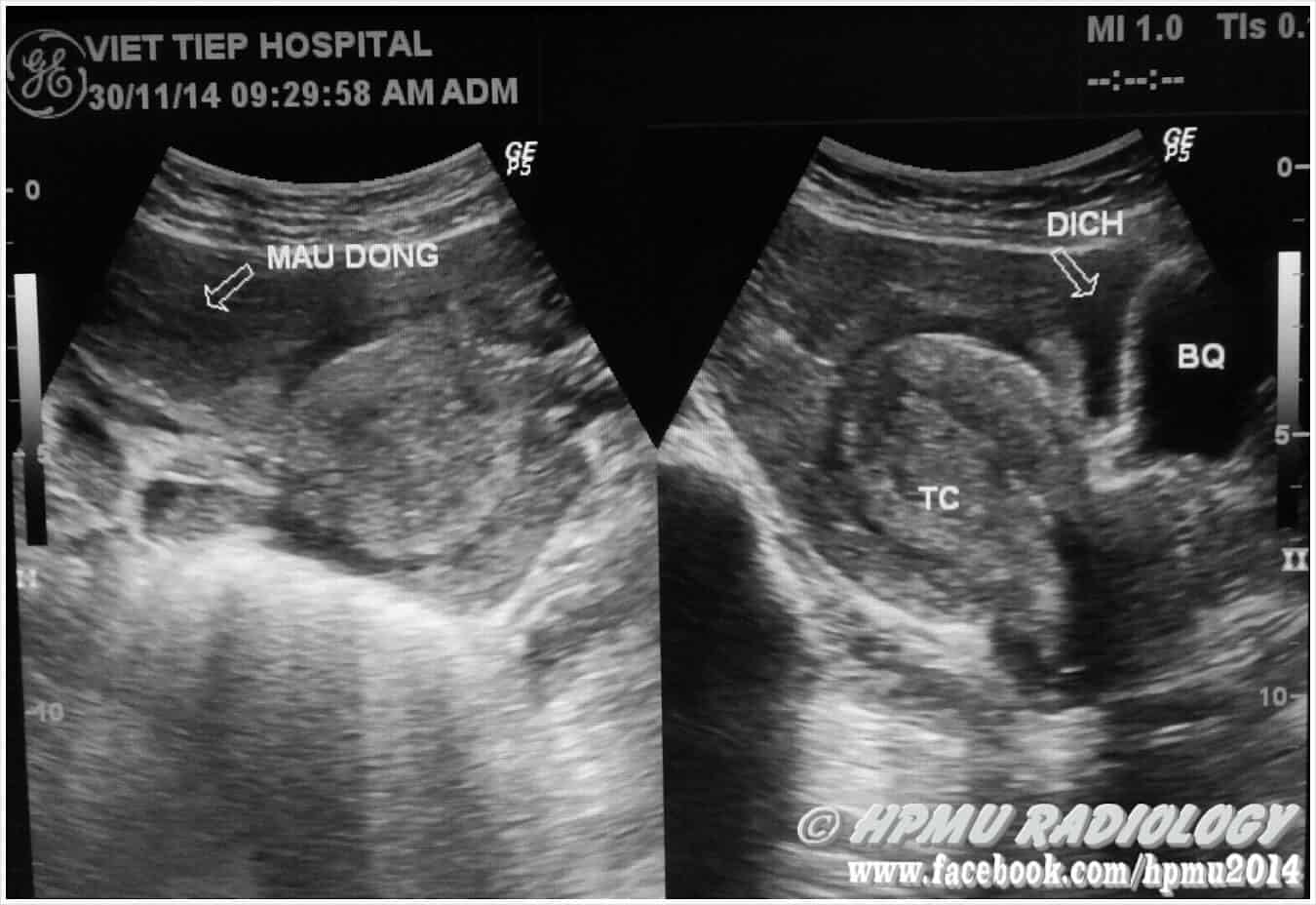
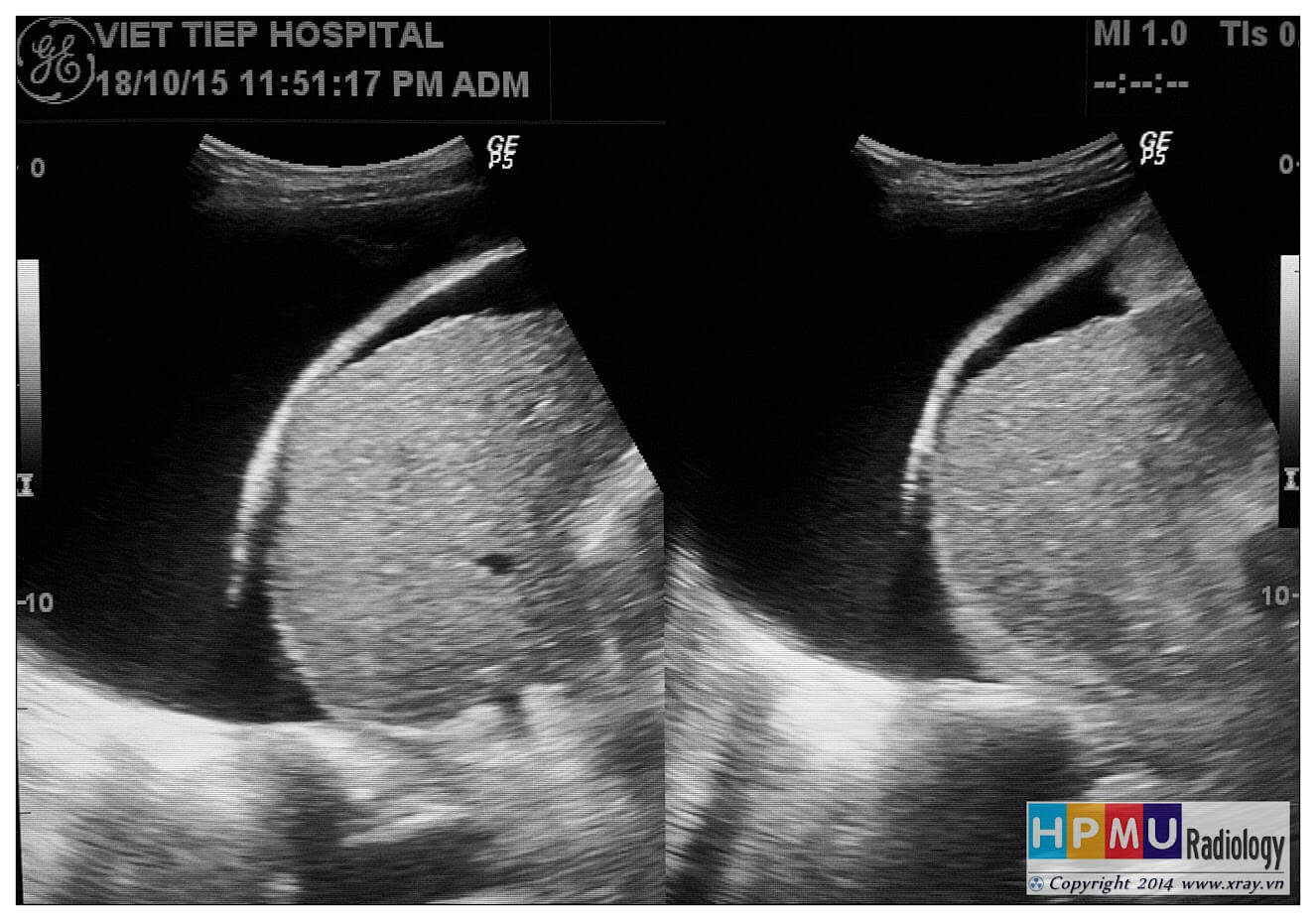
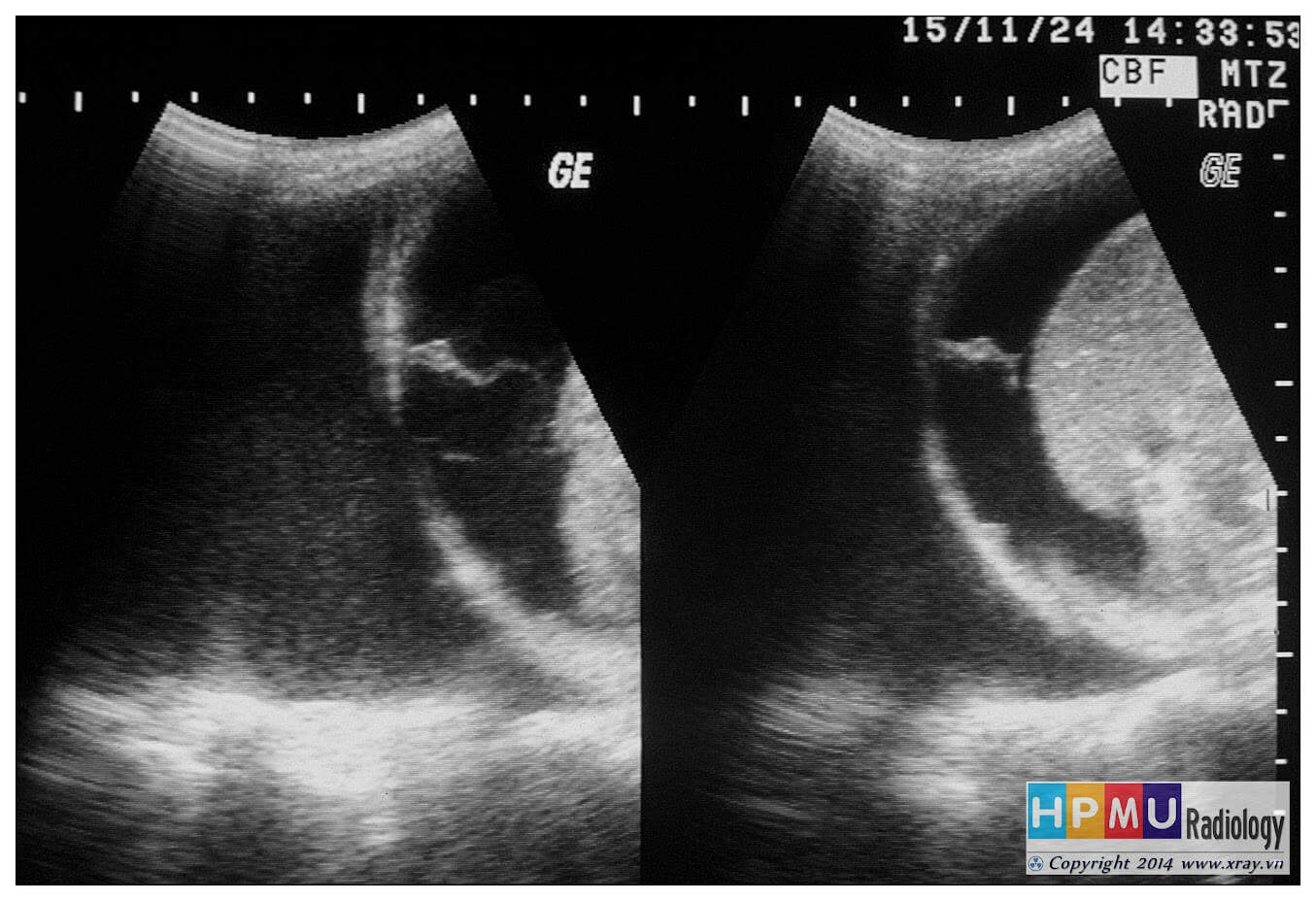
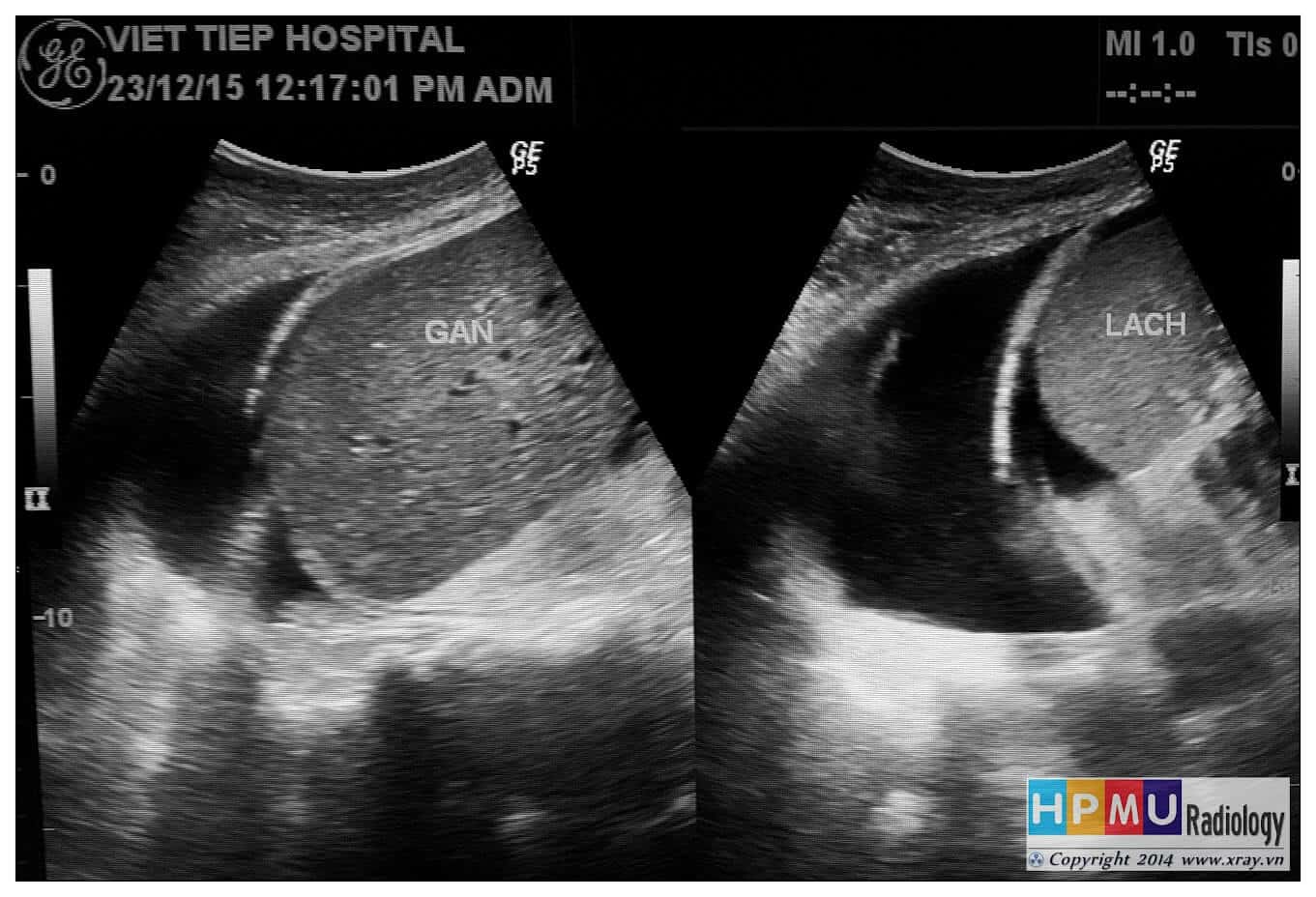
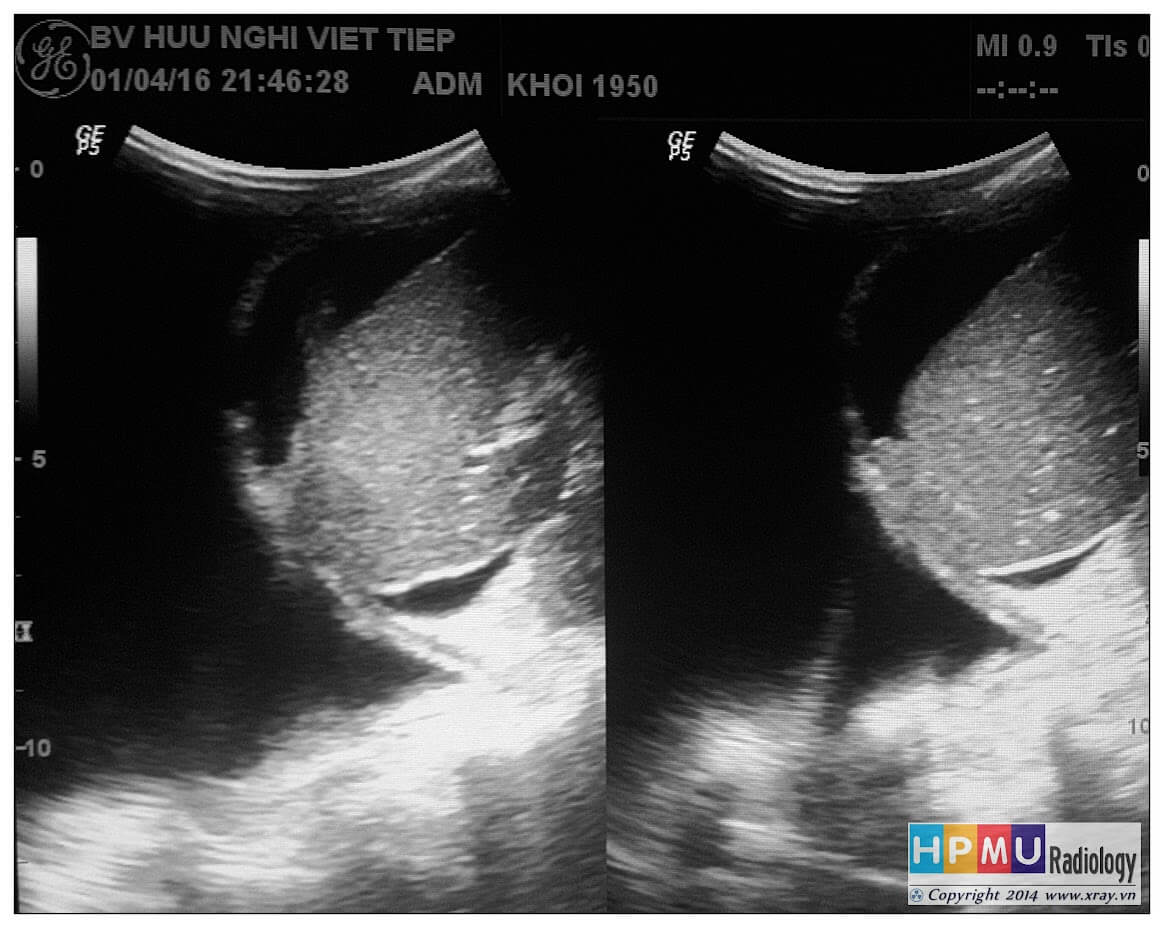
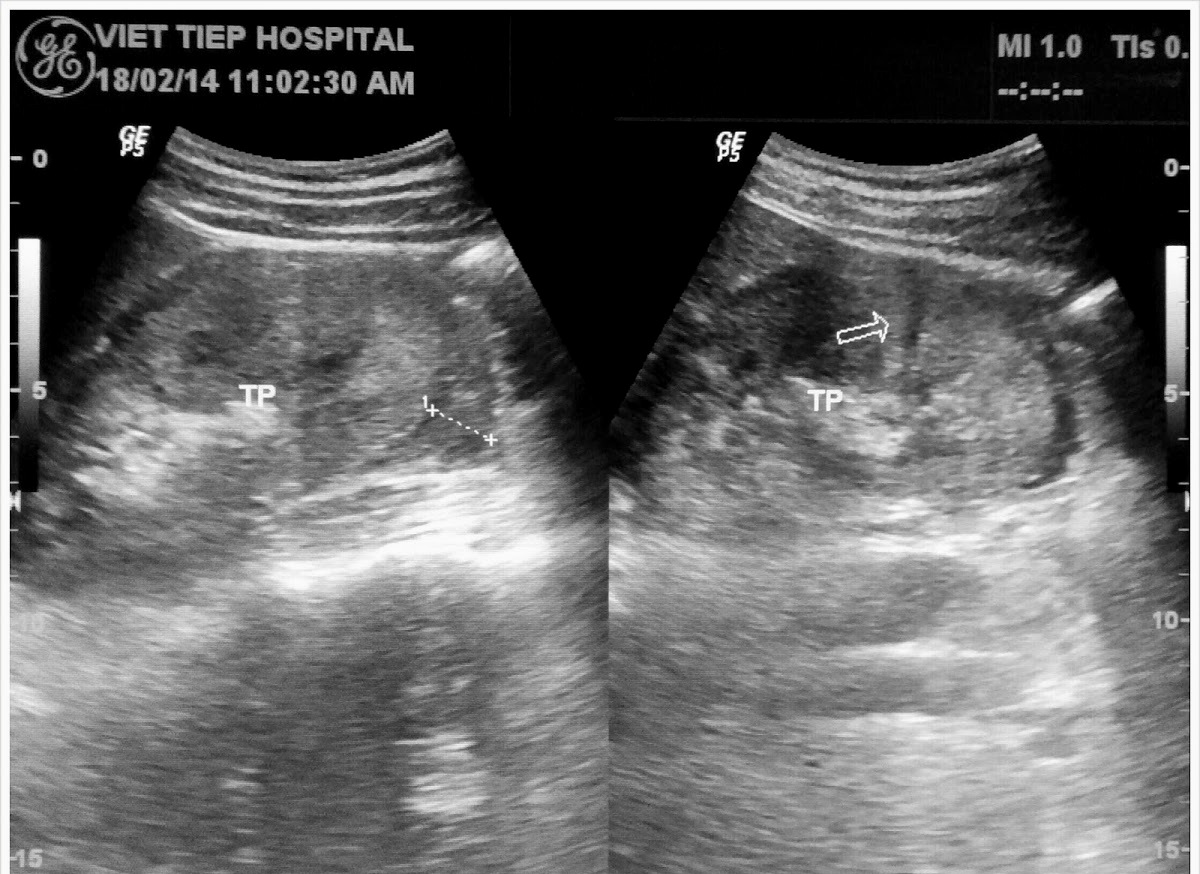
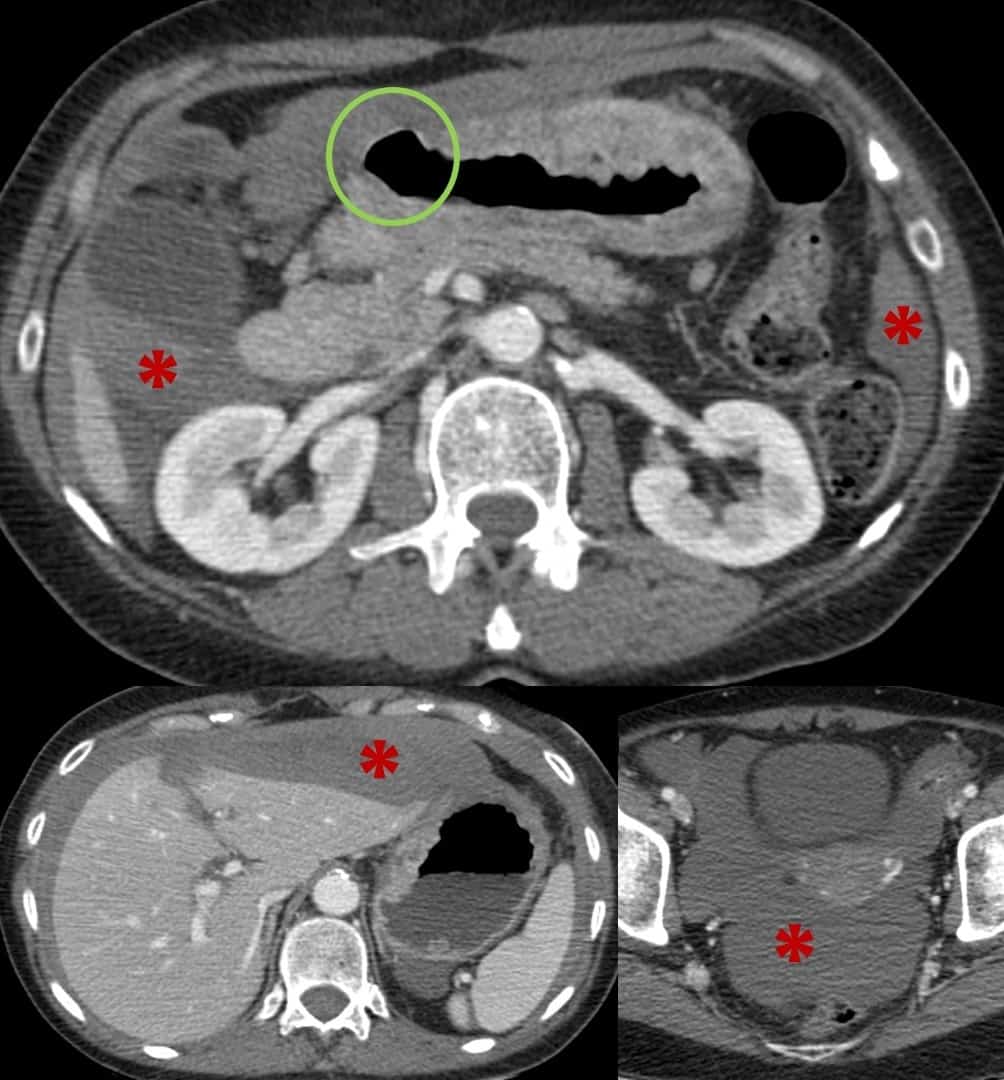
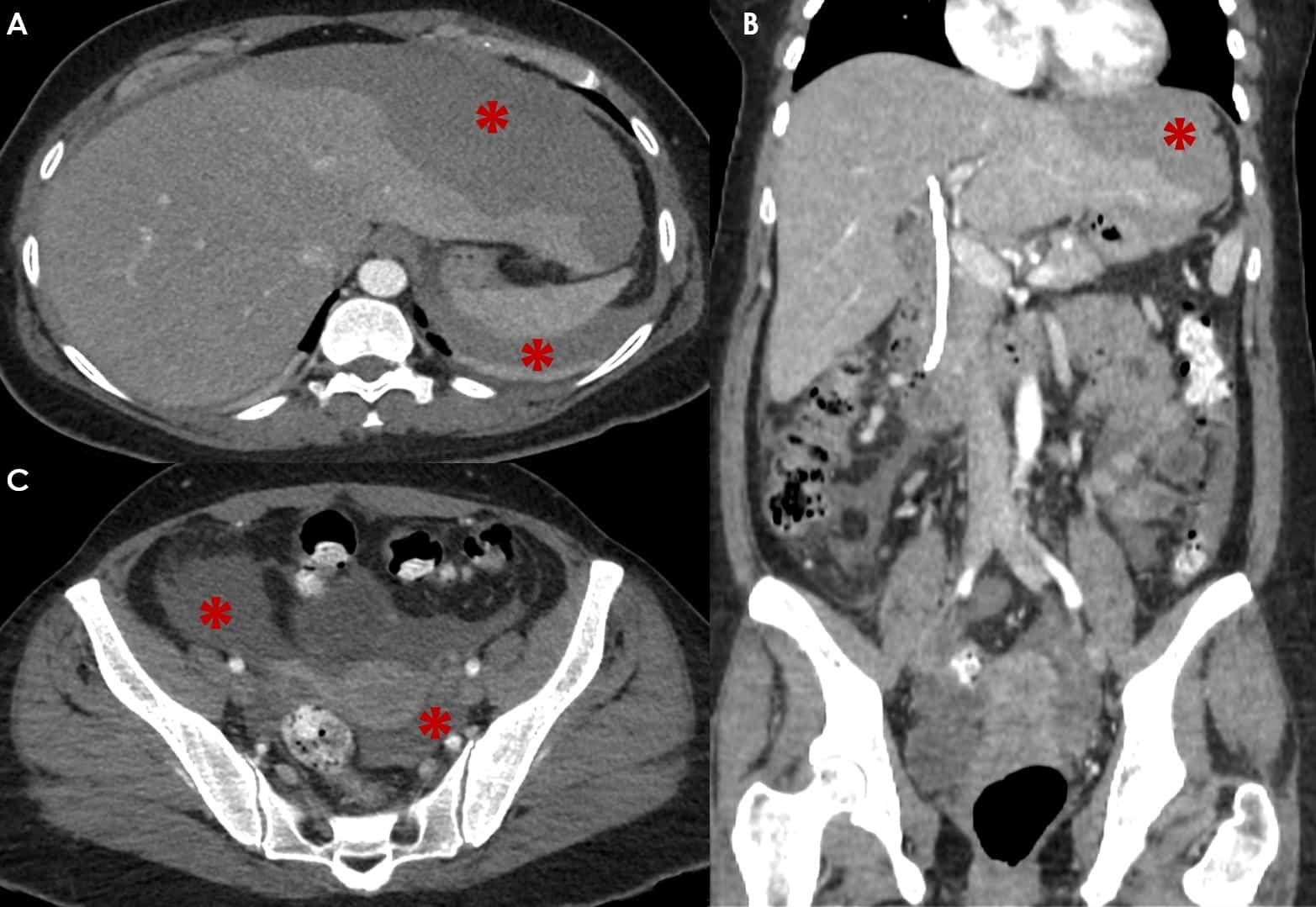
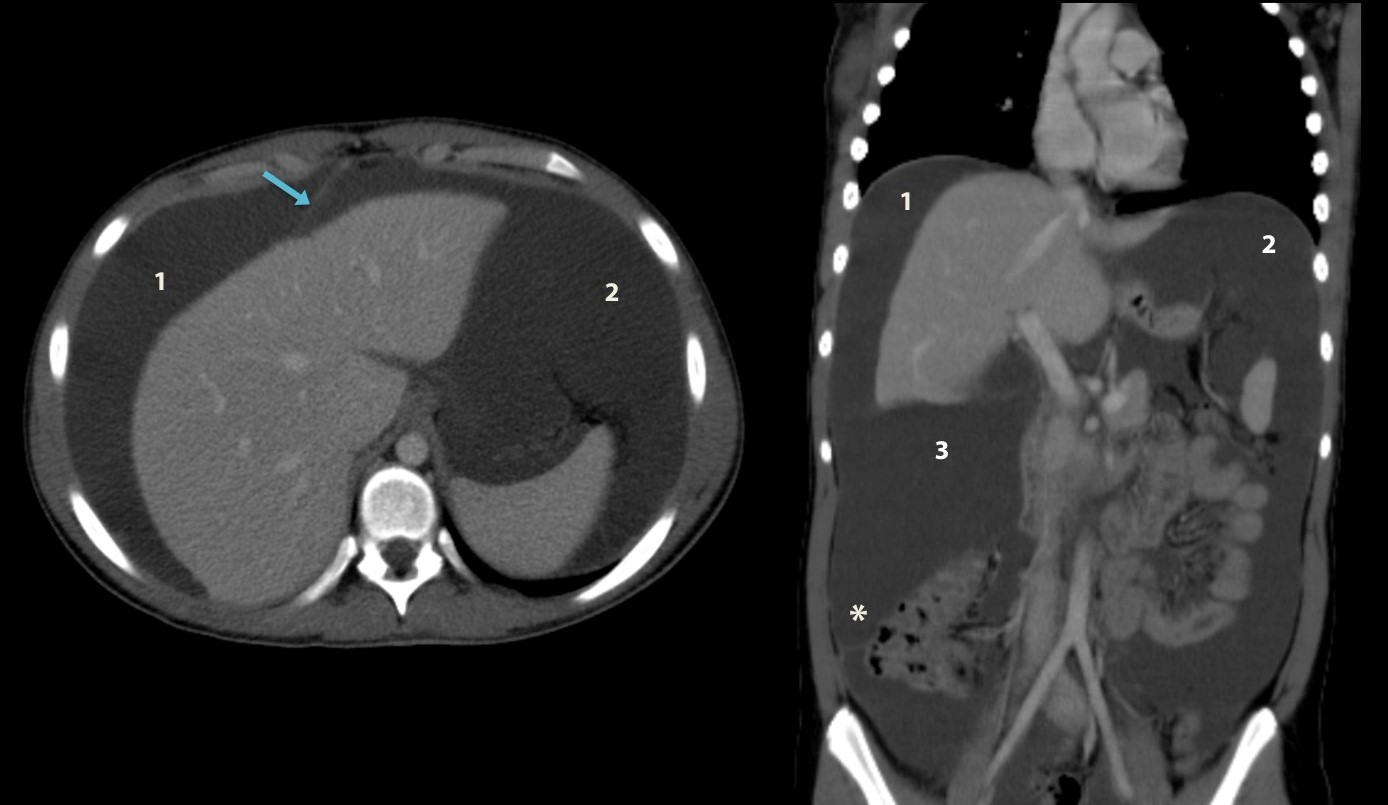
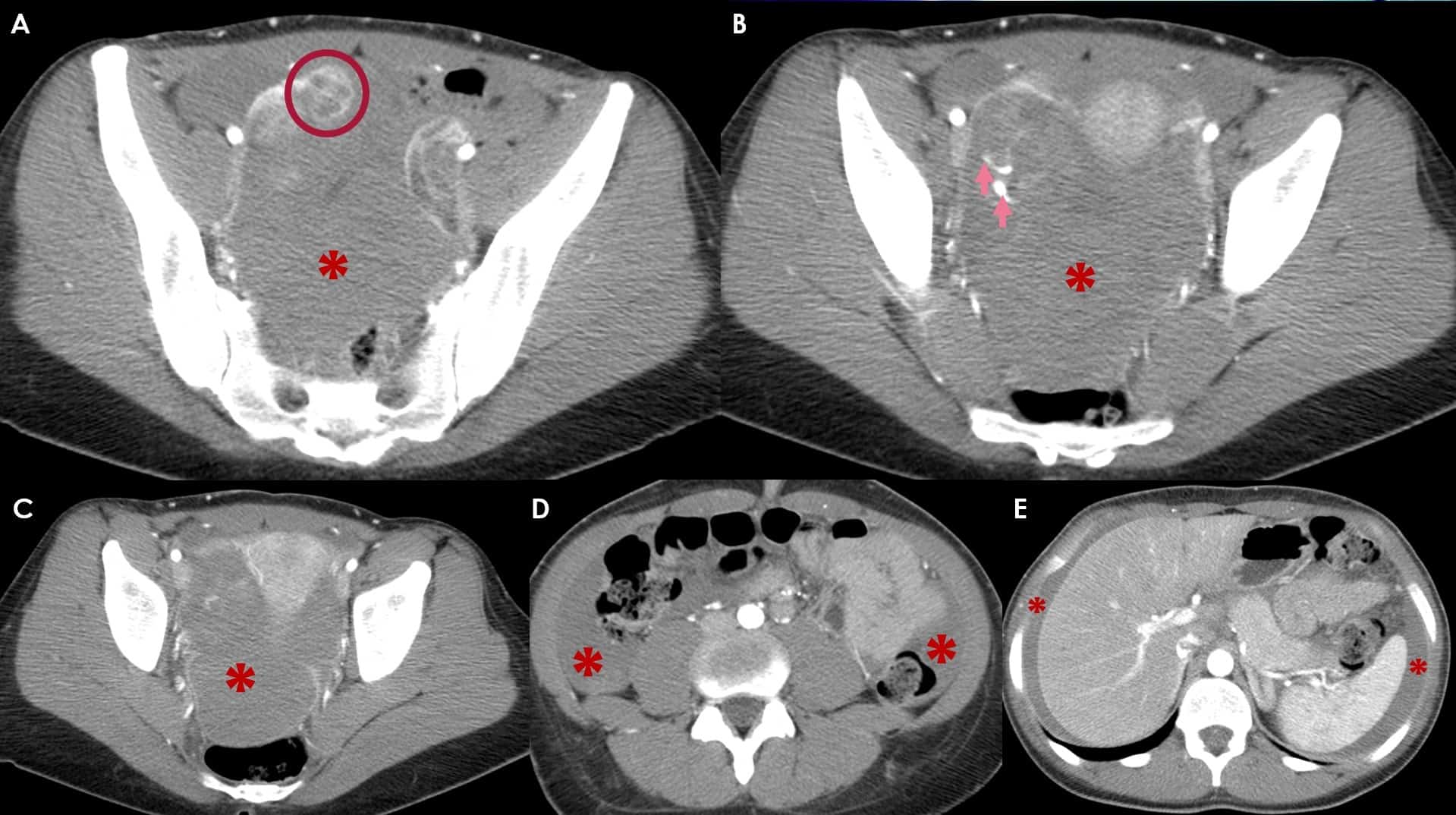
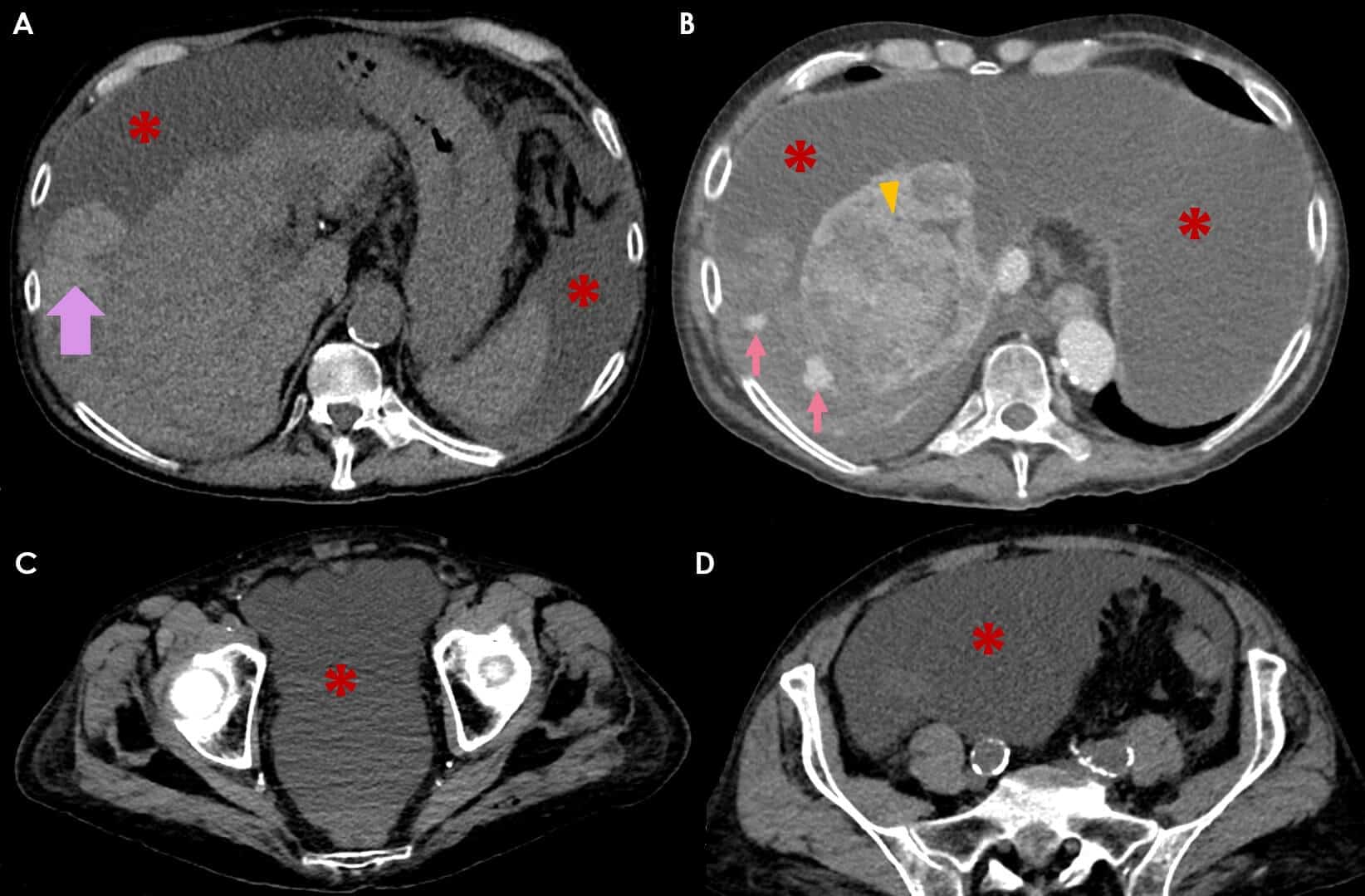
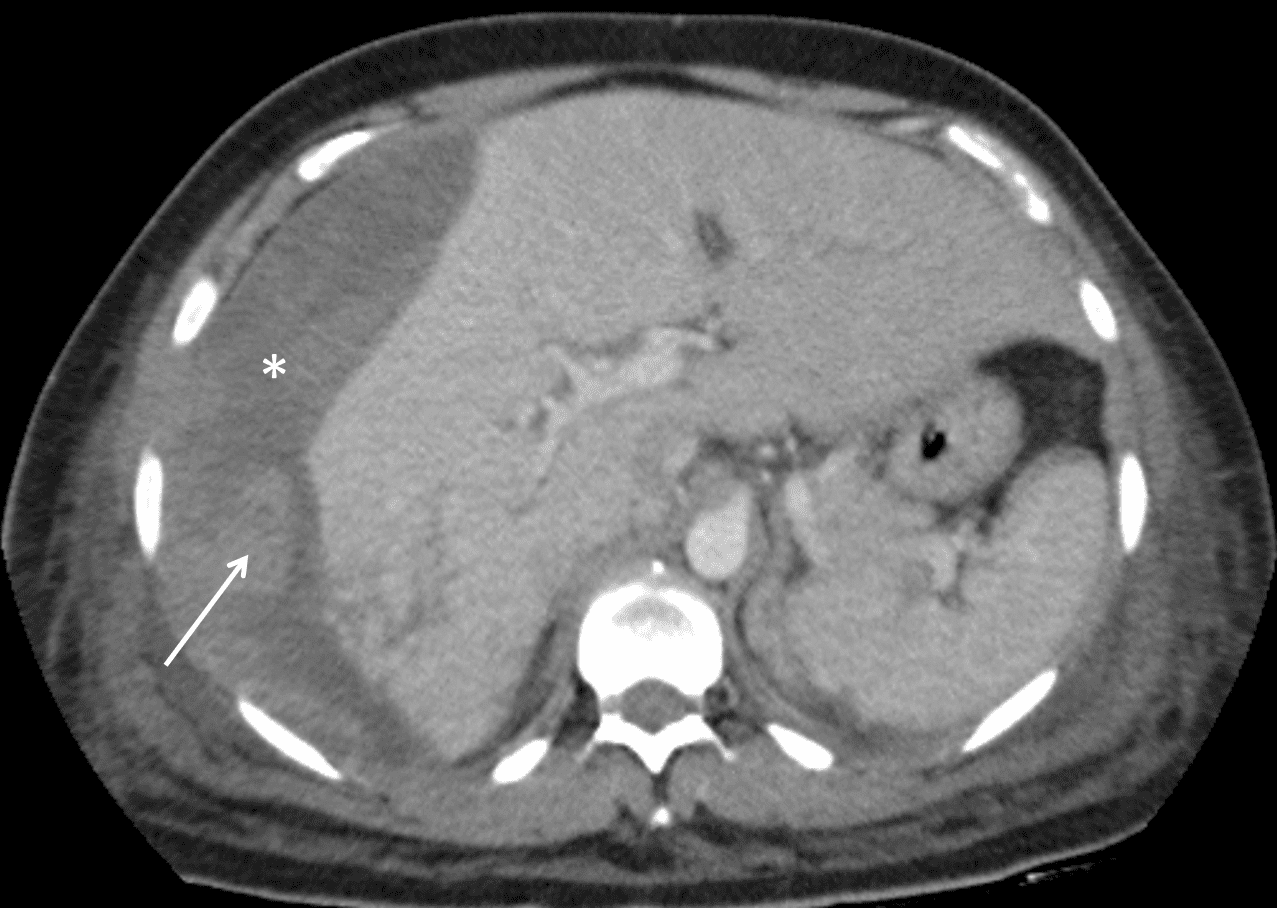
– Siêu âm phát hiện được dịch ổ bụng khi thể tích > 100ml. Dịch dễ thấy trên siêu âm nếu nó tập trung ở các khoang lớn của các túi cùng ổ bụng: thường là túi cùng Douglas và túi cùng gan-thận (khoang Morison), rãnh thành-đại tràng.
– Phụ nữ ở lứa tuổi sinh đẻ cũng có thể có ít dịch trong ổ bụng, biểu hiện dịch trong túi cùng Douglas.
– Claude B.Sirlin đã phân chia thang điểm dịch ổ bụng, mỗi điểm tương ứng với một khoang có dịch. Kết quả nếu bệnh nhân có dịch trong 3 khoang thì 83% có tổn thương tạng và trong số đó 63% phải phẫu thuật. Nếu dịch xuất hiện trong 4 khoang thì 95% trường hợp tổn thương tạng và 81% số này phải phẫu thuật.
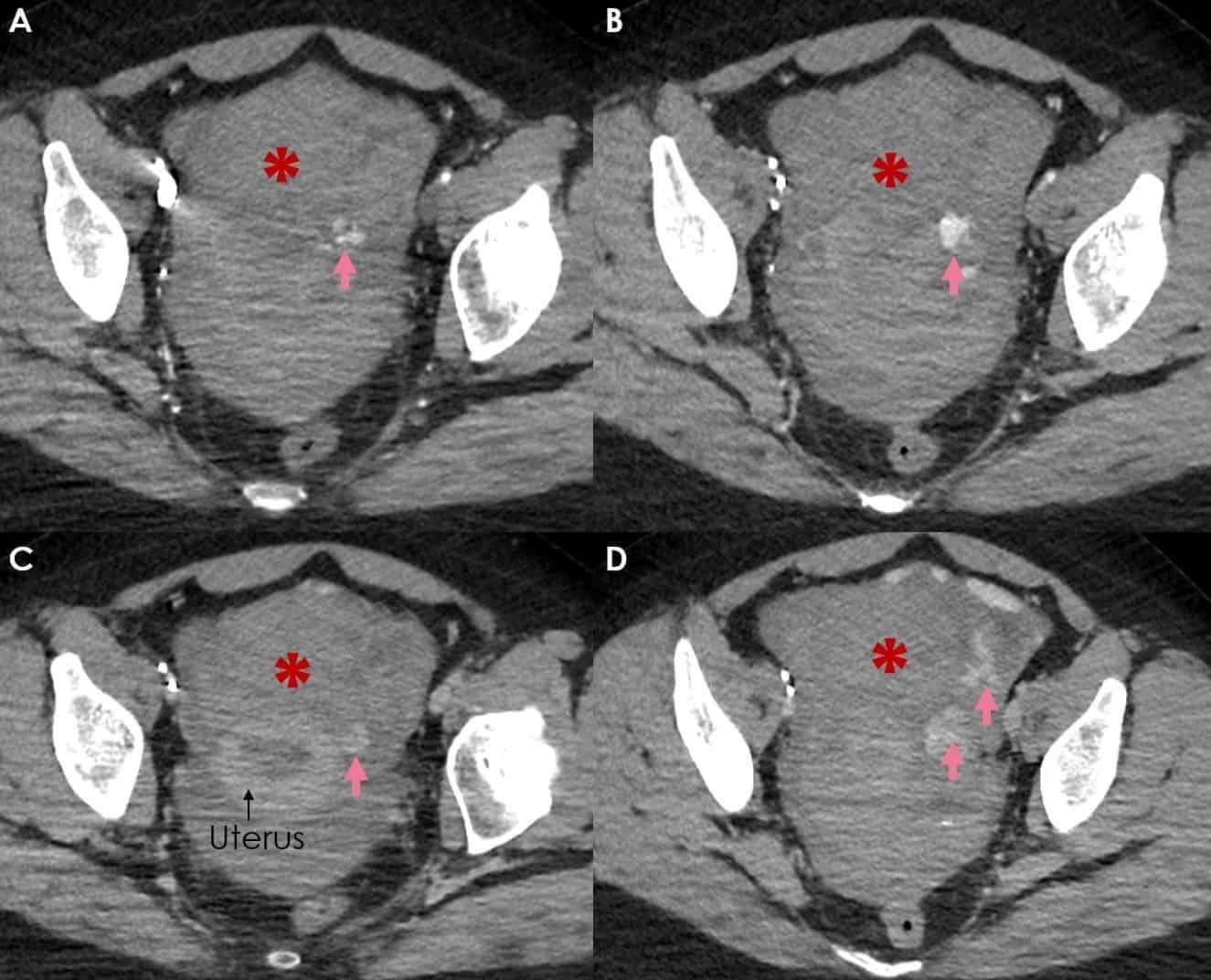
* Vị trí dịch
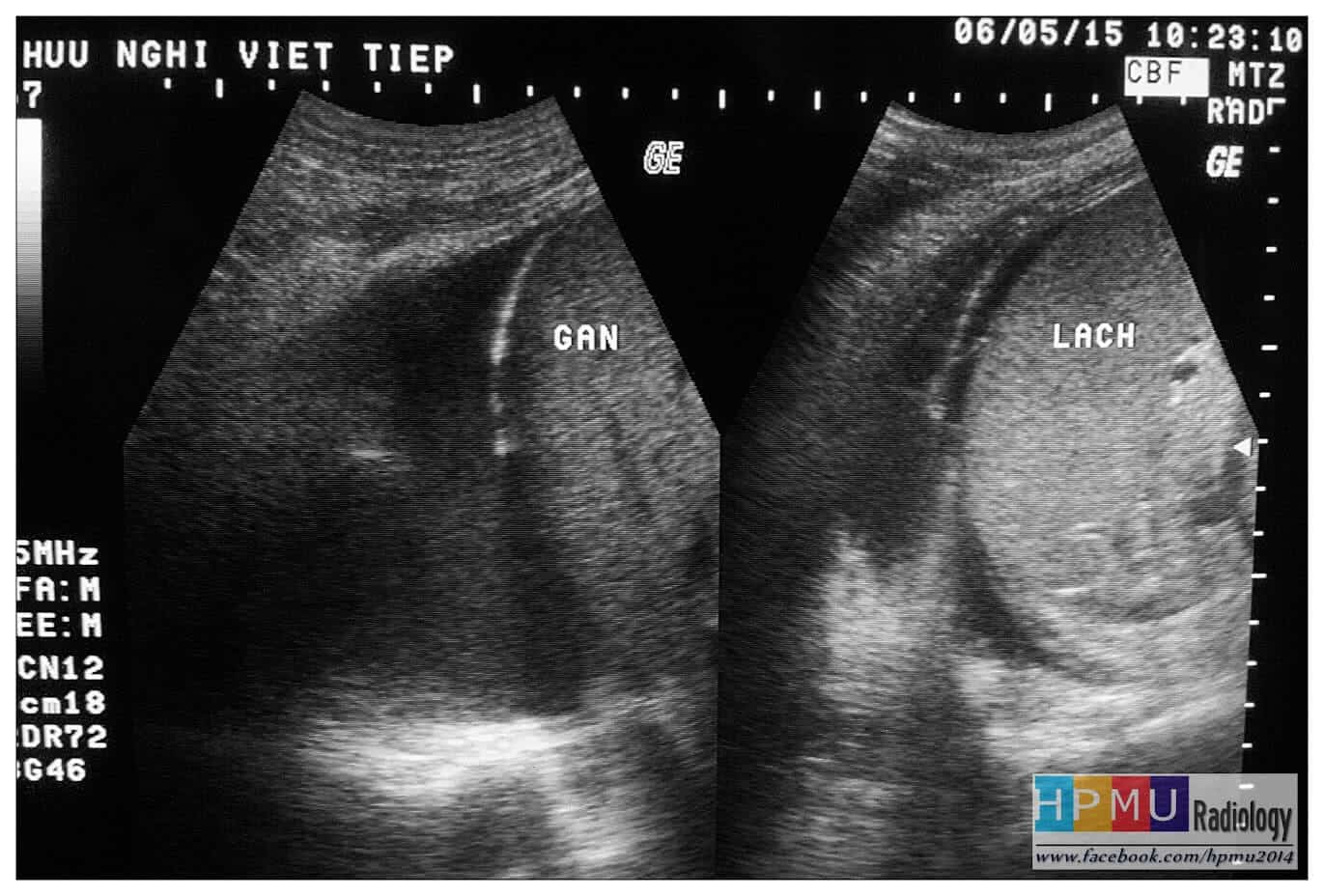
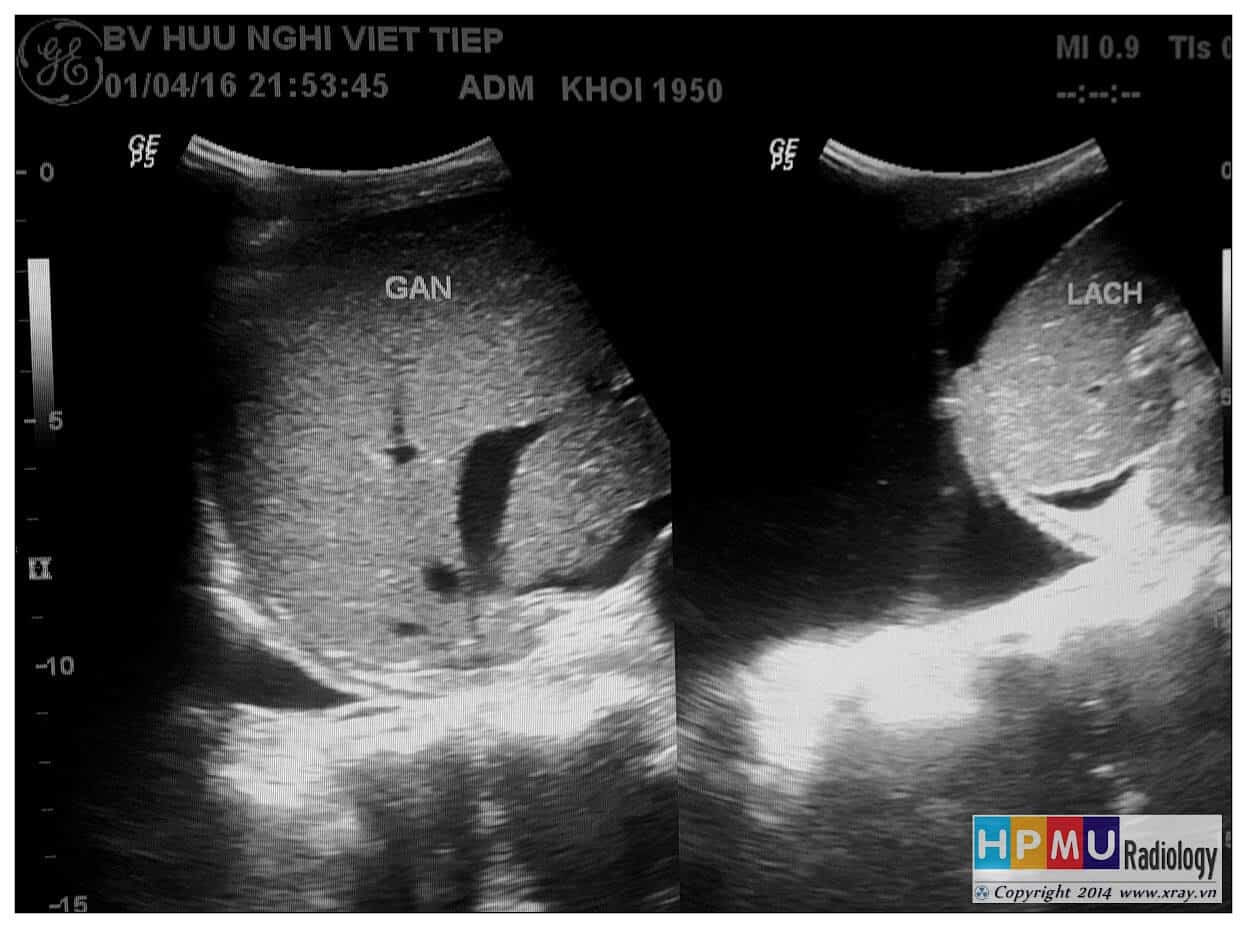
+ Dịch quanh gan
+ Dịch quanh lách
+ Dịch khoang gan – thận (khoang morison)
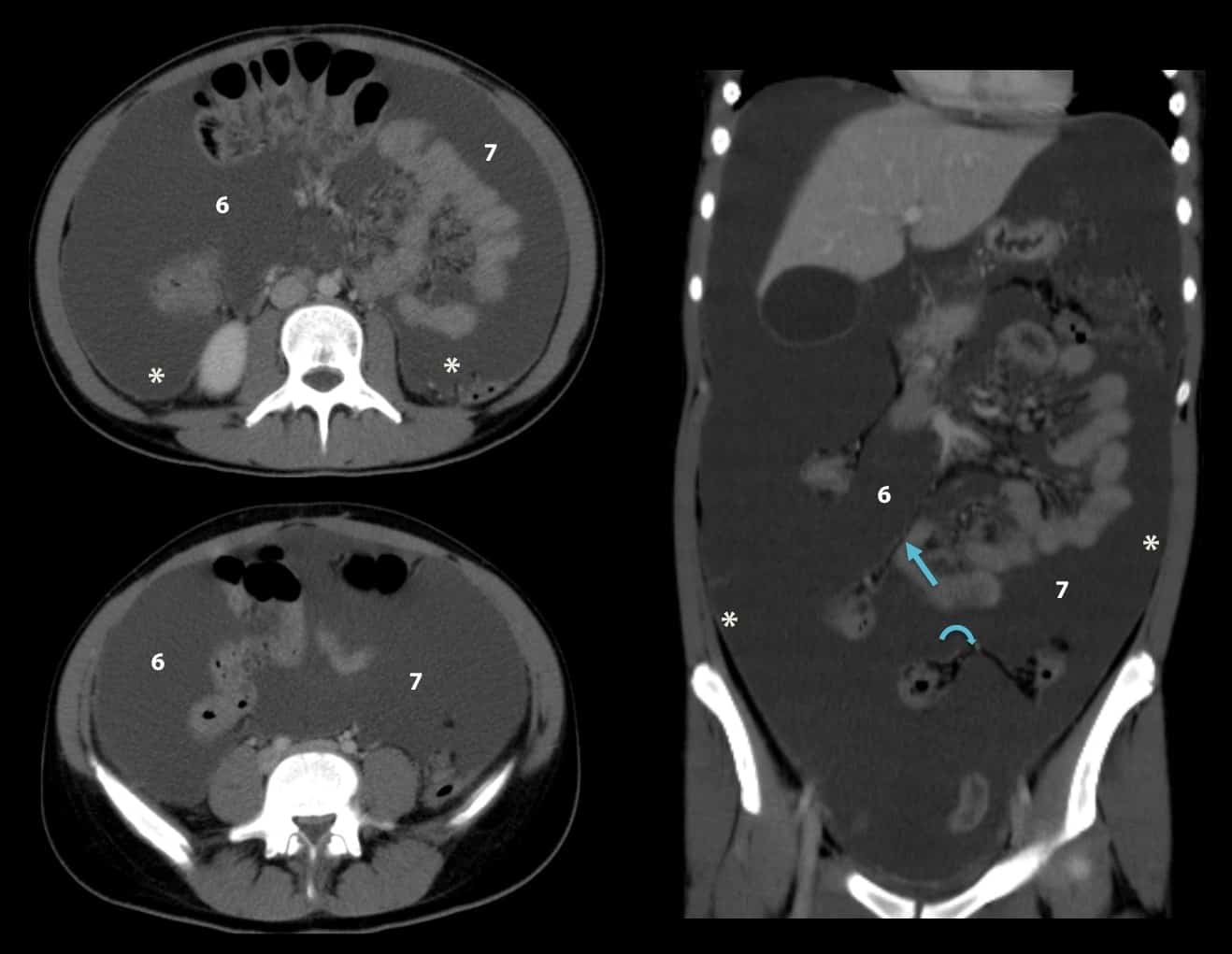
+ Dịch rãnh đại tràng
+ Dịch giữa các quai ruột
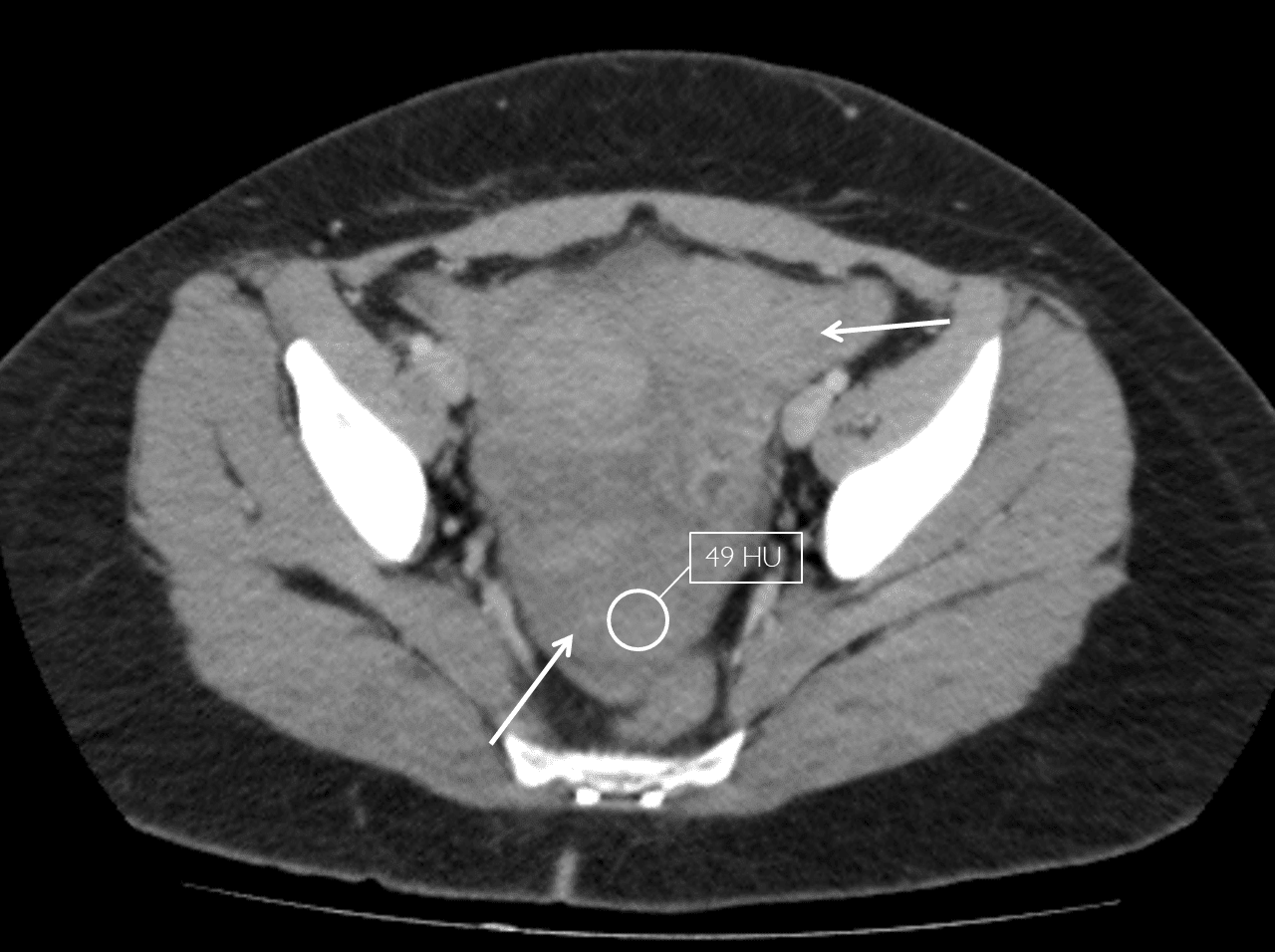
+ Dịch douglas
=> Videos dịch ổ bụng:
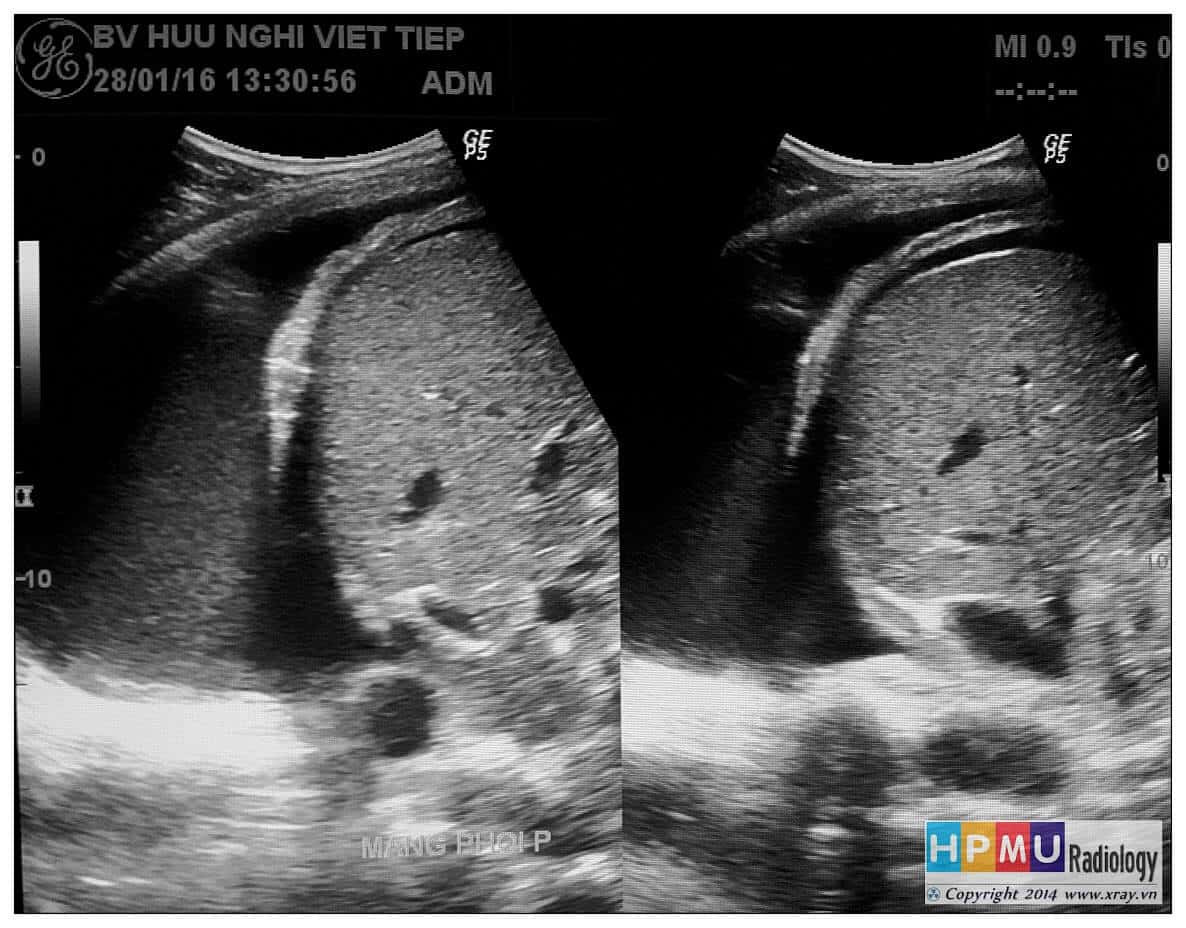
* # Dịch màng phổi
– Dịch khoang màng phổi nằm phía trên cơ hoành.
* Dịch sau phúc mạc
– Thường nguyên nhân từ chấn thương vùng thận tạo nên khối máu tụ quanh thận hoặc lan tràn đi lên từ chảy máu trong chấn thương gãy xương chậu, ít gặp hơn là sau vỡ phình mạch, chảy máu tự phát sau điều trị chống đông.
– Hình ảnh siêu âm thay đổi tùy theo thời gian chảy máu: mới chảy độ hồi âm giảm hoặc trống hồi âm, sau đó trở lên gia tăng hồi âm do đông vón, sau đó hồi âm hỗn hợp đặc trưng bởi nhiều vách tăng hồi âm đan xen giữa các khoang dịch trống hồi âm.
IV. Chẩn đoán CLVT
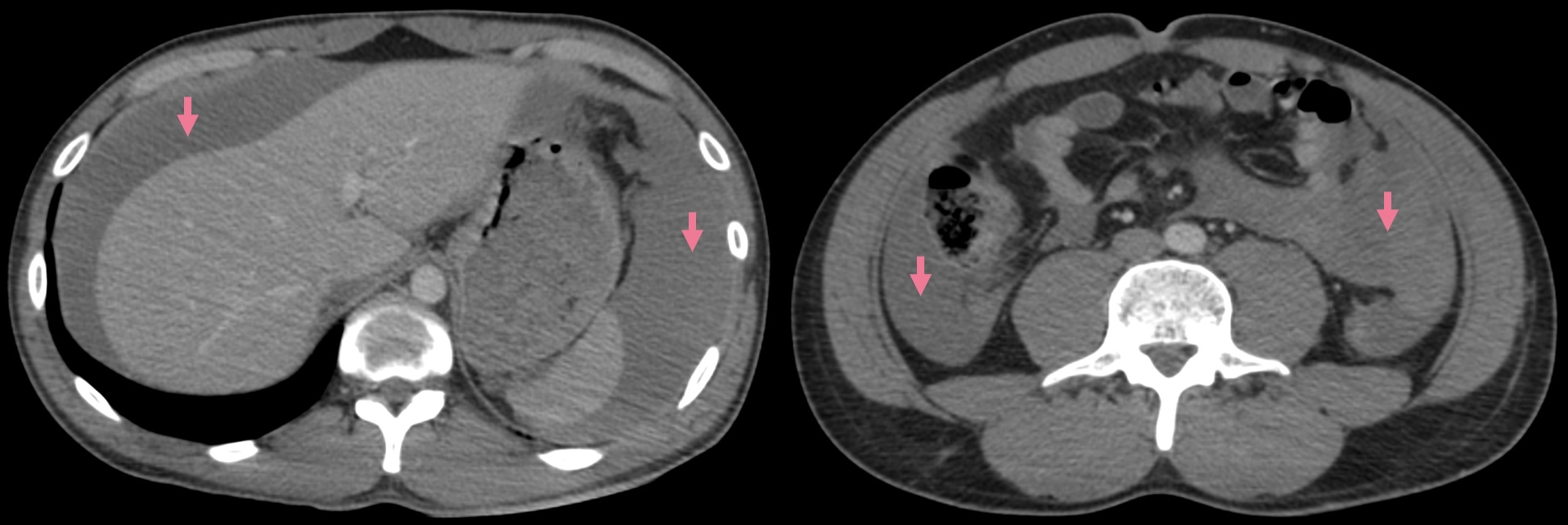
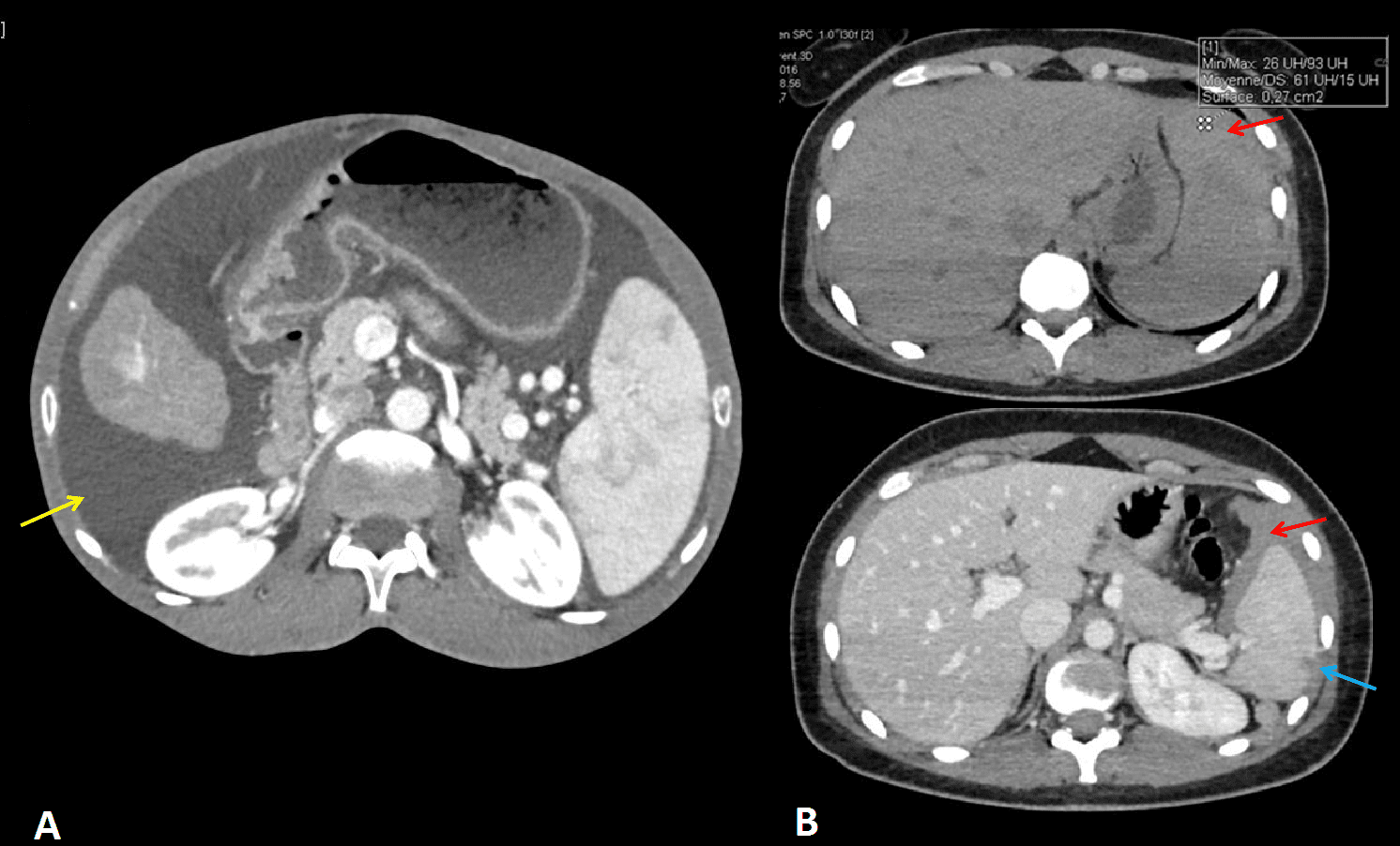
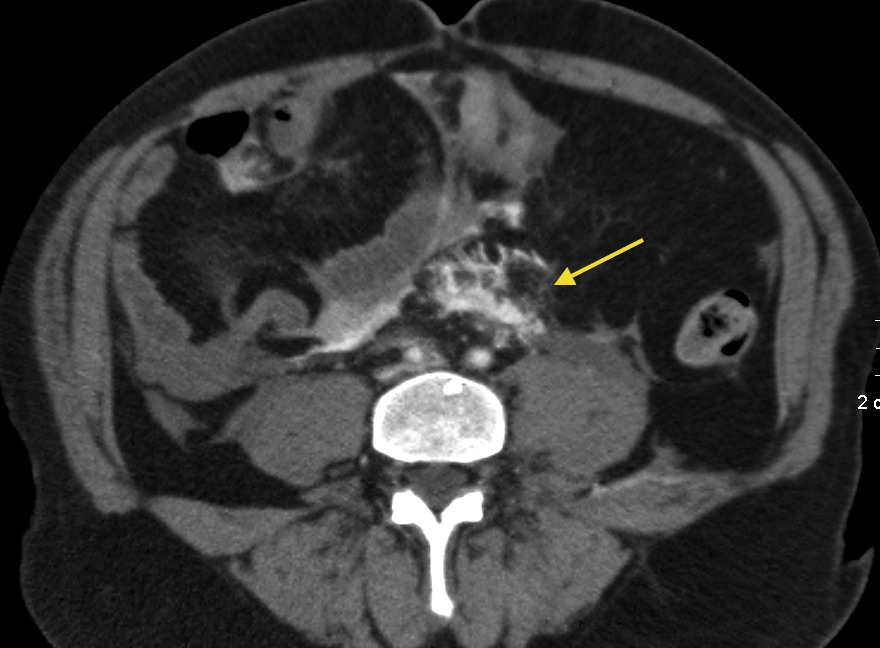
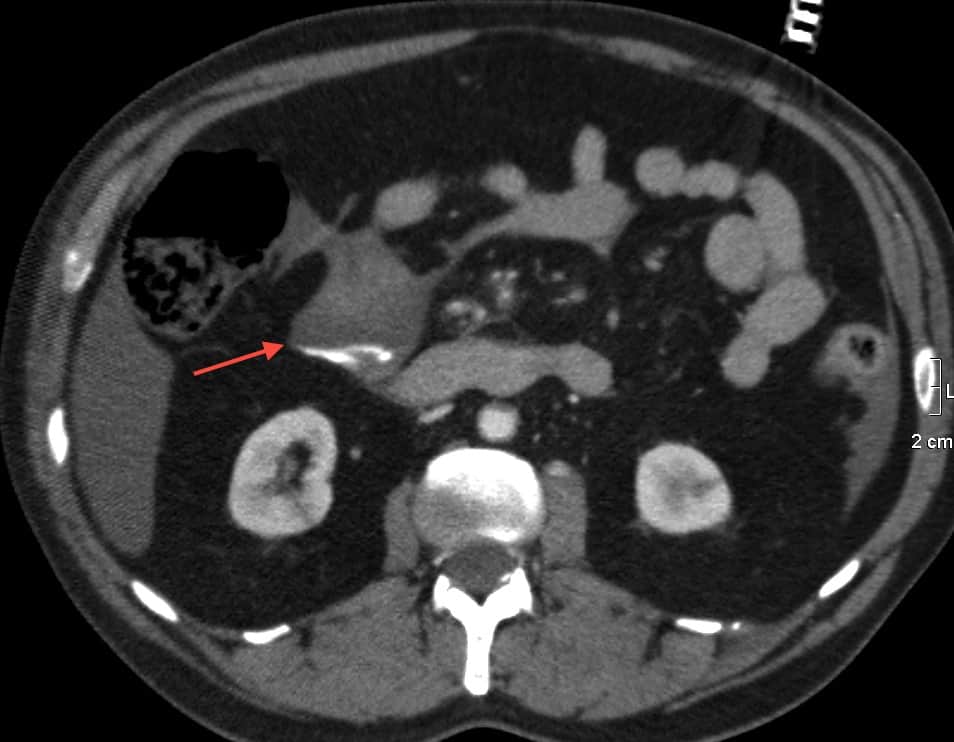
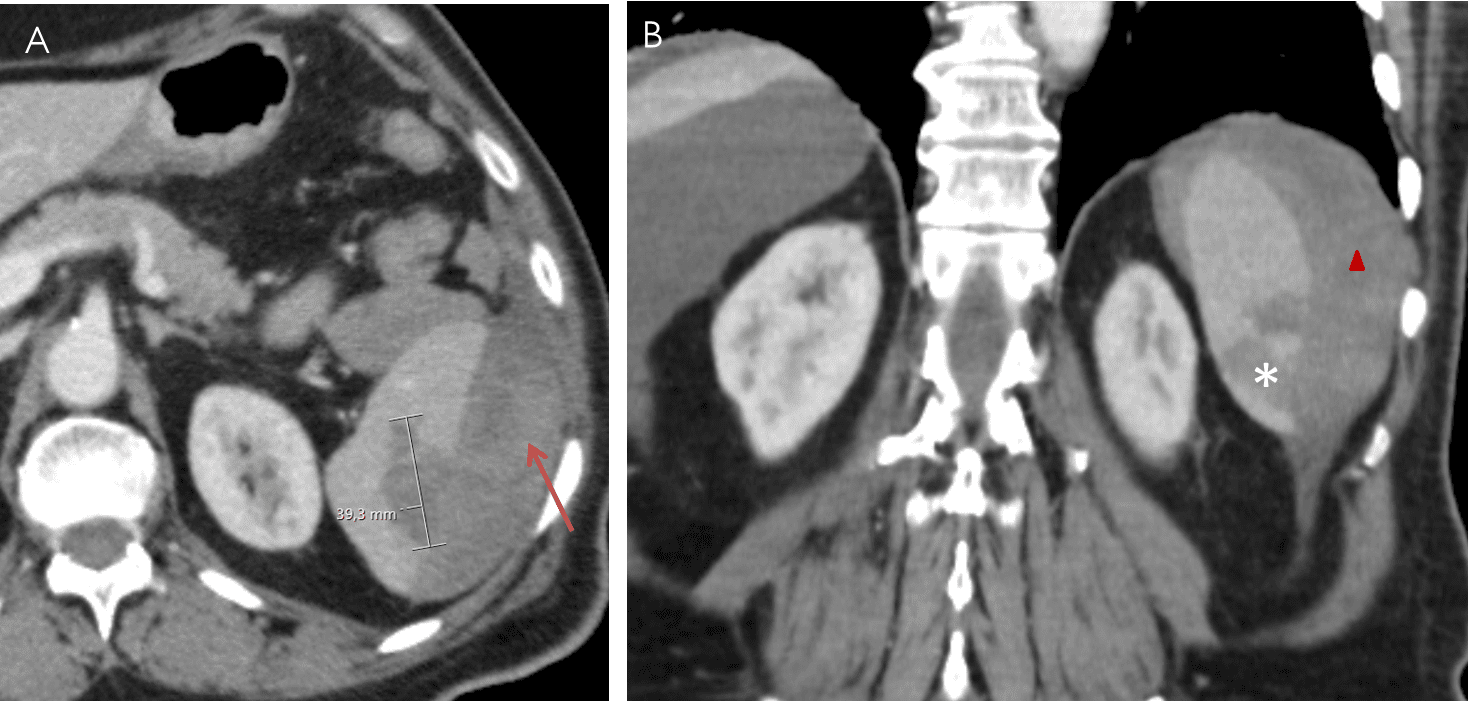
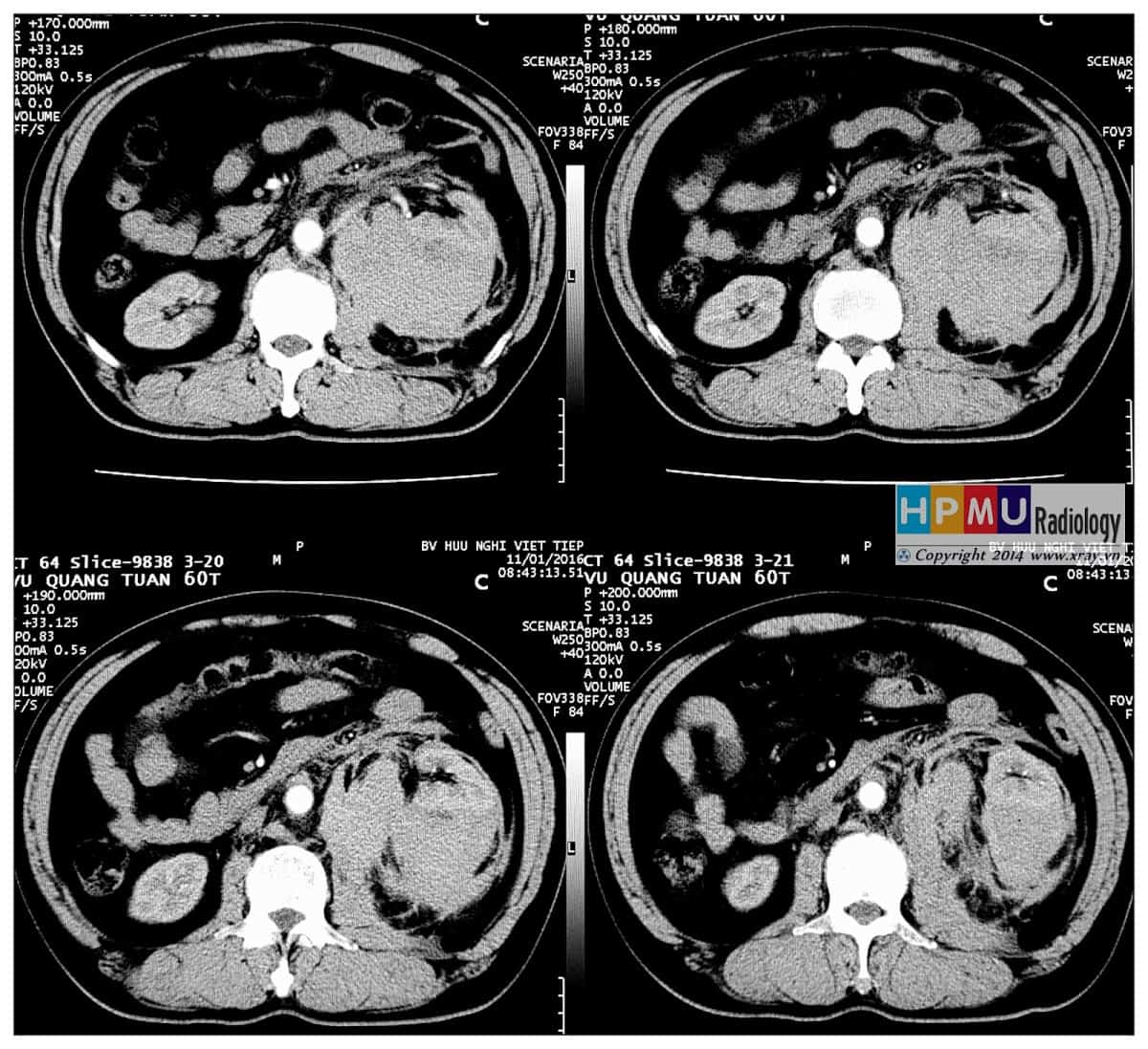
– Cắt lớp vi tính có thể phát hiện được dịch ổ bụng với số lượng rất ít, là phương pháp bổ sung cho siêu âm để tìm nguyên nhân dịch ổ bụng. Tỷ trọng dịch được phát hiện trên cắt lớp rất có giá trị định hướng tổn thương.
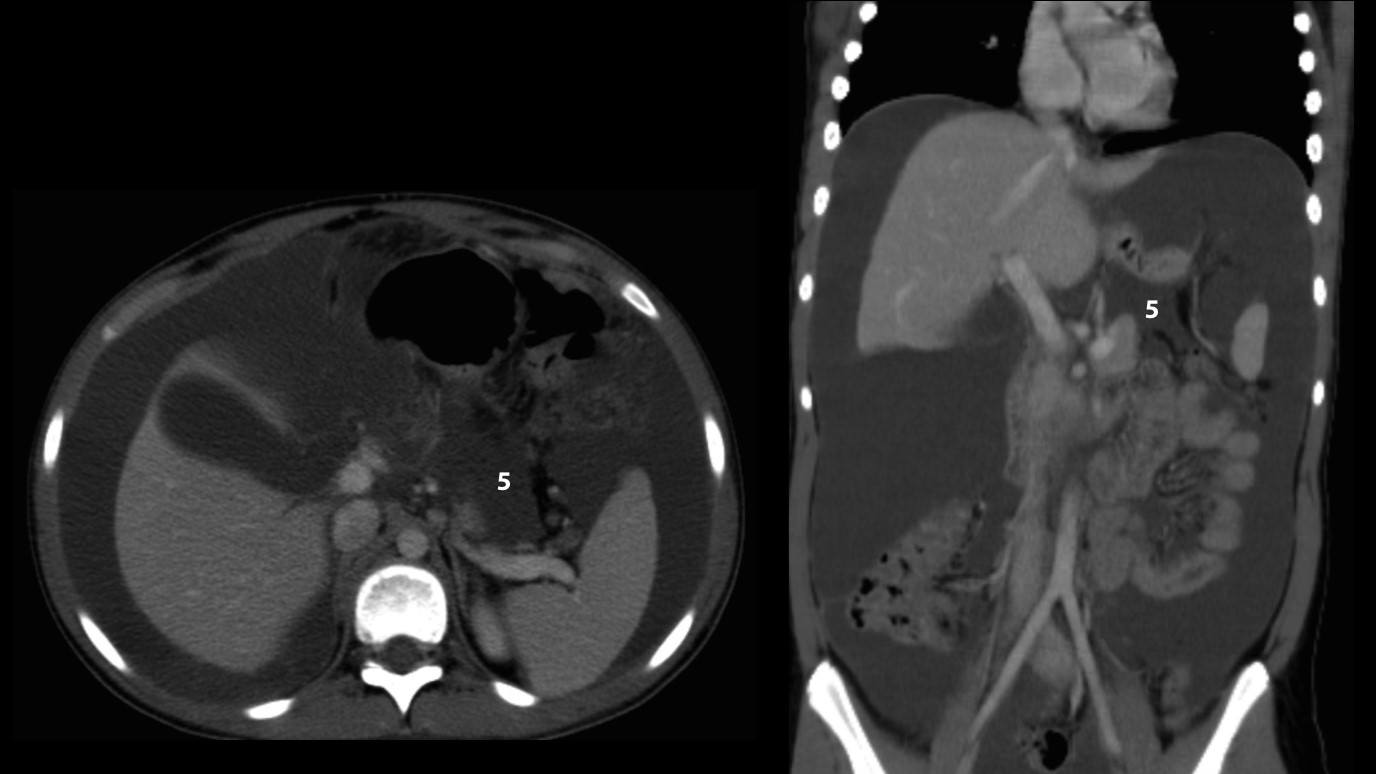
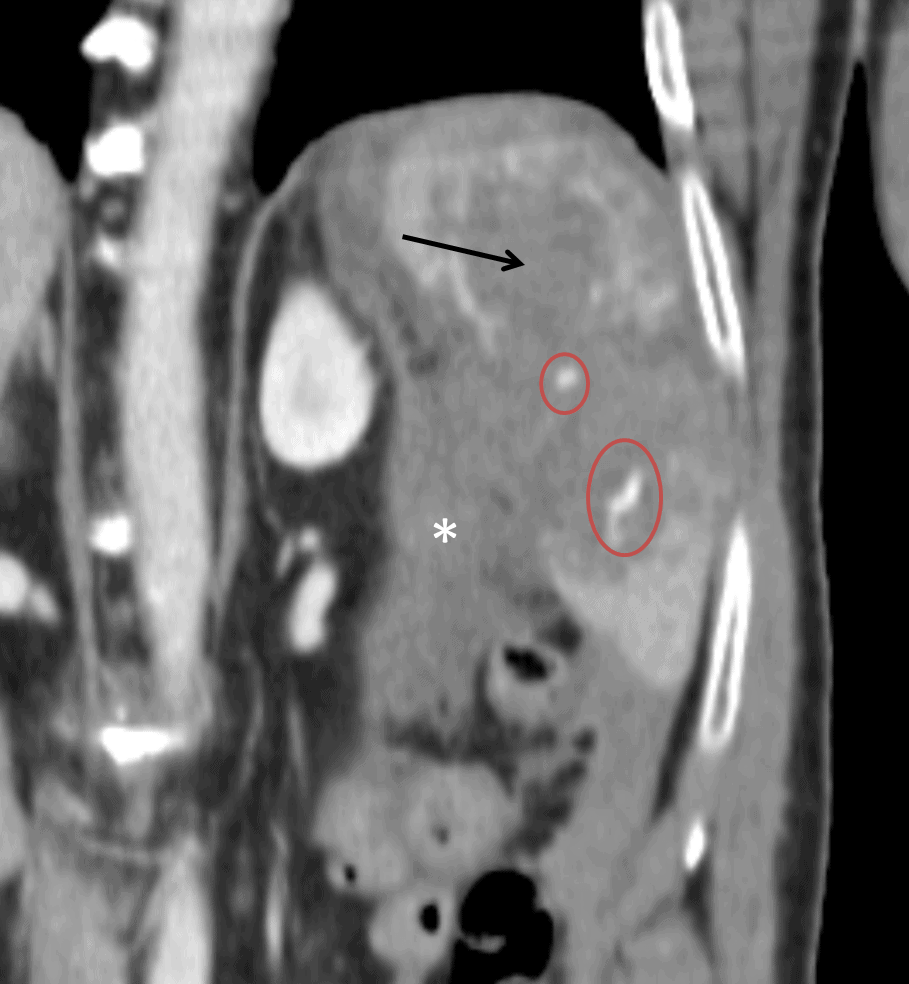
– Vị trí tràn dịch: tràn dịch khu trú giữa các lá mạc treo với số lượng ít phải tìm kiếm tổn thương ruột và mạc treo, tràn dịch đơn thuần ở hậu cung mạc nối thì nhiều khả năng chấn thương tụy và đường mật chính. Tụ máu khu trú cạnh các tạng (tụ máu cảnh giới) là dấu hiệu cảnh báo tạng tổn thương.
– Đánh giá tính chất dịch
+ Tỷ trọng> 100HU: có hiện tượng thoát thuốc cản quang, nguồn gốc có thể từ mạch máu, đường bài xuất tiết niệu, từ ống tiêu hóa (nếu có uống trước khi chụp).
+ Tỷ trọng 30-45HU: máu mới, chưa đông
+ Tỷ trọng 45-70HU: cục máu đông
+ Tỷ trọng < 30HU: chảy máu cũ, thoái triển
+ Tỷ trọng thấp 5-10HU thì ít có giá trị định hướng (dịch mật, nước tiểu, tiêu hóa, máu loãng, dịch cổ chướng).
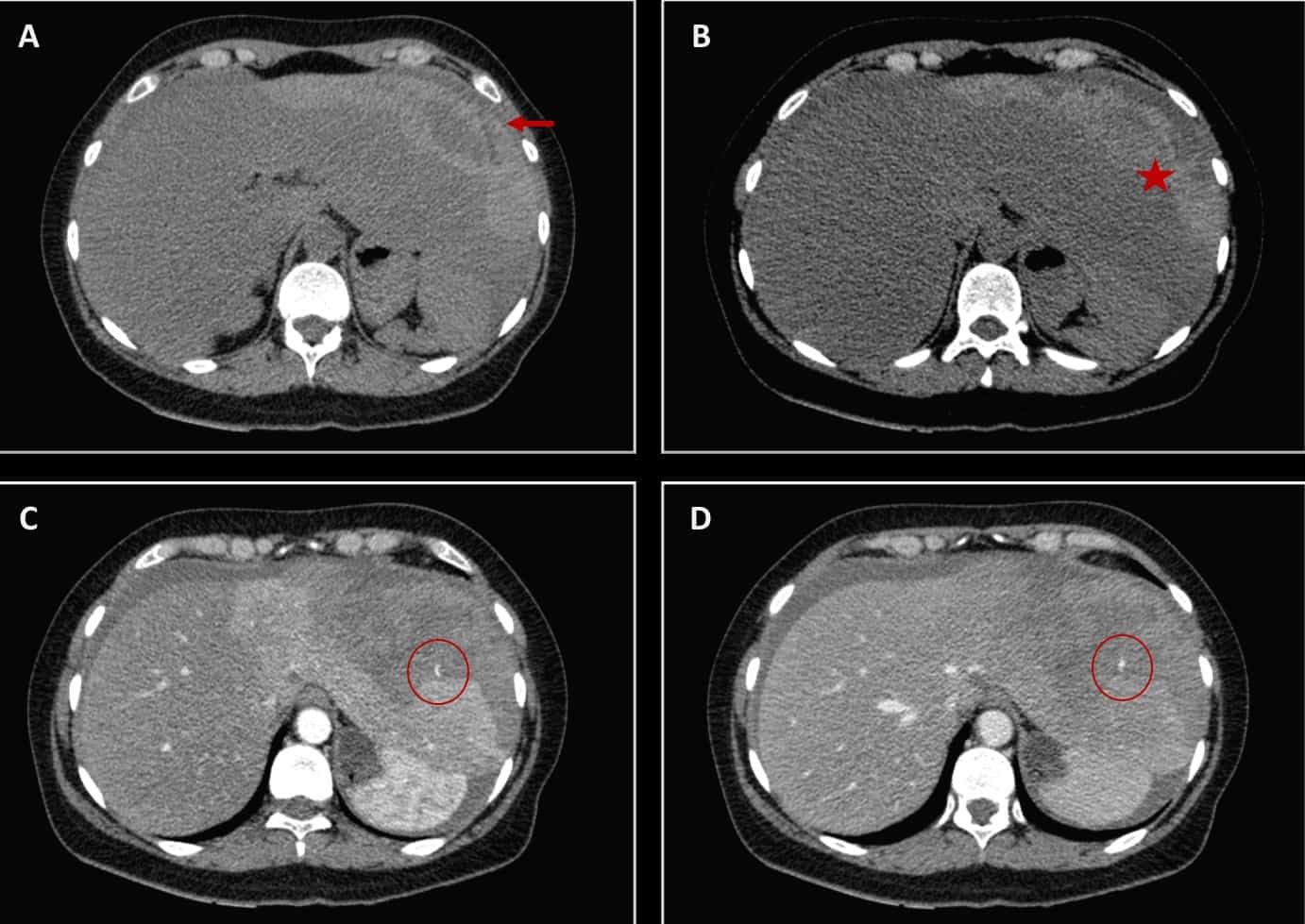
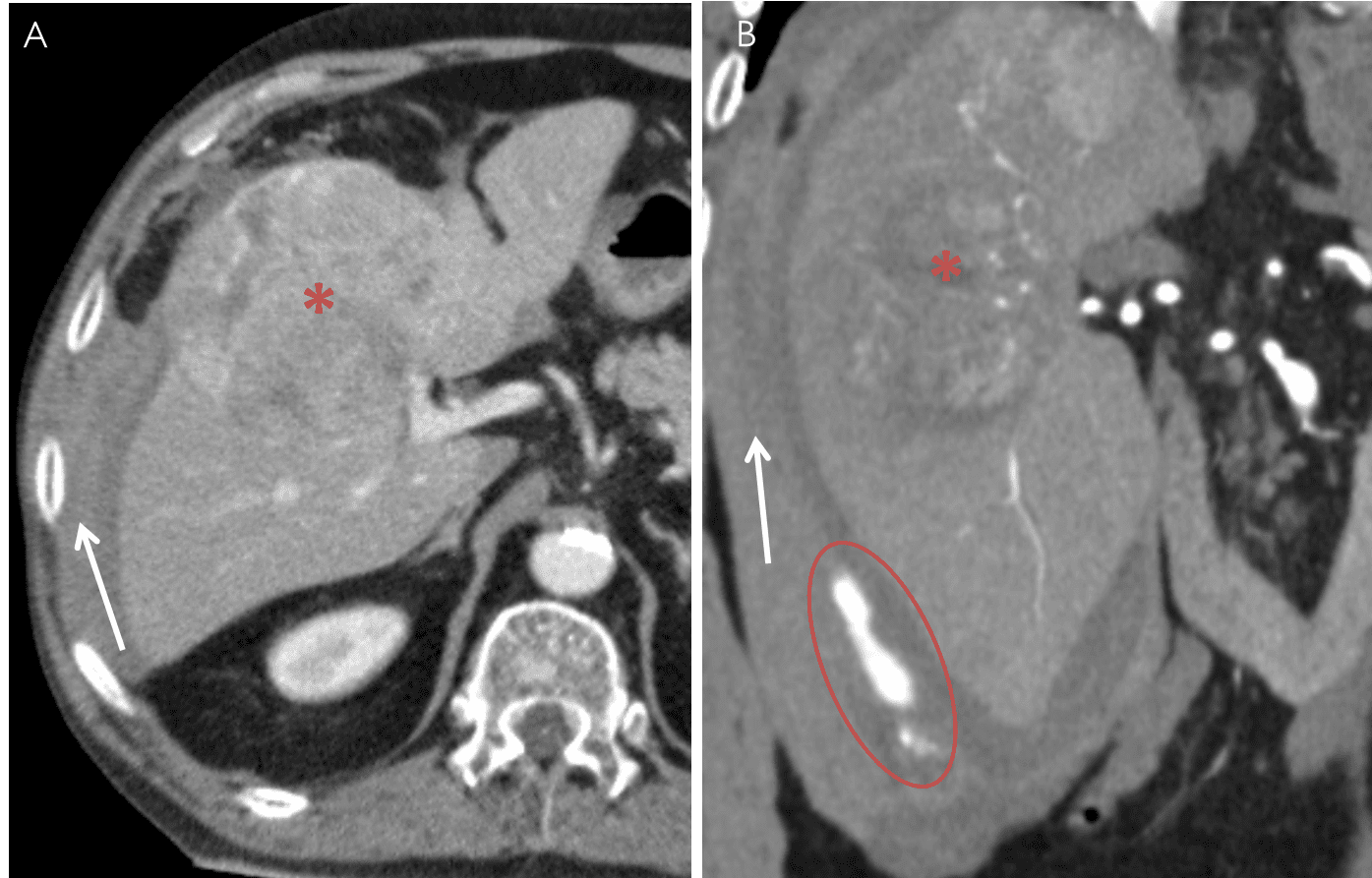
– Đánh giá ổ chảy máu hoạt động sau tiêm: hình ảnh thoát thuốc cản quang sau tiêm
– Vị trí cục máu đông giúp xác định nguồn gốc chảy máu => Dấu hiệu cục máu canh gác “Sentinel clot”.
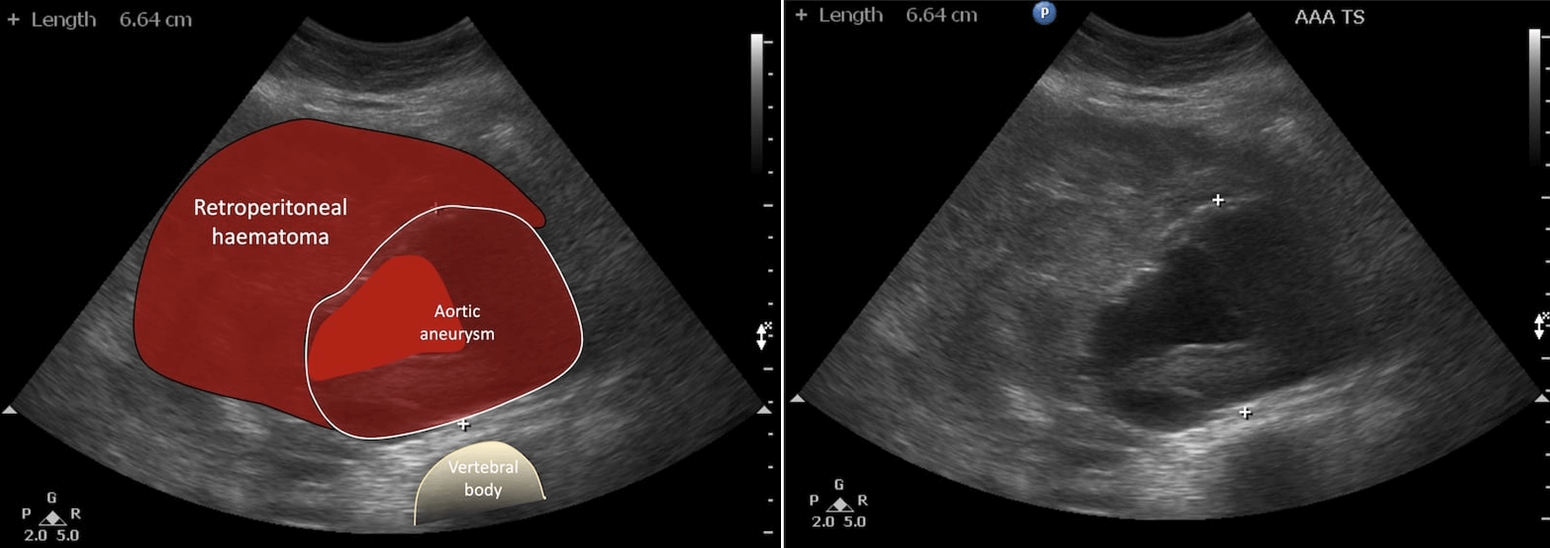
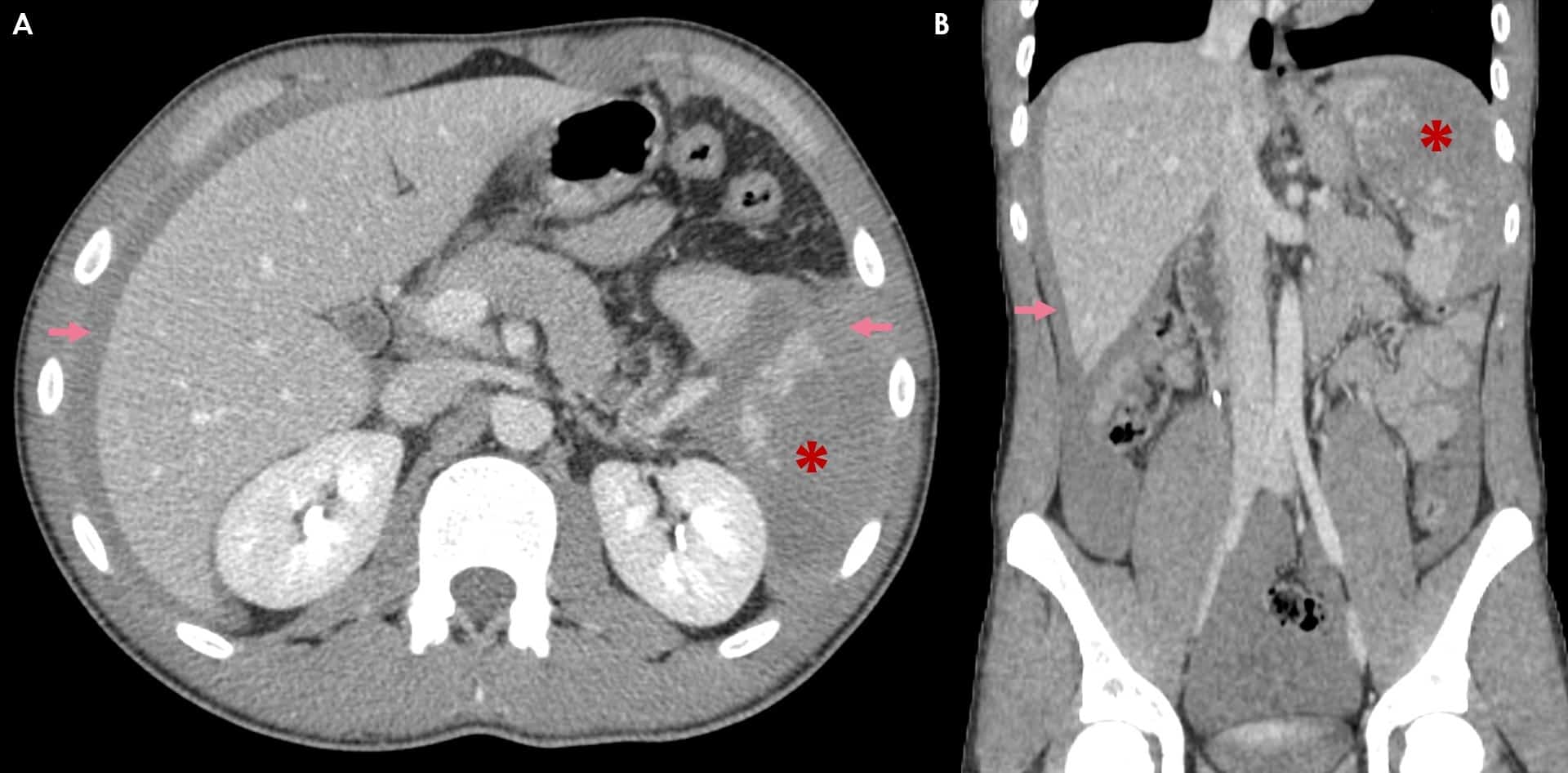
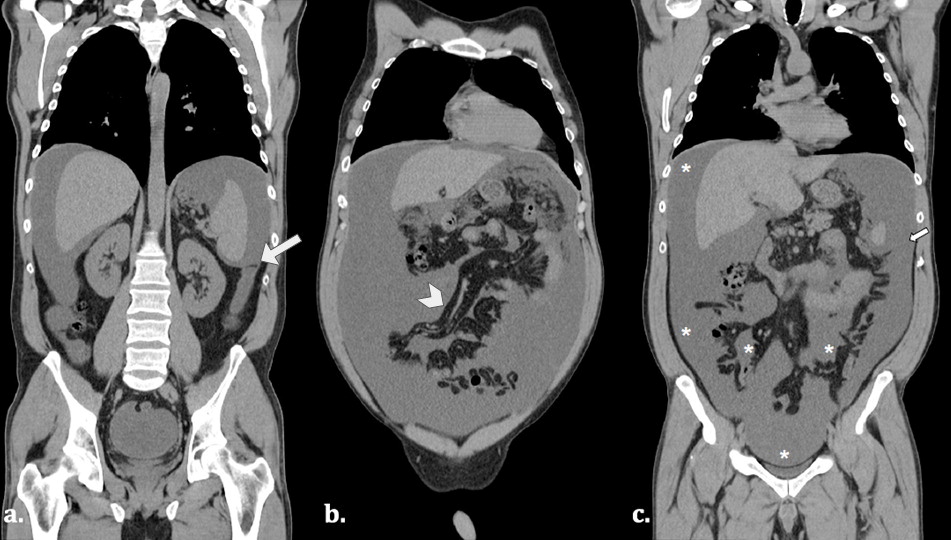
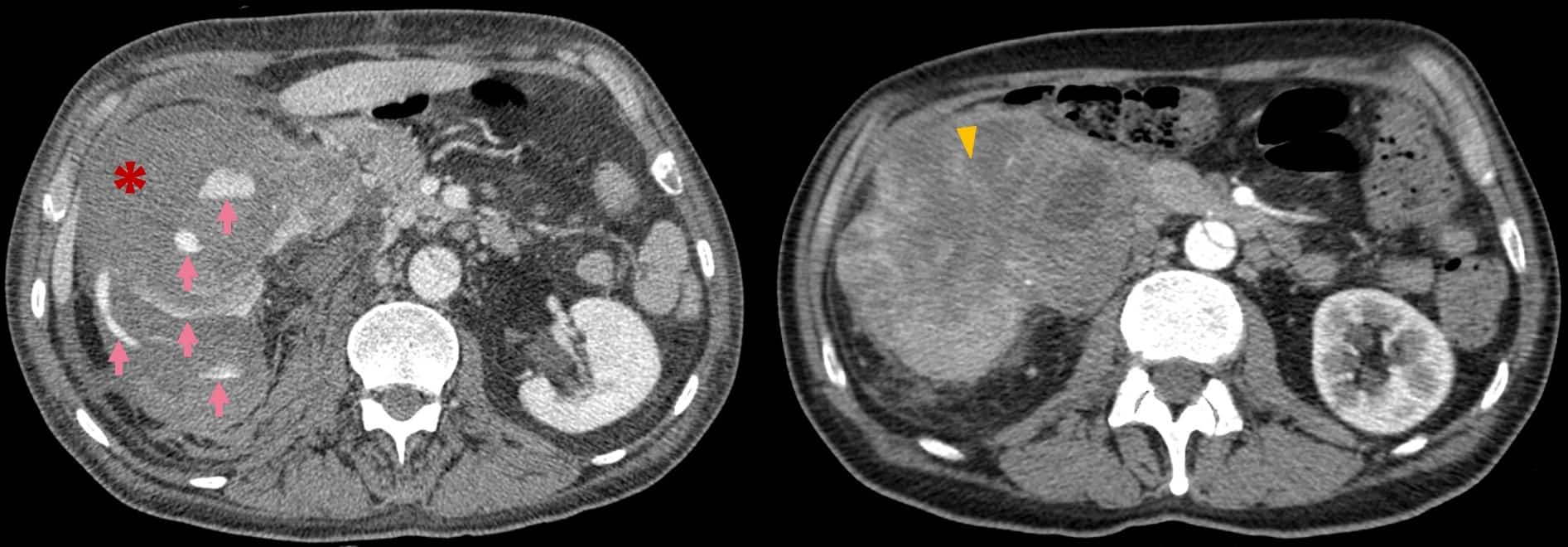
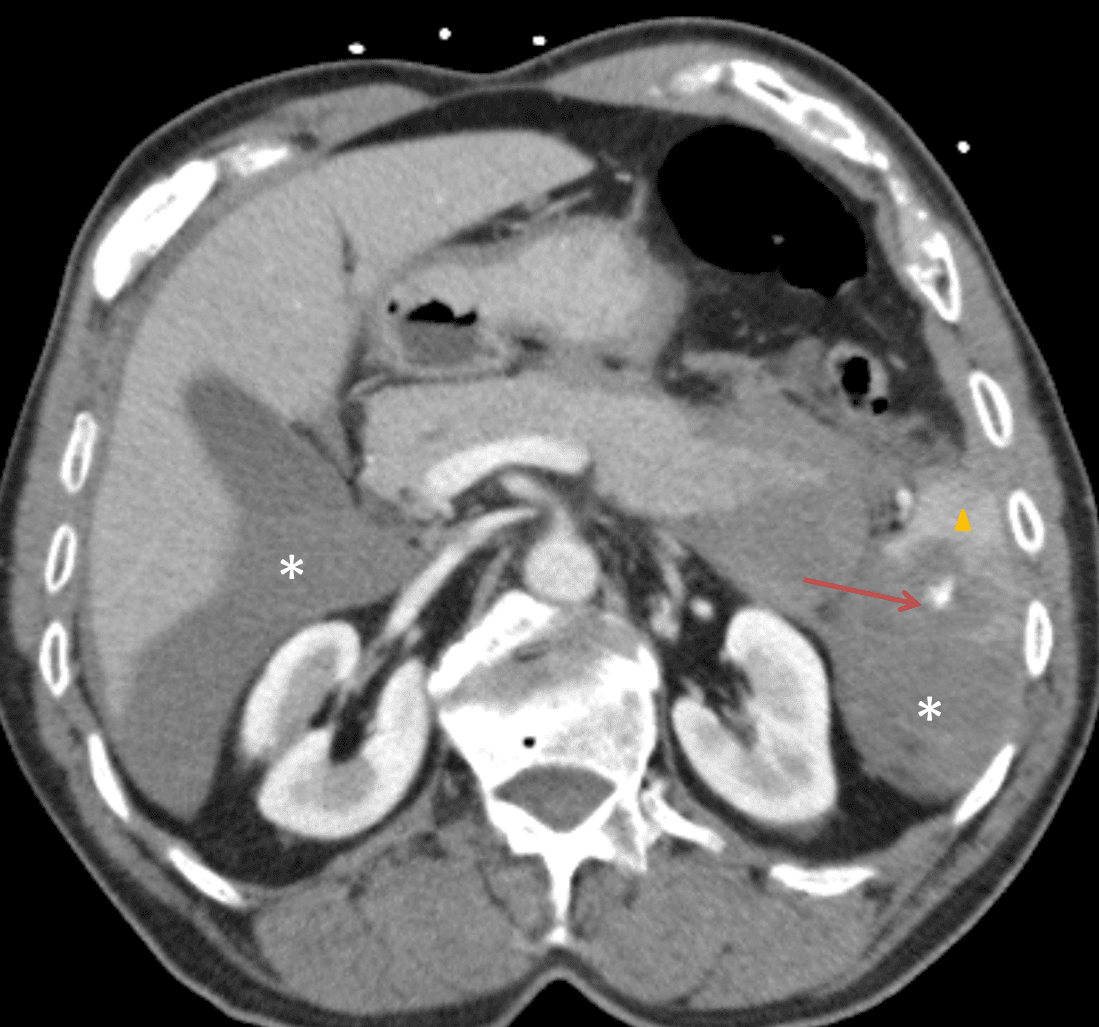
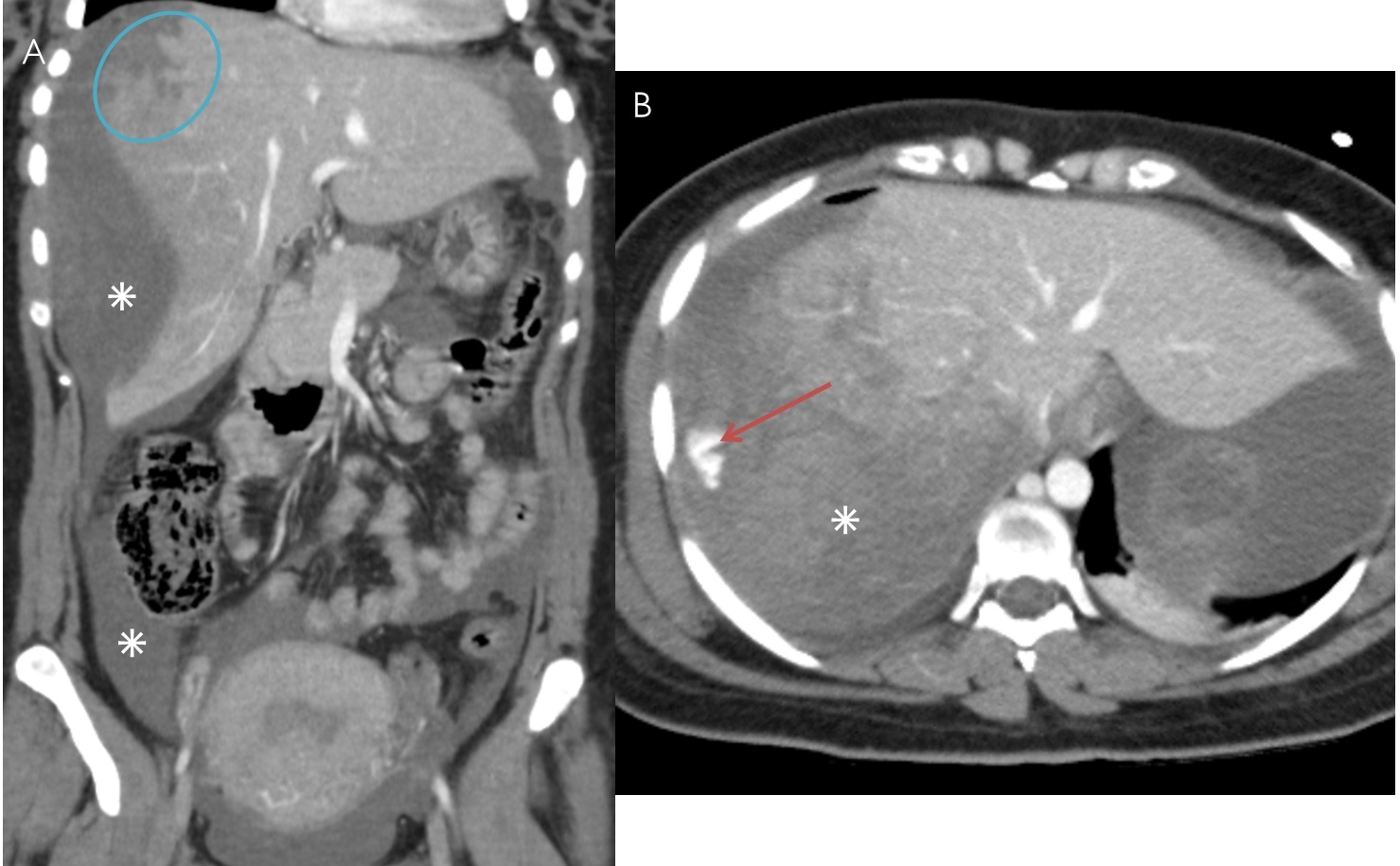
* Tụ máu sau phúc mạc
– Chụp cắt lớp vi tính bộc lộ rõ hơn siêu âm trong trường hợp tụ máu sau phúc mạc. Vị trí của tụ máu có giá trị định hướng tổn thương gây chảy máu. Tụ máu số lượng nhiều có thể lan tỏa qua phúc mạc thành bụng và gây ra tràn máu ổ bụng mà không có tổn thương trong ổ phúc mạc.
– Nguyên nhân: tổn thương thận, thượng thận, đốt sống, xương chậu, các mạch máu sau phúc mạc…Ngoài ra, tổn thương hạ phân thùy I gan trái và phần sau trên của hạ phân thùy VII gan phải cũng có thể gây tụ máu sau phúc mạc (vì vùng này không có phúc mạc che phủ).
– Chụp cắt lớp vi tính có thể đánh giá sự lan tỏa của máu tụ, lan lên phía trên ở quanh các mạch máu và về phía khoang cạnh thận sau, lan xuống dưới tới vùng bẹn. Chụp cắt lớp vi tính mạch máu với lát cắt thì sớm sẽ thấy được liên quan của khối máu tụ với các bó mạch lớn và có khả năng xác định được vị trí thoát thuốc cản quang. Các động mạch thường bị tổn thương: động mạch mông trên > thẹn trong > cùng ngoài > chậu thắt lưng > bịt > bàng quang > mông dưới.
=> Tham khảo bài viết “Giải phẫu khoang sau phúc mạc“
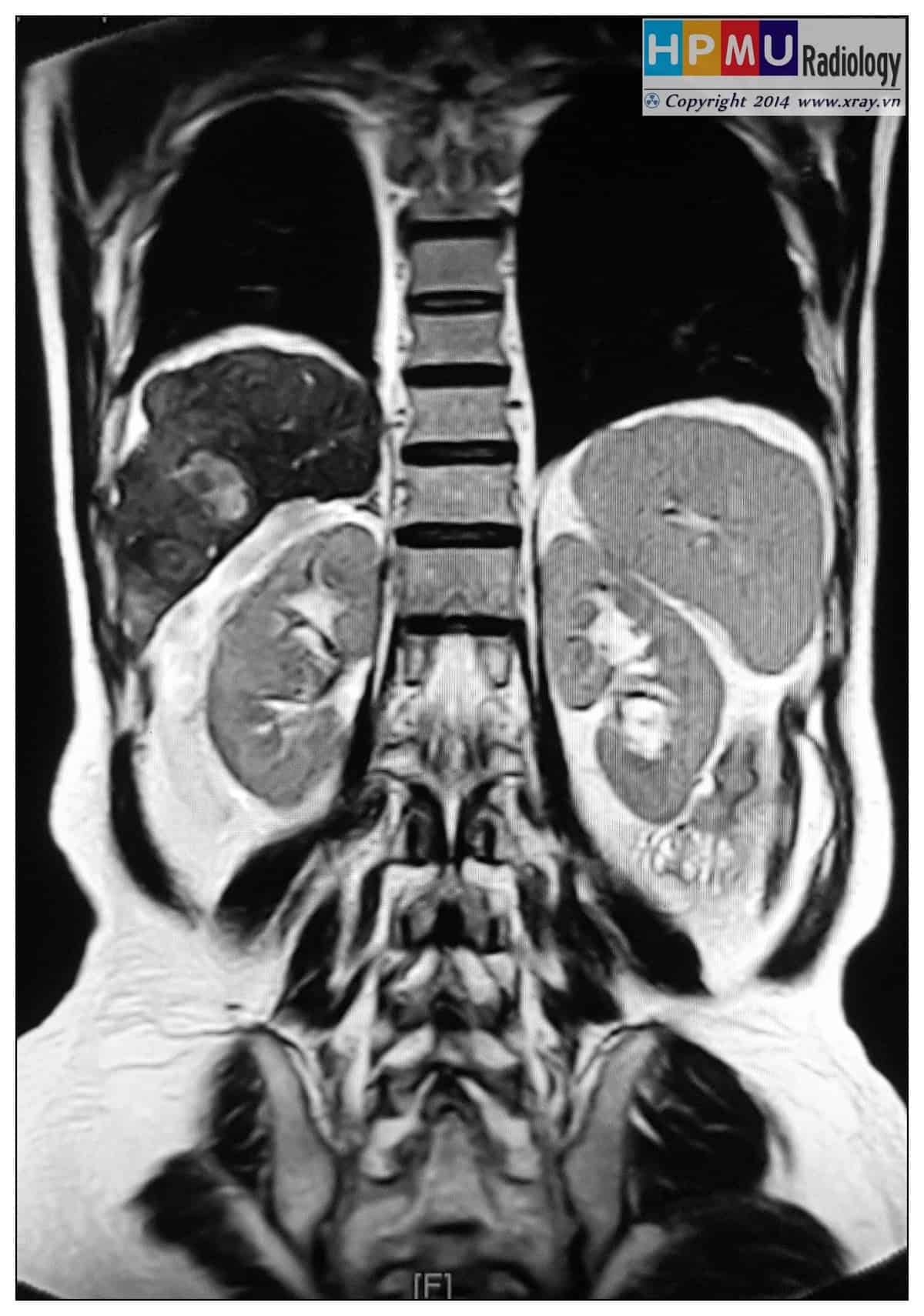
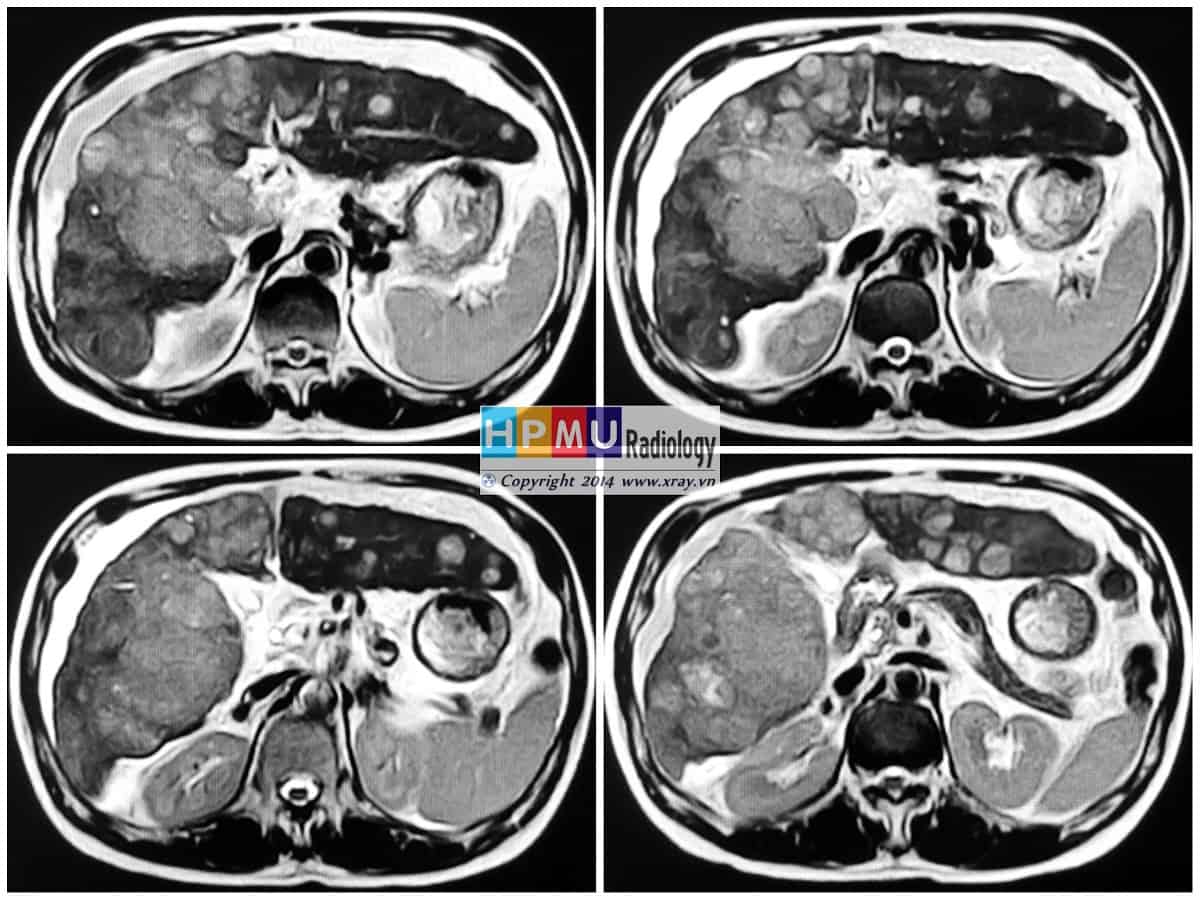
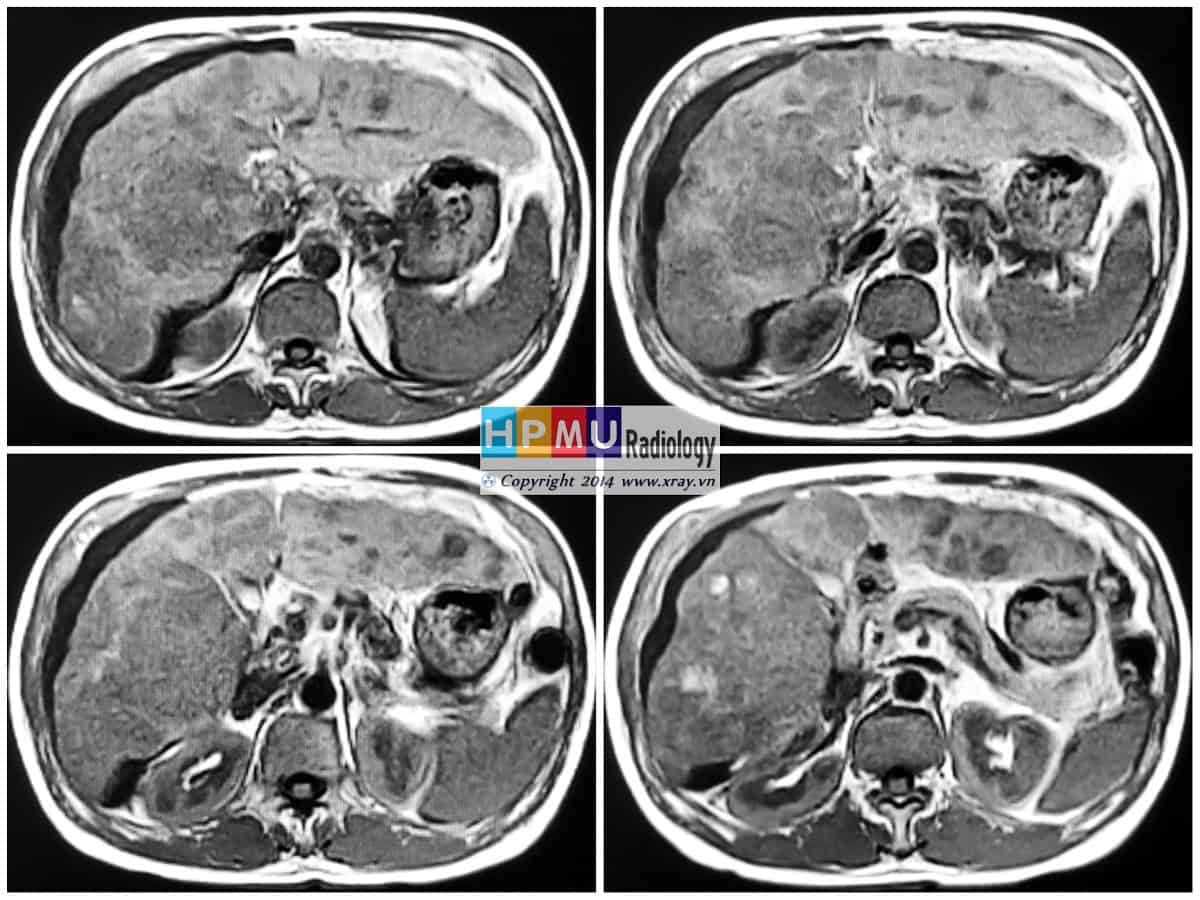
V. Chẩn đoán MRI
– Vị trí: quanh gan, quanh lách, rãnh thành đại tràng hai bên, Douglas…
– Tăng tín hiệu trên T2W.
– Giảm tín hiệu trên T1W.
– Sau tiêm không ngấm thuốc.
Hình ảnh bệnh lý ↵
Tài liệu tham khảo
* Peritoneal cavity anatomy in CT Peritoneography: a comprehensive description – J. Calvo Blanco, R. Menendez de Llano, A. Mesa Alvarez
* Understanding dissemination of diseases in the peritoneal cavity: What we should know about peritoneal anatomy – A. Spanoudaki, N. A. Courcoutsakis, G. E. Daskalogiannakis
* Blood in the Belly: CT Findings of Hemoperitoneum – Meghan Lubner, Christine Menias, Creed Rucker, Sanjeev Bhalla, Christine M. Peterson, Lisa Wang, Brett Gratz
* CT quantification of hemoperitoneum volume in abdominal haemorrhage: a new method – Damien Massalou, Marie Baqué-Juston, Pauline Foti, Pascal Staccini, Patrick Baqué
* Spontaneous hemoperitoneum: a bloody mess – Brian C Lucey, Jose C Varghese, Stephan W Anderson, Jorge A Soto
* Is that blood? – Hemoperitoneum: Main CT findings – F. Grilo, D. M. R. Barros, A. C. G. Costa, F. Vilaverde